Používáte zastaralý prohlížeč
Tabulky bilance tekutin jsou důležitou součástí dokumentace se špatnou pověstí.
Přestože nabízejí cenné informace, které mohou pomoci zabránit vážnému onemocnění pacientů, zdravotnický personál je nechává neúplné a nepřesné (Vincent & Mahendiran 2015).
Dehydratace je v nemocnicích a pečovatelských zařízeních rozšířeným problémem, mnoho pacientů se spoléhá na to, že personál bude řídit jejich příjem tekutin, ale časové omezení a nepřesnosti tyto lidi ohrožují (Litchfield, Magill & Flint 2018).
Je nezbytné, aby byly tabulky bilance tekutin vyplňovány přesně, aby bylo možné určit příjem a výdej tekutin pacienta a identifikovat případné ztráty nebo přírůstky tekutin, které by mohly být škodlivé a vyžadovaly by eskalaci péče.
Co je to bilance tekutin?“
Bilance tekutin, známá také jako homeostáza tekutin, popisuje vyrovnávání hladiny přijatých a vydaných tekutin v těle, aby se zabránilo změně koncentrace tekutin (Payne 2017; Bannerman 2018).
K udržení potřebné rovnováhy živin, kyslíku a vody potřebuje tělo dospělého člověka obecně příjem dvou až tří litrů denně při přibližně stejném výdeji (Bannerman 2018).
Rovnováha se přirozeně udržuje žízní, když je tekutina příliš koncentrovaná, a vylučováním moči, když je tekutina méně koncentrovaná. Nemoc nebo úraz však mohou tyto přirozené mechanismy změnit, což vyžaduje monitorování a intervenci (Payne 2017; Bannerman 2018).
Pro udržení homeostázy musíte zajistit, aby pacienti adekvátně přijímali a vylučovali tekutiny.
Co je to graf bilance tekutin?
Karta bilance tekutin slouží k dokumentaci příjmu a výdeje tekutin pacienta v průběhu 24 hodin. Tyto informace slouží jako podklad pro klinická rozhodnutí (např. o medikaci a chirurgických zákrocích) zdravotnického personálu, sester a dietologů, kteří očekávají přesné údaje v přesných mírách (Georgiades 2016).
Při vyplňování grafu bilance tekutin byste měli zaznamenat veškerý příjem tekutin pacientem v přesném množství a také druh tekutiny. Pokud například pacientovi podáte sklenici vody o objemu 200 ml, zaznamenáte tuto informaci. Měli byste si také vést průběžný součet (CQC 2019).
Výdej (moč, řídká stolice, zvratky atd.) by měl být také měřen v přesných množstvích (Georgiades 2016).
Vzorový graf bilance tekutin od NHS je k dispozici na jejich stránce s informačními letáky pro pacienty.
Ačkoli se koncept grafu bilance tekutin zdá být jednoduchý, v praxi může být obtížný a bylo zjištěno mnoho problémů s procesem záznamu.

Co se děje špatně?
Studie z roku 2015 zjistila, že ošetřovatelský personál si nejen neuvědomuje důležitost bilance tekutin, ale také provádí zbytečné monitorování – 47 % monitorování bylo prováděno bez klinické indikace (Vincent & Mahendiran 2015).
Studie navíc zjistila, že průměrná míra vyplnění tabulek bilance tekutin byla pouze 50 % (Vincent & Mahendiran 2015).
Jiná studie zjistila, že ačkoli ošetřovatelský personál uznává důležitost bilance tekutin, monitorování hydratace pacientů bylo „jednou z několika konkurenčních priorit“, které podléhaly časovému tlaku. Bylo zjištěno, že nejhůře jsou tím ovlivněni pasivní, nezávislí pacienti, kteří mají schopnost řídit svůj vlastní příjem tekutin, ale jsou příliš úzkostliví na to, aby personál požádali o tekutiny v obavě, že budou vypadat „obtížně“ (Litchfield, Magill & Flint 2018).
Je zřejmé, že existuje značný prostor pro zlepšení monitorování rovnováhy tekutin ze strany personálu. Bylo navrženo, že denní lékařská kontrola tabulek tekutin by umožnila větší efektivitu a přesnost a snížení zbytečné pracovní zátěže, nicméně k zavedení takového systému by bylo nutné vzdělávat personál o významu bilance tekutin (Vincent & Mahendiran 2015).
Pozitivní a negativní bilance tekutin
K určení, zda je bilance tekutin pacienta pozitivní nebo negativní, je nezbytné používat tabulky bilance tekutin, protože tyto nerovnováhy bude třeba odstranit (Bannerman 2018).
Pokud se setkáte s oběma druhy nerovnováhy, nezapomeňte na eskalaci péče, pokud se stav pacienta zhorší, a v případě potřeby proveďte základní podporu života. Pacient může vyžadovat služby kritické péče.
Pozitivní bilance tekutin (hypervolémie)
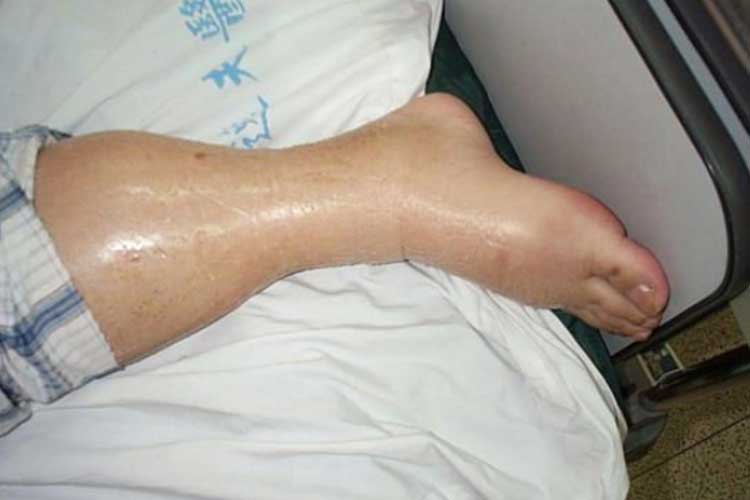
Pozitivní bilance tekutin znamená, že příjem tekutin u pacienta je vyšší než jejich výdej (Bannerman 2018). Stav popisující nadbytek tekutin se nazývá hypervolémie neboli přetížení tekutinami.
Hypervolémie způsobuje nadbytek tekutin v oběhovém systému, což může přetěžovat srdce a vést k plicnímu edému (Granado & Mehta 2016).
Příčiny hypervolémie:
- Nadměrné množství tekutin podaných intraoperačně;
- Kongestivní srdeční selhání;
- Resuscitace tekutin a
- poškození ledvin.
(Knott 2019)
Znaky a příznaky hypervolémie:
- Plicní edém;
- Odém (otok);
- Rychlý přírůstek hmotnosti;
- Vysoký krevní tlak; a
- Srdeční problémy (včetně městnavého srdečního selhání).
(Fresenius Kidney Care 2019; Granado & Mehta 2016)
Léčba hypervolémie:
Následují některé metody léčby a zvládání hypervolémie v závislosti na příčině a obdržených lékařských doporučeních.
- Odlehčete přebytečné tekutiny – zvažte diuretika;
- V případě selhání ledvin zvažte dialýzu;
- Sledujte srdeční frekvenci pacienta; sledujte nerovnováhu elektrolytů a pořiďte krevní testy;
- Podpořte případné dechové komplikace;
- Provádějte kontinuální hemodynamické monitorování a
- Provádějte EKG.
(Fresenius Kidney Care 2019)
Negativní bilance tekutin (hypovolémie)
Negativní bilance tekutin znamená, že výdej tekutin u pacienta je vyšší než jejich příjem (Bannerman 2018). Stav popisující nedostatek tekutin se nazývá hypovolémie.
Hypovolémie je způsobena významnou ztrátou tekutin (hypovolémie je definována jako ztráta větší než 20 %), která brání srdci v cirkulaci dostatečného množství krve po těle. To může mít za následek selhání orgánů. Hypovolemický šok je život ohrožující (Nall & Gotter 2016).
Příčiny hypovolemie:
- Významná a náhlá ztráta krve (např. z poranění, nehod, endometriózy);
- Excesivní průjem;
- Excesivní zvracení;
- Excesivní pocení;
- Chirurgický zákrok;
- Těžké popáleniny a
- Podávání diuretik.
(Nall & Gotter 2016; Taghavi & Askari 2019)
Znaky a příznaky hypovolémie:
- Hypotenze;
- Tachykardie/arytmie;
- Snížený výdej moči;
- Změněný psychický stav;
- Porucha rovnováhy tekutin a elektrolytů;
- Změněné faktory srážlivosti;
- Známky dehydratace;
- Studená a lepkavá kůže;
- Slabé nebo chybějící pulzy na nohou (způsobené přesměrováním krve do životně důležitých orgánů, protože v oběhovém systému není dostatek tekutin).
(Bannerman 2018; Procter 2019; Nall & Gotter 2016)
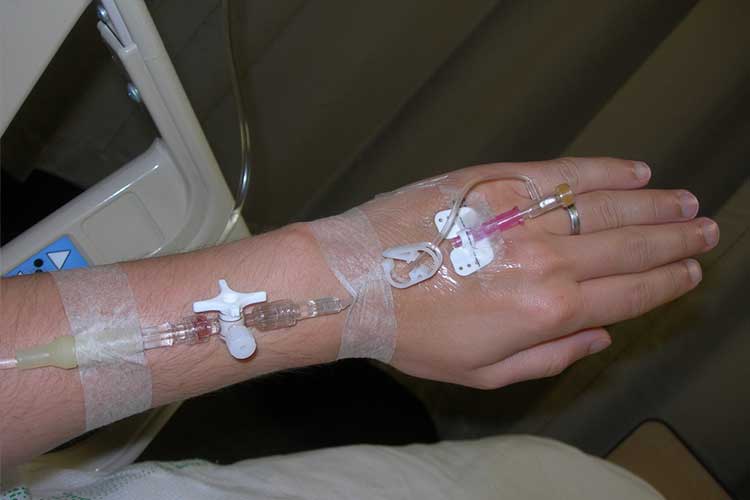
Léčba hypovolémie:
- Podejte intravenózní tekutinovou substituční terapii;
- Podejte intravenózní krevní přípravky, pokud je to nutné;
- Napravte elektrolytovou nerovnováhu;
- Podpořte případné dechové komplikace;
- Provádějte kontinuální hemodynamické monitorování a
- Vykonejte EKG.
(Nall & Gotter 2016)
Prevence nerovnováhy tekutin
Pro omezení případné nerovnováhy tekutin, které lze předejít, je nezbytné správně zaznamenávat příjem a výdej tekutin u pacientů. Dobře zdokumentovaná tabulka bilance tekutin umožňuje sestrám rozpoznat trendy, které naznačují, že pacient může směřovat ke zhoršení stavu.
Včasné odhalení nerovnováhy umožní její odpovídající zvrácení a sníží riziko přijetí pacientů do kritické péče.
Pro řádné provedení tohoto úkolu je nezbytné, aby byl personál poučen o důležitosti bilance tekutin a aby byly provedeny všechny nezbytné zásahy, které zajistí správné dokončení procesu.
Další zdroje
- NHS, plakát Sledování bilance tekutin, https://www.bsuh.nhs.uk/library/wp-content/uploads/sites/8/2019/01/Fluid-Balance-Monitoring-Poster.pdf
- NHS, vzorový graf bilance tekutin, https://www.therotherhamft.nhs.uk/Patient_Information/Patient_Information_Leaflets/
- Kurz bilance tekutin a elektrolytů, https://www.ausmed.com.au/cpd/courses/fluid-and-electrolyte-imbalance
- Bannerman, C 2018, Sledování bilance tekutin, NHS Brighton and Sussex University Hospitals, zobrazeno 8. května 2020, https://www.bsuh.nhs.uk/library/wp-content/uploads/sites/8/2019/01/Fluid-Balance-Monitoring-Poster.pdf
- Care Quality Commission 2019, Fluid Administration Charts, Care Quality Commission, zobrazeno 8. května 2020, https://www.cqc.org.uk/guidance-providers/adult-social-care/fluid-administration-charts
- Fresenius Kidney Care 2019, Understanding Hypervolemia and Fluid Overload, Fresenius Kidney Care, zobrazeno 8. května 2020, https://www.freseniuskidneycare.com/thrive-central/hypervolemia
- Georgiades, D 2016, A Balancing Act: https://healthtimes.com.au/hub/nutrition-and-hydration/42/practice/nc1/a-balancing-act-maintaining-accurate-fluid-balance-charting/2167/
- Granado, R C & Mehta, R L 2016, „Fluid Overload in the ICU: Knott, L 2019, Fluid Overload, Patient.info, zobrazeno 8. května 2020, https://patient.info/doctor/fluid-overload#nav-2
- Litchfield, I, Magill, L & Flint, G 2018, ‚A Qualitative Study Exploring Staff Attitudes to Maintaining Hydration in Neurosurgery Patients‘, NursingOpen, roč. 5 no. 3, viewed 8 May 2020, https://onlinelibrary.wiley.com/doi/full/10.1002/nop2.154
- Nall, R & Gotter, A 2016, Hypovolemic Shock, Healthline, viewed 8 May 2020, https://www.healthline.com/health/hypovolemic-shock
- Payne, J 2017, Osmolality, Osmolarity and Fluid Homeostasis, Patient.info, zobrazeno 8. května 2020, https://patient.info/treatment-medication/osmolality-osmolarity-and-fluid-homeostasis-leaflet
- Procter, L D 2019, Intravenous Fluid Resuscitation, MSD Manual, zobrazeno 8. května 2020, https://www.msdmanuals.com/en-au/professional/critical-care-medicine/shock-and-fluid-resuscitation/intravenous-fluid-resuscitation
- Taghavi, S & Askari, R 2019, Hypovolemic Shock, StatPearls, zobrazeno 8. května 2020, https://www.ncbi.nlm.nih.gov/books/NBK513297/
- Vincent, M & Mahendiran, T 2015, „Improvement of Fluid Balance Monitoring Through Education and Rationalisation“, BMJ Quality Improvement Reports, sv. 4 č. 1, zobrazeno 8. května 2020, https://www.researchgate.net/publication/286492187_Improvement_of_fluid_balance_monitoring_through_education_and_rationalisation
.




