Mekanisme – Hvordan Ibuprofen (Advil; Motrin) hæmmer den antitrombotiske virkning af Aspirin
Alle, der foretager en simpel litteratursøgning, vil støde på et væld af artikler, der diskuterer, debatterer og endda skændes om dette emne.Årsagerne til alle disse spørgsmål har efter vores mening at gøre med talrige uoverensstemmelser mellem de forskellige undersøgelser med hensyn til de anvendte doser og varighed af ibuprofen, timingen af ibuprofendosering i forhold til indgivelse af aspirin, den anvendte dosis og formulering (enterisk eller ikke-enterisk belagt) af aspirin, den undersøgte patientpopulation (sunde frivillige vs. raske frivillige), den undersøgte patientpopulation (sunde frivillige vs. patienter med kendt kardiovaskulær sygdom (CVD)), hvorvidt der blev anvendt surrogatlaboratoriemarkører i stedet for tests, der rent faktisk vurderer trombocytaggregation, og endelig det undersøgelsesdesign, som investigatorerne har anvendt til at generere deres resultater1-6 . Som sådan er det meget vanskeligt, ja næsten umuligt, at ekstrapolere de aktuelle data fra hver af disse undersøgelser, som alle har begrænsninger eller uoverensstemmelser indbyrdes, og generere et endeligt svar, som faktisk kan omsættes til klinisk meningsfulde endepunkter, der kan anvendes på den generelle befolkning. Nogle af uoverensstemmelserne i litteraturen kan skyldes trombocytternes evne til at aggregere på tidspunkter, hvor koncentrationerne af de onsteroide antiinflammatoriske lægemidler (NSAID) er lave i forhold til tidligt efter indgift, hvor koncentrationerne er højere.7 Når ibuprofen frigøres fra bindingsstedet i COX-1, vil noget af aspirinen allerede være blevet elimineret fra kroppen.
Food & Drug Administration (FDA) advarede for nylig sundhedspersonalet om følgende: “Patienter, der bruger aspirin med øjeblikkelig frigivelse (ikke entericcoated) og tager en enkelt dosis ibuprofen 400 mg, bør dosere ibuprofen mindst 30 minutter eller længere tid efter indtagelse af aspirin eller mere end 8 timer før indtagelse af aspirin for at undgå en dæmpning af aspirins virkning. Desuden er der en række undersøgelser med modstridende resultater. “8 På baggrund af denne anbefaling er formålet med dette nummer ikke at kritisere hver enkelt undersøgelse, der er offentliggjort om dette emne, men snarere at forklare den foreslåede mekanisme for lægemiddelinteraktionen og derefter at fremhæve nogle af problemerne med fortolkningen heraf i forhold til den medicinske litteratur.
Hvad sker der under normal trombocytaggregation?
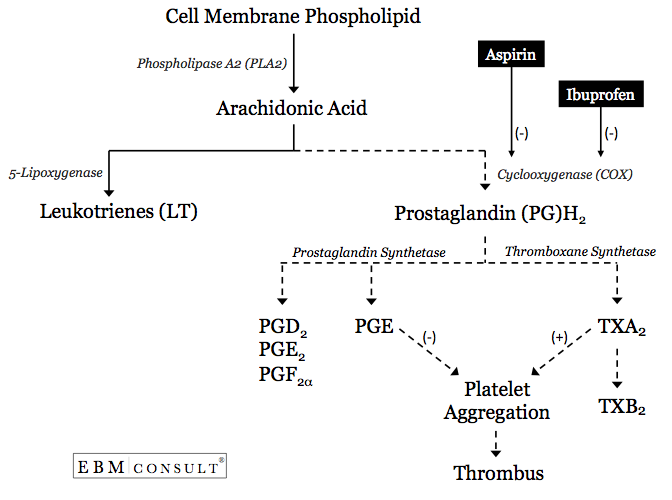
- Processen med øget trombocytaggregation begynder med frigivelse af arachidonsyre (AA) fra trombocyttens cellemembran.6
- AAA kan derefter gå ned ad en af to metaboliske veje, nemlig elipoxygenasevejen, som vil generere leukotriener (LT), eller cyclooxygenase (COX)-1vejen for at danne prostaglandin (PG) H2.9 Prostaglandin H2 kan derefter metaboliseres af prostaglandinsyntetase for at danne andre PG’er, eller det kan metaboliseres af thromboxan (TX)synthetase for at danne TXA2.
- Hvis der dannes TXA2, vil trombocytaggregationen blive lettet eller fremmet.10 Dette sker specifikt, når AA kan bevæge sig gennem en hydrofob kanal, hvor det kan komme i kontakt med det katalytiske sted i COX-1-enzymet. Hvis denne kanal eller områderne omkring det katalytiske sted er blokeret, vil AA ikke kunne metaboliseres til PGH2 og derefter til TXA2, hvilket reducerer sandsynligheden for trombocytaggregation.6,9,11
Hvordan forstyrrer aspirin så trombocytaggregation?
- Ved administration af aspirin vil det irreversibelt acetytere en serinrest i position 529 i den hydrofobiske kanal, som ligger i umiddelbar nærhed af det katalytiske sted, hvor AA kan metaboliseres til TXA2 fra blodpladerne af COX-1-enzymet.6,9,11 Acetyleringen af dette område skaber en blokade, hvor AA ikke vil kunne få adgang til det katalytiske sted i COX-1.
- Da aspirin gør dette irreversibelt, blokeres eller hæmmes denne katalytiske lokalitets evne i COX-1-enzymet til at metabolisere AA i den pågældende trombocytters levetid (normalt omkring 7-12 dage). Dette er en af hovedårsagerne til, at aspirin giver en kardioprotektiv fordel mod kardiovaskulære hændelser, når det primært anvendes til sekundær forebyggelse.
- Såfremt noget andet konkurrerer med eller blokerer aspirins adgang til at acetylatere denne serinrest i COX-1-enzymet, kan de kardiobeskyttende fordele derfor blive mindre.
Hvordan forstyrrer ibuprofen aspirins farmakologiske aktivitet?
- Som alle NSAID’er er ibuprofen en reversibel, kompetitiv hæmmer af det katalytiske sted for AA-metabolisme i den hydrofobe kanal i COX-1-enzymet.7,12
- Nærværet af ibuprofen i denne hydrofobiske kanal blokerer konkurrencemæssigt aspirins adgang til at acetytere den serinrest, der befinder sig i umiddelbar nærhed af det katalytiske sted for AA.7,12,13
- Den grad af hæmning af aspirins adgang til at udøve sin farmakologiske virkning ved hjælp af ibuprofen vil blive påvirket af en række faktorer.
Den første og mest indlysende faktor har at gøre med den rækkefølge, hvormed aspirin og ibuprofen indgives i forhold til hinanden. Hvis aspirinen gives først, vil den få adgang til irreversibelt at acetylerer serinresiduet i COX-1-enzymet. Husk, at når aspirin først har hæmmet COX-1-enzymet irreversibelt, vil den trombocythæmmende virkning fortsætte for den pågældende trombocytters levetid. Den næste faktor er den koncentration afibuprofen, der er til stede i forhold til tidspunktet for den samtidige indgift afaspirin. Da ibuprofens hæmning er kompetitiv, påvirkes trombocytaggregationen ikke kun af den tilstedeværende koncentration af ibuprofen, men er også reversibel i sin natur. Når lægemiddelkoncentrationerne falder gennem eliminationsvejene, falder derfor også den mængde ibuprofen, der kan blokere aspirins adgang til dets aktive sted, især i betragtning af dets korte halveringstid på 2-4 timer.14 Denne farmakokinetiske egenskab ved ibuprofen er grunden til, at det skal omdoseres flere gange i løbet af dagen, mens aspirin kun doseres én gang om dagen. Man kan derfor se, hvorfor der er variation i resultaterne fra flere undersøgelser, der er offentliggjort i den medicinske litteratur. Den kliniske virkning af denne lægemiddelinteraktion påvirkes således af den rækkefølge, i hvilken de to lægemidler indgives, den anvendte dosis og formulering af aspirin, den anvendte dosis og indgivelseshyppighed afibuprofen, den undersøgte patientpopulation og den type endepunkt fra den pågældende undersøgelse.
Det egentlige spørgsmål er i sidste ende, om denne interaktion udmønter sig i et klinisk relevant foruddefineret patientorienteret kardiovaskulært defineret resultat. Så vidt vides er der ikke foretaget et sådant prospektivt, hensigtsmæssigt udformet klinisk forsøg til besvarelse af dette spørgsmål med overbevisende data i den pågældende patientpopulation.
- GengoFM, Rubin L, Robson M et al. Effects of ibuprofen on the magnitude andduration of aspirin’s inhibition of platelet aggregation: clinical consequencesin stroke prophylaxis. J Clin Pharmacol 2008;48:117-22.
- GladdingPA, Webster MWI, Farrell HB et al. Den trombocythæmmende virkning af seks ikke-steroide antiinflammatoriske lægemidler og deres farmakodynamiske interaktioner med aspirin hos raske frivillige. Am J Cardiol 2008;101:1060-1063.
- CryerB, Berlin RG, Copper SA et al. Dobbeltblind, randomiseret, parallel, placebokontrolleret undersøgelse af ibuprofens virkninger på thromboxan B2-koncentrationer hos aspirinbehandlede raske voksne frivillige. Clin Ther2005;27:185-191.
- MacDonaldTM, Wei L et al. Effekt af ibuprofen på den kardiobeskyttende effekt af aspirin. Lancet 2003;361:573-74.
- KurthT, Glynn RJ, Walker AM et al. Inhibering af de kliniske fordele ved aspirin ved første myokardieinfarkt af ikke-steroide antiinflammatoriske lægemidler. Circulation 2003;108:1191-1195.
- Catella-LawsonF, Reilly MP, Kapoor SC et al. Cyclooxygenaseinhibitorer og aspirins trombocythæmmende virkninger. N Engl J Med 2001;345:1809-17.
- EvansAM. Farmakodynamik og farmakokinetik af profenerne: enantioselektivitet, kliniske implikationer og særlig henvisning tilS(+)-ibuprofen. J Clin Pharmacol 1996;36:7S-15S.
- Food& Drug Administration. Information til sundhedspersonale: samtidig brug af ibuprofen og aspirin. U.S. Department of Health &Human Services. Sidst tilgået: 09-19-2011.
- FunkCD, Funk LB, Kennedy ME et al. Human platelet/erythroleukemia cellprostaglandin G/H synthase: cDNA-kloning, ekspression og kromosomal tilknytning af genet. FASEB J 1991;5:2304-12.
- FitzgeraldGA. Mekanismer for aktivering af blodplader: thromboxan A2 som et forstærkningssignal for andre agonister. Am J Cardiol 1991;68:11B-15B.
- LollPJ, Picot D, Garavito RM. Det strukturelle grundlag for aspirinaktivitet ud fra krystalstrukturen af inaktiveret prostaglandin H2synthase. Nat Struct Biol 1995;2:637-43.
- LollPJ, Picot D, Ekabo O et al. Syntese og anvendelse af iodinerede ikke-steroide antiinflammatoriske lægemiddelanaloger som krystallografiske prober af prostaglandinH2-syntasecyclooxygenase-aktivstedet. Biochemistry 1996;35:7330-40.
- RaoGH, Johnson GG, Reddy KR et al. Ibuprofen beskytter plateletcyclooxygenase mod irreversibel hæmning af aspirin. Arteriosclerosis 1983;3;3:383-8.




