Abschwellende Mittel bei Bluthochdruck
US Pharm. 2006;7:80-88.
Da die Häufigkeit von Bluthochdruck zusammen mit der Adipositas-Epidemie ansteigt, müssen Apotheker darauf vorbereitet sein, ihre Bluthochdruck-Patienten zu beraten, die eine Linderung der Erkältungssymptome suchen. Zur Erstlinientherapie der Erkältung gehören Ruhe, ausreichende Flüssigkeitszufuhr, Befeuchtung zum Abhusten und das Meiden anderer Personen, um die Übertragung von Viren zu minimieren.1 Neben rezeptfreien Schmerzmitteln sind jedoch abschwellende Mittel in der Regel die pharmakologischen Mittel der Wahl bei Erkältungsbeschwerden. Abschwellende Mittel sind Sympathomimetika, die in erster Linie auf alpha-adrenerge Rezeptoren wirken, mit einer gewissen Wirkung auf beta-adrenerge Rezeptoren.2 Die alpha-agonistische Wirkung bewirkt eine Vasokonstriktion der oberflächlichen Blutgefäße in der Nasenschleimhaut, wodurch Ödeme, nasale Verstopfung und Gewebehyperämie reduziert und die Durchlässigkeit der Nase erhöht werden.2 Abschwellende Mittel führen nicht nur zu einer Verengung der Nasengefäße; ihre systemische Wirkung wird mit Schlaflosigkeit, Nervosität, Zittern, Harnverhalt, Appetitlosigkeit und kardiovaskulären Nebenwirkungen wie Blutdruckanstieg, Tachykardie und Herzklopfen in Verbindung gebracht.1,2 Daher verlangt die FDA, dass der folgende Warnhinweis sowohl auf oralen als auch auf topischen abschwellenden Mitteln angebracht wird: „Verwenden Sie dieses Produkt nicht, wenn Sie an einer Herzerkrankung, Bluthochdruck, einer Schilddrüsenerkrankung, Diabetes oder Schwierigkeiten beim Wasserlassen aufgrund einer Prostatavergrößerung leiden, es sei denn, Sie wurden von einem Arzt dazu aufgefordert. „3
Dieser Artikel konzentriert sich auf Behandlungsstandards und Medikamente, die bei verstopfter Nase eingesetzt werden, einschließlich oraler und topischer abschwellender Nasensprays sowie Alternativen zu abschwellenden Mitteln. Tabelle 1 enthält konservative, gepoolte Informationen zu absoluten und relativen Kontraindikationen und Vorsichtsmaßnahmen für die in dieser Übersicht behandelten Mittel. Tabelle 2 enthält eine begrenzte, gepoolte Häufigkeit von kardiovaskulären (CV) unerwünschten Ereignissen (AE).
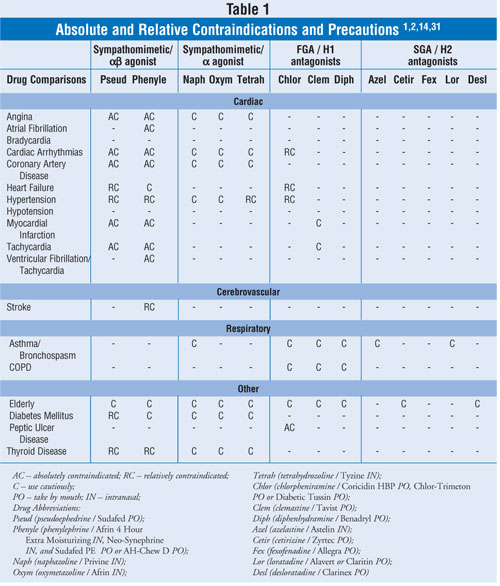
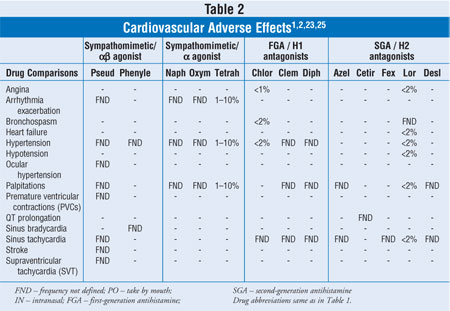
DEKONGESTANTE
Orale Dekongestiva
Pseudoephedrin:Evaluative Studien zur Verwendung oraler Dekongestiva bei hypertensiven Patienten sind recht begrenzt. Kürzlich führten Salerno et al.4 eine Meta-Analyse (MA) einiger einschlägiger verfügbarer Pseudoephedrin-Studien durch, um schlüssigere Informationen über die Sicherheit dieser Produkte bei Bluthochdruckpatienten zu erhalten. Diese MA umfasste 24 Studien mit 1 285 Patienten und insgesamt 45 Behandlungsgruppen. In 31 Behandlungsgruppen wurden Formulierungen mit sofortiger Wirkstofffreisetzung (IR) und in 14 Behandlungsgruppen Formulierungen mit verzögerter Wirkstofffreisetzung (SR) verwendet. Sieben der 45 Behandlungsarme untersuchten Patienten mit behandelter, stabiler Hypertonie, und fünf Arme untersuchten die Auswirkungen von Pseudoephedrin auf den normalen Blutdruckanstieg bei körperlicher Anstrengung.4
Insgesamt gab es einen statistisch signifikanten Anstieg des systolischen Blutdrucks (SBP) um 1 mmHg, aber keinen Unterschied beim diastolischen Blutdruck (DBP). Die Herzfrequenz (HR) stieg um etwa 3 Schläge pro Minute (bpm). Eine längere Studiendauer war auch mit einer weniger ausgeprägten Wirkung auf den SBP verbunden. Ein solcher Zusammenhang bestand jedoch nicht in Bezug auf den DBP oder die Herzfrequenz.4
In den 31 IR-Behandlungsarmen gab es einen statistisch signifikanten Anstieg des SBP um 1,5 mmHg, aber keinen Anstieg des DBP. Die Herzfrequenz stieg um 2 Schläge pro Minute. Es gab eine Dosis-Wirkungs-Beziehung für SBP, DBP und HR.4 In den 14 SR-Armen gab es einen statistisch signifikanten Anstieg der HR um 4 bis 5 Schläge pro Minute, aber keinen Unterschied im systolischen oder DBP.
Bei der Analyse der Daten von ausschließlich kontrollierten Hypertonikern (Blutdruck <140/90 mmHg) wurde ein statistisch signifikanter Anstieg des SBP um 1 mmHg festgestellt, aber kein Unterschied bei DBP oder HR. In keiner der fünf Studien, in denen Belastungstests durchgeführt wurden, wurden statistisch signifikante Unterschiede bei SBP, DBP oder HR festgestellt.4
Obwohl die Autoren keine klinisch bedeutsamen Nebenwirkungen meldeten, gab es zwei Patienten, deren mittlerer arterieller Druck (MAP) um 20 mmHg anstieg, und es wurde von 30 Fällen berichtet, in denen die Blutdruckkontrolle verloren ging. Der MAP wird berechnet, indem der DBP mit 2 + SBP multipliziert und dieser Wert dann durch 3 geteilt wird. Der DBP wird doppelt so viel gezählt wie der SBP, da die Diastole zwei Drittel des Herzzyklus ausmacht. Leider wurden der Ausgangswert von MAP und Blutdruck nicht angegeben.4
Die Autoren kamen zu folgendem Schluss: „Pseudoephedrin erhöht den SBP und die Herzfrequenz in bescheidenem Maße, wobei die größten Auswirkungen bei IR-Formulierungen, höheren Dosen und kürzerer Verabreichung zu beobachten sind. Patienten mit stabilem, kontrolliertem Bluthochdruck scheinen kein höheres Risiko für einen Blutdruckanstieg zu haben als andere Gruppen, wenn sie Pseudoephedrin zusammen mit ihren blutdrucksenkenden Medikamenten erhalten.4 Die Autoren stellten jedoch bei 3 % der Patienten Blutdruckerhöhungen von mehr als 140/90 mmHg fest, so dass „das Nutzen-Risiko-Verhältnis sorgfältig abgewogen werden sollte, bevor Sympathomimetika bei Risikopersonen eingesetzt werden.“4
Zu den Einschränkungen dieser Studie gehören eine relativ kleine auswertbare Stichprobe (n=1.260), inkonsistente Ausgangsdaten zum Blutdruck, eine geringe Anzahl älterer Patienten und unzureichende Informationen über störende Medikamente und/oder Erkrankungen. Außerdem wiesen die Autoren darauf hin, dass ihr Ergebnis „die Wirkung von Pseudoephedrin überschätzt haben könnte“, da die qualitativ hochwertigeren Studien dieser MA „weniger ausgeprägte Auswirkungen auf die Vitalparameter zeigten“.4 Außerdem enthielt keine der Studien innerhalb dieser MA Patienten mit unkontrolliertem Bluthochdruck.4-6
Phenylephrin (AH-Chew D, Sudafed PE)
Es liegen keine Sicherheitsdaten vor, so dass eine Empfehlung für oder gegen die Verwendung dieses Mittels bei kontrolliertem Bluthochdruck nicht möglich ist.
Topische abschwellende Mittel, die eine FDA-Warnung erfordern
Die FDA schreibt vor, dass topische abschwellende Mittel denselben Warnhinweis enthalten müssen wie orale abschwellende Mittel.1,7,8 In den bei der FDA eingegangenen Mitteilungen wird argumentiert, dass die systemische Verteilung von topischen Abschwellungsmitteln so gering ist, dass sie keine Auswirkungen auf Blutdruck und Herzfrequenz hat.8 Die FDA untersuchte jedoch die von den Korrespondenten vorgelegten Studien und konnte keine Belege für die Behauptung finden, dass topische Produkte für Patienten mit Bluthochdruck oder Herzerkrankungen sicher seien.8 Die FDA stellte außerdem fest, dass „kardiovaskuläre Nebenwirkungen zu den häufigsten Nebenwirkungen topischer nasenabschwellender Mittel gehören, die nur noch von der Rebound-Kongestion übertroffen werden“, die in der Regel bei einer konsequenten Anwendung von mehr als 3-5 Tagen auftritt.8 Die FDA kam zu dem Schluss, dass „alle Sprays und Tropfen Bradykardie, Tachykardie, Bluthochdruck und Hypotonie hervorrufen“.8 Dies scheint bei Oxymetazolin ein größeres Problem zu sein als bei Phenylephrin.8 Phenylephrin hat jedoch eine viel kürzere Wirkungsdauer, da es alle 4 Stunden verabreicht wird, während Oxymetazolin zweimal täglich verabreicht werden sollte.3,7
Es gibt vier Fallberichte über kardiovaskuläre unerwünschte Wirkungen, die besondere Erwähnung verdienen. Der erste Fall betraf einen 73-jährigen Mann mit einer zerebellären Degeneration und einer peripheren Neuropathie in der Anamnese, der nach der Anwendung von Oxymetazolin-Nasenspray eine Bradykardie, Hypotonie und Synkope erlitt. Dies wurde auf eine Beeinträchtigung des Barorezeptorenreflexes zurückgeführt.9 Der zweite Fall betraf einen 35-jährigen Mann, der einen ischämischen Schlaganfall erlitt, nachdem er 20 Jahre lang alle drei Tage Oxymetazolin-Nasenspray verwendet hatte.10 Der dritte Fall betraf eine 31-jährige Frau mit einer PMH einschließlich Hiatushernie, Zigarettenrauchen und entferntem Marihuanakonsum, die 20 Minuten nach der Anwendung von Oxymetazolin einen Donnerschlag-Kopfschmerz erlitt. Diese Patientin hatte 2 bis 3 Sprays zweimal täglich konsequent angewendet. (Ein Donnerschlag-Kopfschmerz setzt plötzlich und heftig ein und tritt häufig vor einem schweren intrakraniellen Gefäßvorfall auf). Die Kopfschmerzen verschwanden nach Absetzen von Oxymetazolin.11 Der letzte Fall, der Erwähnung verdient, betraf einen 44-jährigen Mann, der einen Tag nach der Anwendung von Naphazolin eine Thalamusblutung mit vorübergehender Hemiparese links erlitt. Sein Blutdruck lag bei der Vorstellung bei 190/120 mmHg. Er wurde am 8. Tag nach Hause entlassen, ohne dass er Blutdruckmedikamente benötigte. Alle motorischen Defizite erholten sich.12
Topische abschwellende Mittel, für die kein FDA-Warnhinweis erforderlich ist
Levmetamfetamin (Vicks Inhaler) und Propylhexedrin (Benzedrex) sind zwei rezeptfreie nasenabschwellende Mittel, die von der FDA nicht mit einem Warnhinweis versehen werden müssen. Ihre Rolle ist jedoch begrenzt, da es an vergleichbaren Wirksamkeitsdaten im Vergleich zu anderen sympathomimetischen Abschwellungsmitteln mangelt, die Wirkungsdauer begrenzt ist und ein Missbrauchspotenzial besteht, einschließlich Berichten über die Entnahme von Medikamenten aus dem Inhalator für den intravenösen und/oder oralen Missbrauch.1 Obwohl Levmetamfetamin im Allgemeinen sicher und wirksam für die rezeptfreie Verwendung ist, scheint Propylhexedrin Kopfschmerzen, Bluthochdruck, Nervosität und Tachykardie zu verursachen.1
Verschiedene topische Einreibungen und Verdampfungsmittel, die Menthol, Kampfer und/oder Eukalyptusöl enthalten, scheinen einigermaßen wirksam zu sein, um die mit der Erkältung verbundenen Stauungssymptome zu lindern.13 Topische Einreibungen können auf die Brust und/oder den Hals aufgetragen werden, und Verdampfungsmittel können warmen oder heißen Verdampfern zugesetzt werden. Wie bei topischem Levmetamfetamin und Propylhexedrin liegen keine Daten über eine vergleichbare Wirksamkeit im Vergleich zu herkömmlichen topischen und oralen abschwellenden Nasentabletten vor. Wenn die Patienten jedoch nicht überempfindlich auf die Bestandteile dieser Mittel reagieren, können sie bei der Linderung der Nasenverstopfung von Nutzen sein und sind für die Anwendung bei Bluthochdruckpatienten sicher.13,14
Mentholhaltige Halstabletten scheinen bei objektiver Beurteilung nicht wirksamer zu sein als Placebo-Lutschtabletten; es gibt jedoch Daten, die die subjektive Wirksamkeit bei Patienten mit Erkältungssymptomen belegen.14-16
ALTERNATIVEN ZU ABSCHWELLUNGSMITTELN
Orale Antihistaminika
Antihistaminika sind häufig verwendete Alternativen zu abschwellenden Mitteln. Obwohl diese Mittel eine vernachlässigbare Wirkung auf die Verstopfung haben, haben sie im Allgemeinen eine mäßige Wirkung auf die laufende Nase und eine ausgeprägte Wirkung auf Niesen und tränende Augen, die auch bei einer Erkältung auftreten.17,18 Die meisten Daten, die diese Vorteile belegen, stammen aus Studien, in denen Antihistaminika der ersten Generation (FGAs) verwendet wurden.
Weder FGAs noch Antihistaminika der zweiten Generation (SGAs) wirken sich negativ auf den Blutdruck aus. Daher können diese Mittel bei Hypertonikern, die keine Begleiterkrankungen haben, zur Linderung der laufenden Nase eingesetzt werden. Allerdings sind nicht alle Antihistaminika frei von unerwünschten kardialen Wirkungen, und in der Praxis behandeln wir selten Patienten mit Bluthochdruck allein. Daher folgen Informationen über unerwünschte Wirkungen, die nicht mit Bluthochdruck in Zusammenhang stehen.
Antihistaminika der ersten Generation
Kardiotoxizität ist bei FGAs wahrscheinlicher als bei SGAs.17,19 Die Chinidin-ähnlichen Lokalanästhetika und anticholinergen Eigenschaften scheinen für die beobachteten unerwünschten kardialen Wirkungen verantwortlich zu sein, einschließlich Tachykardie, Elektrokardiogramm-Veränderungen, Hypotonie und Arrhythmien. „Obwohl das relative Risiko einer Kardiotoxizität bei diesen Arzneimitteln real ist (Patienten, die die Arzneimittel einnehmen, haben ein erhöhtes Risiko), ist das absolute Risiko gering (es tritt nur bei einer kleinen Zahl von Menschen auf, selbst wenn eine große Zahl von Menschen das Arzneimittel einnimmt). Es hat sich jedoch gezeigt, dass rezeptfreie FGAs mit einer höheren Rate an ventrikulären Arrhythmien verbunden sind als das SGA Terfenadin“, das aufgrund seiner lebensbedrohlichen, das QT-Intervall verlängernden Wirkung vom US-Markt genommen wurde.17 Außerdem ist die Kardiotoxizität bei höheren Dosen wahrscheinlicher. Obwohl kardiovaskuläre Wirkungen selten sind, sollten FGAs bei Patienten mit Herzerkrankungen konservativ eingesetzt werden.2
Antihistaminika der zweiten Generation
Auf der Grundlage aktueller Daten scheinen SGAs ein geringeres Risiko für Arzneimittelinteraktionen und kardiale Nebenwirkungen zu haben als FGAs.20 Allerdings sind die kardiovaskulären Wirkungen bei den SGAs unterschiedlich. Es ist wichtig, die wirkstoffspezifischen Daten und Berichte zu berücksichtigen.
– Loratadin
Es gibt einen Fallbericht über Torsades de pointes und QT-Intervall-Verlängerung, wenn Loratadin mit Amiodaron kombiniert wurde.21 Dies geschah bei einer 73-jährigen Frau mit einer Vorgeschichte von Bluthochdruck, Hyperlipidämie, paroxysmalem Vorhofflimmern und linksventrikulärer Hypertrophie (LVH) mit diastolischer Dysfunktion, die wegen einer Synkope ins Krankenhaus eingeliefert wurde. Sie nahm chronisch 200 mg Amiodaron täglich gegen Vorhofflimmern ein. Weitere Medikamente waren Cilazapril, Pravastatin und Warfarin. Einige Tage vor der Einlieferung hatte sie Loratadin 10 mg täglich „wegen einer vermuteten allergischen Reaktion“ erhalten.21 Die Autoren dieses Berichts schlugen vor, „vor der Verschreibung von Loratadin in Verbindung mit einem Medikament, das möglicherweise das QT-Intervall verlängert, ein EKG zu erstellen und einige Stunden nach Einnahme der ersten Dosis zu wiederholen.“21 Wenn „eine Verlängerung des QT-Intervalls oder eine Streuung festgestellt wird, sollte Loratadin abgesetzt und eine Rhythmusüberwachung eingeleitet werden. „21
Es gibt einige Hinweise auf eine statistisch signifikante QT-Intervall-Verlängerung bei gleichzeitiger Anwendung von Loratadin 20 mg täglich und Nefazodon. Diese interaktive AE scheint mit erhöhten Konzentrationen von Loratadin zusammenzuhängen.20 Nach Angaben des World Health Organization Collaborating Centre for International Drug Monitoring in Uppsala, Schweden, gab es 57 Berichte über ventrikuläre Arrhythmien im Zusammenhang mit Loratadin. In siebenundzwanzig dieser Berichte wurden keine anderen verunreinigenden oder interagierenden Medikamente erwähnt, und fünf dieser Patienten starben.22
– Desloratadin (Clarinex)
Desloratadin ist der aktive Metabolit von Loratadin. Obwohl es Berichte über spontane unerwünschte Wirkungen wie Tachykardie und Herzklopfen gibt, die in der Packungsbeilage aufgeführt sind, scheint dieser Wirkstoff keine QT-Intervall-Verlängerung zu verursachen.23 Auch bei „alleiniger Verabreichung in höherer Dosis oder in Kombination mit Ketoconazol oder Erythromycin wurde keine Verlängerung des QT-Intervalls beobachtet. „20
– Fexofenadin (Allegra)
Fexofenadin ist ein nicht kardiotoxischer wasserlöslicher Metabolit von Terfenadin. „Was seine kardiologische Sicherheit betrifft, hat Fexofenadin in klinischen Studien ein ausgezeichnetes CV-Profil gezeigt. „24 „Bei 714 Patienten mit saisonaler allergischer Rhinitis, die Fexofenadin … in Dosen von 60 bis 240 mg zweimal täglich über zwei Wochen erhielten, wurde keine statistisch signifikante Verlängerung des mittleren QT-Intervalls im Vergleich zu Placebo beobachtet. „25 Eine separate Studie mit 432 Patienten, die 180 mg über 14 Tage bis drei Monate erhielten, bestätigt diese Daten.25
Es gibt einen Fall eines 67-jährigen Mannes mit Bluthochdruck und leichter LVH, der nach zweimonatiger täglicher Einnahme von 180 mg eine QT-Intervall-Verlängerung aufwies.25 Obwohl ein zeitlicher Zusammenhang zwischen der Einnahme von Fexofenadin und der QT-Intervall-Verlängerung bestand, gab es mehrere mögliche Faktoren, die die Arrhythmie begünstigten. Das Alter des Patienten, sein Bluthochdruck in der Anamnese und das kürzliche Absetzen der blutdrucksenkenden Therapie würden sein Risiko für eine QT-Intervall-Verlängerung und ventrikuläre Dysrhythmie erhöhen. Darüber hinaus wurde keine kontinuierliche EKG-Überwachung durchgeführt. Angesichts all dieser Einschränkungen wiesen die Autoren darauf hin, dass es „unfair wäre, Schlussfolgerungen auf der Grundlage eines einzigen Fallberichts zu ziehen“.25
– Cetirizin (Zyrtec)
Cetirizin ist der aktive Metabolit des sedierenden Antihistamins Hydroxyzin. In den empfohlenen Dosierungen hat Cetirizin keine QT-Intervall-Verlängerung verursacht.19,26 Aktuelle Daten, einschließlich gepoolter Berichte, deuten darauf hin, dass unerwünschte kardiovaskuläre Ereignisse, einschließlich Herzversagen, Bluthochdruck, Herzklopfen und Tachykardie, bei weniger als 2 % der Patienten zu erwarten sind.26
Topische Antihistaminika
Azelastin (Astelin/Optivar)
Astelin ist die intranasale topische Formulierung und Optivar ist die ophthalmische topische Formulierung von Azelastin. Dieser Wirkstoff scheint im Vergleich zu Placebo kein erhöhtes Risiko für Herz-Kreislauf-Erkrankungen zu verursachen.1,14
Sonstige Optionen
Salznebel und Befeuchtung
Ein isotonischer Salznebel ist sehr sicher und beruhigend für eine trockene und gereizte Nase. Die Befeuchtung kann auch dazu beitragen, Verstopfungen zu lösen und die mukoziliäre Clearance und das Abhusten zu erleichtern.1 Verdunstungs- oder Dampfbefeuchter scheinen gegenüber Befeuchtern mit kühlem Nebel vorzuziehen zu sein, da bei letzteren die Wahrscheinlichkeit größer ist, dass mit Allergenen kontaminierte Aerosole verbreitet werden.27 Alle Befeuchter müssen jedoch regelmäßig gemäß den Empfehlungen des Herstellers gereinigt werden, um das Risiko der Exposition gegenüber Verunreinigungen, d. h, Bakterien, Protozoen oder Pilze zu minimieren.27-29
Externe Dilatatoren
Breathe Right Nasal Strips sind externe Nasendilatatoren, die über dem Nasenrücken getragen werden. Da die Querschnittsfläche der Nasenklappe den Widerstand der nasalen Atemwege bestimmt, öffnen diese Streifen die nasalen Atemwege, indem sie über zwei parallele Kunststofffedern eine Zugkraft von etwa 25 Gramm nach außen ausüben. Eine kleine, randomisierte, kontrollierte Studie hat gezeigt, dass externe Dilatatoren die Fläche der Nasenklappe signifikant vergrößern und den Grad der Verstopfung bei normalen Personen verringern.30 Wie zu erwarten, treten die Symptome nach der Entfernung wieder auf. Der offensichtliche Hauptvorteil dieser Option besteht darin, dass kein erhöhtes Risiko für unerwünschte Wirkungen im Lebenslauf besteht.
Schlussfolgerung
Auch wenn Apotheker häufig Fragen zu Produkten zur Linderung von Erkältungssymptomen beantworten, ist die Auswahl geeigneter Produkte für Patienten mit Bluthochdruck eine Herausforderung. Leider gibt es kein einziges Produkt, das empfohlen werden kann, um allen Patienten mit Bluthochdruck eine sichere und wirksame Linderung der Nasenverstopfung zu verschaffen. Darüber hinaus haben diese Patienten in der Regel Begleiterkrankungen, die bei der Wahl der Therapie ebenfalls berücksichtigt werden müssen. Die in dieser Übersichtsarbeit vorgestellten Informationen werden Apotheker dabei unterstützen, sichere und wirksame Therapieempfehlungen für die Nasenverstopfung bei ihren Bluthochdruckpatienten zu geben.
1. Micromedex Web Site. Verfügbar unter: www.thomsonhc.com/home/dispatch (Zugriff am 13. November 2005).
2. Klinische Pharmakologie. Verfügbar unter: cpip.gsm.com oder cp.gsm.com/ (Zugriff am 13. November 2005).
3. Code of Federal Regulations. Drugs for human use. Title 21, Volume 5, Chapter 1, subchapter D, revised as of April 1, 2005. Verfügbar unter: www.accessdata.fda.gov/scripts/cdrh/cfdocs/cfcfr/CFRSearch.cfm?fr=341.80 (Zugriff am 6. Januar 2006).
4. Salerno SM, Jackson JL, Berbano EP. Wirkung von oralem Pseudoephedrin auf Blutdruck und Herzfrequenz: eine Meta-Analyse. Arch Intern Med. 2005;165:1686-694.
5. Chua SS, Benrimoj SI, et al. A controlled clinical trial on the cardiovascular effects of single doses of pseudoephedrine in hypertensive patients. Br J Clin Pharmacol. 1989;28:369-72.
6. Coates ML, Rembold CM, et al. Does pseudoephedrine increase blood pressure in patients with controlled hypertension? J Fam Pract. 1995;40:22-26.
7. Erkältungs-, Husten-, Allergie-, bronchienerweiternde und antiasthmatische Arzneimittel für den frei verkäuflichen menschlichen Gebrauch. Federal Register Part 341:235-52. Verfügbar unter: www.fda.gov/cder/otcmonographs/Allergy/Cold,Cough,Allergy(341).pdf (Zugriff am 24. Januar 2006)
8. Pray SW. Blutdruckauswirkungen von nasalen Abschwellungsmitteln. U.S. Pharm. Verfügbar unter: www.uspharmacist.com/oldformat.asp?url=newlook/files/cons/feb00cyp.htm. (Zugriff am 6. Januar 2006).
9. Glazener F, Blake K, Gradman M. Bradykardie, Hypotonie und Beinahe-Synkope im Zusammenhang mit Afrin (Oxymetazolin) Nasenspray. N Engl J Med. 1983;309:731.
10. Montalban J, Ibanez L, et al. Zerebraler Infarkt nach übermäßigem Gebrauch von abschwellenden Nasensprays. J Neurol Neurosurg Psychiatry. 1989;52:541-543.
11. Loewen AHS, Hudon ME, Hill MD. Donnerschlag-Kopfschmerz und reversible segmentale zerebrale Vasokonstriktion im Zusammenhang mit der Verwendung von Oxymetazolin-Nasenspray. Can Med Assoc J. 2004;171:593-594.
12. Zavala JAA, Pereira ER, et al. Hämorrhagischer Schlaganfall nach Naphazolin-Exposition. Arch Neuropsychiatr. 2004;62:889-891.
13. Cohen BM, Dressler WE. Akute Inhalation von Aromaten modifiziert die Atemwege. Effects of the common cold. Respiration. 1982;43:285-293.
14. eFacts. Verfügbar unter www.factsandcomparisons.com (Zugriff am 15. Nov. 2005).
15. Eccles R, Jawad MS, Morris S. The effects of oral administration of (-)-Menthol on nasal resistance to airflow and nasal sensation of airflow in subjects suffering from nasal congestion associated with the common cold. J Pharm Pharmacol. 1990 Sep;42(9):652-654.
16. Eccles R, Morris S, Jawad MS. Die Auswirkungen von Menthol auf die Reaktionszeit und das nasale Empfinden des Luftstroms bei Personen, die an einer Erkältung leiden. Clin Otolaryngol Allied Sci. 1990;39-42.
17. Der Runde Tisch zur Beeinträchtigung durch Antihistaminika. First do no harm: Umgang mit Antihistaminika-Beeinträchtigungen bei Patienten mit allergischer Rhinitis. J Allergy Clin Immunol. 2003;111:5:S835-S842.
18. Leitlinie zur Gesundheitsversorgung: Rhinitis. Institute for Clinical Systems Improvement. May 2003. Verfügbar unter www.icsi.org/display_file.asp?FileId=147&title=Chronic%20Rhinitis (Seiten 10 und 25, abgerufen am 9. Januar 2006)
19. Chandler, C. Drug class review on second-generation antihistamines: final report. November 2004. Verfügbar unter www.oregon.gov/DAS/OHPPR/HRC/docs/AH_EPC.pdf (Zugriff am 6. Januar 2006).
20. Paakkari, I. Cardiotoxicity of new antihistamines and cisapride. Toxicol Lett. 2002;127:279-284.
21. Atar S, Freedberg NA, et al. Torsades de pointes and QT prolongation due to a combination of loratadine and amiodarone. Pacing Clin Electrophysiol. 2003;26:785-786.
22. Clark S. Dangers of nonsedating antihistamines. Lancet. 1997;349:1268.
23. Clarinex package insert. Verfügbar unter www.spfiles.com/piclarinex.pdf (Zugriff am 12. November 2005).
24. Allegra package insert. Verfügbar unter products.sanofi-aventis.us/allegra/allegra.pdf (Zugriff am 12. November 2005).
25. Dhar S, Hazra PK, et al. Fexofenadin-induzierte QT-Verlängerung: ein Mythos oder eine Tatsache? Br J Dermatol. 2000;142:1260.
26. Zyrtec prescribing information. Verfügbar unter www.pfizer.com/pfizer/download/uspi_zyrtec.pdf (Zugriff am 12. November 2005).
27. Arundel AV, Sterling EM, Biggin JH, Sterling TD. Indirekte gesundheitliche Auswirkungen der relativen Luftfeuchtigkeit in Innenräumen. Environ Health Perspect. 1986;65:351-361.
28. Assendelft AV, Forsen KO, Keskinen H, Alanko K. Humidifier-associated extrinsic allergic alveolitis. Scand J Work Environ Health. 1979;5:35-41.
29. Park JH, Spiegelman DL, et al. Predictors of airborne endotoxin in the home. Environ Health Perspect. 2001;109:859-864.
30. Latte J, Taverner D. Das Öffnen der Nasenklappe mit externen Dilatatoren reduziert Stauungssymptome bei normalen Personen. Am J Rhinol. 2005;19:215-219.
31. Lexi-Comp. Lexi-Drugs (Comp + Specialties). Verfügbar unter www.lexi.com (Zugriff am 15. November 2005.
Um diesen Artikel zu kommentieren, wenden Sie sich an [email protected].




