Sehen Sie sich die aktuellen Artikel an
Abstract
Einführung: Die Kikuchi-Fujimoto-Krankheit oder histiozytäre nekrotisierende Lymphadenitis ist eine seltene Erkrankung mit gutartigem Verlauf, die bei der Vorstellung eine bösartige Erkrankung imitiert. Eine sorgfältige Untersuchung und histologische Bestätigung der Diagnose ist daher von entscheidender Bedeutung.
Falldarstellung: Bei einer 53-jährigen Frau, die sich mit Fieber, generalisierter Lymphadenopathie und konstitutionellen Symptomen vorstellte, wurde eine Lymphknotenbiopsie durchgeführt, da der Verdacht auf ein malignes Lymphom bestand.
Management und Ergebnis: Der Patient wurde mit der Kikuchi-Fujimoto-Krankheit diagnostiziert, nachdem histopathologisch eine Nekrose mit reichlich Histiozyten und fehlenden Neutrophilen bestätigt worden war.
Diskussion: Fieber und Lymphadenopathie haben ein breites Differentialdiagnosespektrum, und eine verpasste Diagnose einer seltenen Erkrankung wie der Kikuchi-Fujimoto-Krankheit kann zu einer unangemessenen Behandlung bei einer ansonsten gutartigen Erkrankung führen.
Einführung
Die Kikuchi-Fujimoto-Krankheit (KFD) oder Kikuchi histiozytäre nekrotisierende Lymphadenitis ist eine gutartige, selbstlimitierte Erkrankung, die typischerweise durch Fieber und fokale Lymphadenopathie gekennzeichnet ist. KFD ist weltweit verbreitet und betrifft beide Geschlechter, wobei die Prävalenz bei jungen Frauen und asiatischen Menschen höher ist. Die tatsächliche Inzidenz ist nicht bekannt. Die Ätiologie der KFD wird in der Literatur nach wie vor diskutiert, jedoch wurden Infektionserreger in Betracht gezogen, und neuere Studien deuten auf eine virale Ätiologie hin, die auf der damit verbundenen Histologie und Klinikpathologie beruht. Obwohl ein Zusammenhang mit systemischem Lupus erythematodes (SLE) in der Literatur immer wieder diskutiert wird, konnte bisher kein definitiver Zusammenhang nachgewiesen werden. Interessanterweise muss SLE immer noch ausgeschlossen werden, bevor die Diagnose bestätigt werden kann. KFD kann mit Symptomen einhergehen, die in der Regel ein bis vier Monate andauern, doch wurde bei 3-4 % der Betroffenen ein Wiederauftreten
berichtet. Wir stellen einen Fall von KFD bei einer Frau mit Fieber, generalisierter Lymphadenopathie und systemischen Symptomen vor, die durch eine Lymphknotenbiopsie diagnostiziert wurde, die ursprünglich wegen des Verdachts auf ein malignes Lymphom angeordnet worden war.
Falldarstellung
Eine 53-jährige Afroamerikanerin stellte sich mit einer zweiwöchigen Vorgeschichte von Fieber, Nachtschweiß, Müdigkeit, ungewolltem Gewichtsverlust und schmerzhafter Lymphadenopathie im Nacken vor. Sie gab an, seit sechs Monaten an einer ähnlich schmerzhaften Lymphadenopathie in der Achselhöhle zu leiden. In der Anamnese fielen Kopfschmerzen und chronische Rückenschmerzen auf, die sie mit Marihuana selbst behandelte. Ein ein Jahr zuvor durchgeführter HIV-Antigentest war negativ.
Die körperliche Untersuchung ergab zarte, tastbare Lymphknoten in der hinteren Halskette, im Bereich der Ohrmuschel, in der Achselhöhle und im Oberschenkelbereich. Der größte Knoten befand sich in der rechten hinteren Halskette und war im Ultraschall 1,43 cm groß (Abbildung 1).

Abbildung 1. 1,43 cm großer Lymphknoten in der rechten hinteren Halskette im Ultraschall
Die ersten Laborergebnisse ergaben eine Anzahl weißer Blutkörperchen (WBC) von 3.000, die sich zu 50 % aus Lymphozyten zusammensetzten, eine Erythrozytensedimentationsrate (ESR) von 105 und ein C-reaktives Protein (CRP) von 32,3. Die im Vorjahr ermittelten Ausgangswerte für ESR und CRP lagen bei 10 bzw. 1,6. ANA, Lupus-Antikoagulanzien und Anti-Smith-Antikörper waren alle negativ. Bei einer Lumbalpunktion wurde Liquor mit einem WBC-Wert von 12 und einem Proteinwert von 47 festgestellt. EBV-Antigen und IgG waren positiv, ebenso Varizellen-IgG. Liquorkulturen und säurefester Abstrich waren negativ, ebenso wie Gewebe-, Blut- und Pilzkulturen. Das Syphilis-Screening, die CMV-PCR und die Serologie für Kryptokokken-Antigen, Kokzidioiden und Toxoplasmose waren ebenfalls negativ. Die Kontrast-CT des Halses und der Brust zeigte einen 5 mm großen Lungenknoten, keine vergrößerten Lymphknoten und keinen Hinweis auf eine akute Lungenembolie.
Die konstitutionellen Symptome des Patienten sprachen zunächst für eine neue Diagnose eines malignen Lymphoms, und es wurde eine ultraschallgesteuerte Kernbiopsie und FNA eines Lymphknotens im rechten hinteren Halsdreieck durchgeführt. Die Biopsie zeigte Abschnitte des Lymphknotens mit fokalen Nekrosebereichen innerhalb der Rinde, die durch fibrinoides Material mit zahlreichen kleinen Kernfragmenten gekennzeichnet waren (Abbildung 2). Innerhalb und in der Umgebung dieser Herde befand sich eine Population von Histiozyten und transformierten lymphoiden Zellen. Plasmazellen waren fokal vorhanden, aber Neutrophile und granulomatöse Entzündungen fehlten (Abbildung 3). Die immunhistochemische Färbung ergab CD68-positive Histiozyten mit wenigen CD20-positiven B-Lymphozyten in den nekrotischen Bereichen und vielen größeren, CD3-positiven Zellen, die auf einen T-Zell-Ursprung hindeuten.
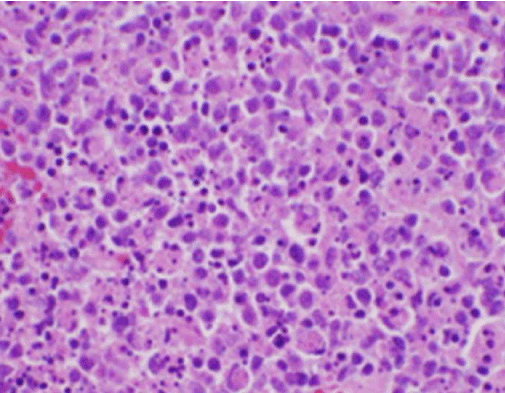
Abbildung 2. H&E-Färbung einer Lymphknotenbiopsie, die Nekrose und fehlende Neutrophile zeigt
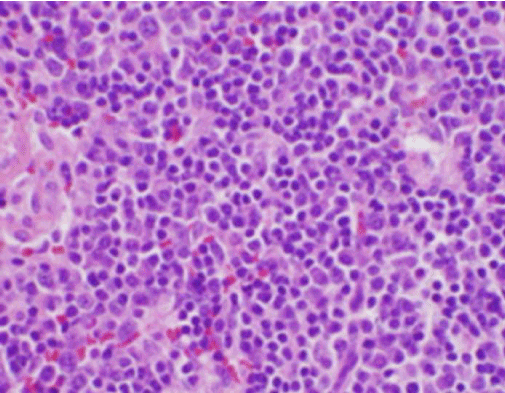
Abbildung 3. H&E-Färbung einer zervikalen Lymphknotenbiopsie mit zahlreichen Histiozyten und fehlenden Neutrophilen
Die Patientin wurde aufgrund der histologischen Befunde einer nekrotisierenden Lymphadenitis, CD68-positiver Histiozyten, Nekrose in Abwesenheit von Neutrophilen und einer Fülle von Histiozyten mit KFD diagnostiziert. Der restliche Krankenhausaufenthalt verlief ereignislos, und die Patientin wurde unter Glukokortikoidtherapie mit rheumatologischer Nachsorge entlassen.
Diskussion
Die Kikuchi-Fujimoto-Krankheit oder histiozytäre nekrotisierende Lymphadenitis wurde erstmals 1972 bei jungen Frauen in Japan beschrieben und ist seither Gegenstand von Studien in der Literatur. Sie ist durch Fieber und Lymphadenopathie gekennzeichnet, doch kann eine Vielzahl von begleitenden Anzeichen und Symptomen auftreten, darunter systemische Symptome wie Müdigkeit, Gewichtsverlust, Nachtschweiß und andere weniger häufige Manifestationen wie aseptische Meningitis, Splenomegalie, Hautausschlag und Arthralgien. KFD äußert sich bei jungen Frauen am häufigsten in Form von Fieber und einseitiger zervikaler Lymphadenopathie, wobei die Lymphadenopathie auch multifokal sein kann. Die extranodale Beteiligung der Haut und des Knochenmarks wird zum Beispiel oft von systemischen Symptomen begleitet, einschließlich Nachtschweiß, Gewichtsverlust, Müdigkeit, Übelkeit, Erbrechen und Durchfall.
Die Differentialdiagnose für Fieber und Lymphadenopathie bei KFD ist sehr breit gefächert und umfasst infektiöse, autoimmune und maligne Ursachen. Die Differentialdiagnose für Fieber und Lymphadenopathie ist vielfältig und umfasst eine ganze Reihe von Krankheiten mit unterschiedlichen Prognosen. Die Fehldiagnose eines Patienten mit einer Erkrankung, die eine ungünstige Prognose hat, und insbesondere ein aggressiveres Behandlungsschema können zu einer unangemessenen Versorgung und schlechten medizinischen Folgen führen. Mehrere Berichte haben gezeigt, dass die Symptomatik der KFD mit Krankheiten wie Tuberkulose und malignen Lymphomen verwechselt wurde. Daher ist es wichtig, dass Kliniker die Kikuchi-Fujimoto-Krankheit, auch wenn es sich um eine seltene Erkrankung mit variablem Erscheinungsbild handelt, in die Differentialdiagnose von Fieber und Lymphadenopathie einbeziehen.
Die genaue Pathogenese ist nach wie vor unklar, sie kann jedoch klinisch einer Reihe von Erkrankungen ähneln, die eine schwerwiegendere Prognose haben, wie Tuberkulose (TB), Toxoplasmose, Syphilis, Lymphogranuloma venereum, SLE und Lymphome. In einer Fallserie von Fujimoto wurden 58 % der Patienten fälschlicherweise als Lymphknoten-TB diagnostiziert und unangemessen behandelt, bevor die Histopathologie die Diagnose KFD bestätigte. In einem Bericht wurde ein Fall von KFD mit kutanen Manifestationen beschrieben, der zunächst als großzelliges Lymphom diagnostiziert worden war. Der Patient unterzog sich einer zytotoxischen Therapie, bevor die korrekte Diagnose gestellt wurde.
Die Diagnose von KFD wird anhand einer Lymphknotenbiopsie gestellt, die parakortikale Herde einer koagulativen Nekrose mit karyorrhektischen Trümmern und einem histiozytären Zellinfiltrat zeigt. Der histopathologische Befund von fragmentierten Kerntrümmern deutet auf Apoptose als Mechanismus des Zelltods hin, und immunhistochemische Befunde, einschließlich erhöhter Fas/FasL- und CD 8+ T-Zellen, unterstützen diesen Mechanismus zusätzlich. Die Laborbefunde sind in der Regel normal, es können jedoch ein erhöhter ESR-Wert und eine Leukopenie auftreten. Darüber hinaus können die Laborbefunde Leukopenie, erhöhte ESR und Anämie zeigen. Es gibt keine wirksame Behandlung, die über die Behandlung der Symptome mit fiebersenkenden und schmerzstillenden Mitteln
und Ruhe hinausgeht. Einige Berichte haben jedoch gezeigt, dass Patienten mit schweren Symptomen von Kortikosteroiden profitieren können.
Schlussfolgerung
Die Kikuchi-Fujimoto-Krankheit ist selten, aber es ist wichtig, dass Kliniker sie kennen, wenn sie die Differentialdiagnose für einen Patienten mit Symptomen wie Fieber und Lymphadenopathie in Betracht ziehen. Die KFD ist eine selbstlimitierende Erkrankung mit einer ausgezeichneten Prognose, und die Behandlung besteht in der Regel aus Ruhe und NSAIDs zur Linderung der Symptome. Wenn sie fälschlicherweise für eine schwerere Krankheit wie Tuberkulose oder ein malignes Lymphom gehalten wird, können Patienten unnötigerweise aggressiven Behandlungen ausgesetzt werden.
- Bosch X, Guilabert A, Miquel R, Campo E (2004) Enigmatic Kikuchi-Fujimoto disease: a comprehensive review. Am J Clin Pathol 122: 141-152.
- Chiu CF, Chow KC, Lin TY, Tsai MH, Shih CM, et al. (2000) Virusinfektion bei Patienten mit histiozytärer nekrotisierender Lymphadenitis in Taiwan. Nachweis des Epstein-Barr-Virus, des humanen T-Zell-lymphotropen Virus Typ I und des Parvovirus B19. Am J Clin Pathol 113: 774-781.
- Tsang WY, Chan JK, Ng CS (1994) Kikuchi’s lymphadenitis. Eine morphologische Analyse von 75 Fällen mit besonderem Hinweis auf ungewöhnliche Merkmale. Am J Surg Pathol 18: 219-231.
- Dorfman RF, Berry GJ (1988) Kikuchi’s histiozytäre nekrotisierende Lymphadenitis: eine Analyse von 108 Fällen mit Schwerpunkt auf der Differentialdiagnose. Semin Diagn Pathol 5: 329-345.
- Aneja A, Maheswari K U1, H J GD1, Sheikh S2 (2014) A rare case of multifocal lymphadenopathy in a young male. Oxf Med Case Reports 2014: 141-144.




