Computerized Provider Order Entry
Kontekst
Cyfrowa transformacja medycyny jest prawdopodobnie najlepiej przedstawiona przez computerized provider order entry (CPOE), który odnosi się do każdego systemu, w którym lekarze bezpośrednio składają zamówienia drogą elektroniczną, z zamówieniami przekazywanymi bezpośrednio do odbiorcy. Jeszcze 10 lat temu większość zleceń lekarskich była wypisywana ręcznie. Dzięki federalnej ustawie HITECH z 2009 roku i towarzyszącemu jej programowi Meaningful Use, wykorzystanie CPOE gwałtownie wzrosło w placówkach szpitalnych i ambulatoryjnych. Zdecydowana większość szpitali i większość praktyk ambulatoryjnych korzysta obecnie z jakiejś formy CPOE. Systemy CPOE zostały pierwotnie opracowane w celu poprawy bezpieczeństwa zleceń na leki, ale obecnie nowoczesne systemy umożliwiają również elektroniczne zlecanie badań, procedur i konsultacji. Powszechne wdrożenie CPOE przyniosło korzyści klinicystom i pacjentom, ale również żywo ilustruje zagrożenia i niezamierzone konsekwencje cyfryzacji podstawowego procesu opieki zdrowotnej.
Proces przepisywania i podawania leków obejmuje kilka etapów, z których każdy ma słabe punkty, które są adresowane – w większym lub mniejszym stopniu – przez CPOE:
- Zamawianie: klinicysta musi wybrać odpowiedni lek oraz dawkę i częstotliwość, z jaką ma być podawany.
- Pisanie: w przypadku pisma odręcznego recepta musi być odczytana i zrozumiana przez odbiorcę (zazwyczaj technika farmacji lub farmaceutę).
- Wydawanie: farmaceuta musi sprawdzić, czy nie występują interakcje między lekami i alergie, a następnie wydać odpowiednią ilość leku w odpowiedniej postaci.
- Administrowanie: lek musi być odebrany przez właściwą osobę i dostarczony właściwemu pacjentowi we właściwym czasie i we właściwej dawce. U pacjentów hospitalizowanych za ten etap odpowiadają zazwyczaj pielęgniarki, ale w warunkach ambulatoryjnych za ten etap odpowiada pacjent lub jego opiekun.
Klasyczne badanie błędów w stosowaniu leków u pacjentów hospitalizowanych wykazało, że około 90% z nich wystąpiło na etapie zamawiania lub przepisywania leków. Błędy te miały różne przyczyny, w tym słabe pismo ręczne, niejednoznaczne skróty lub zwykły brak wiedzy ze strony zlecającego lekarza. System CPOE może zapobiec błędom na etapie zamawiania i przepisywania poprzez (co najmniej) zapewnienie standaryzowanych, czytelnych i kompletnych zamówień.
Systemy CPOE są zazwyczaj sparowane z pewną formą systemu wspomagania decyzji klinicznych (CDSS), który może pomóc w zapobieganiu błędom na etapie zamawiania i wydawania leków oraz może poprawić bezpieczeństwo również innych rodzajów zamówień. Typowy system CDSS sugeruje wartości domyślne dla dawek leków, dróg podania i częstotliwości, a także może oferować bardziej zaawansowane funkcje bezpieczeństwa leków, takie jak sprawdzanie alergii na leki lub interakcji lek-lek, a nawet lek-laboratorium (np. ostrzeganie klinicysty przed zamówieniem leku nefrotoksycznego u pacjenta z podwyższonym poziomem kreatyniny). Najbardziej zaawansowane systemy CDSS zapobiegają nie tylko błędom popełnianym na zlecenie (np. zamawianie leku w zbyt dużych dawkach lub leku, na który pacjent ma znaną alergię), ale także błędom zaniechania (np. niezamówienie profilaktyki przeciw zakrzepicy żył głębokich u pacjenta, który przeszedł operację wymiany stawu). CDSS są również coraz częściej wdrażane w celu rozwiązania problemu nadużywania – na przykład, systematyczny przegląd CPOE dla badań radiologicznych wykazał, że CDSS może poprawić przestrzeganie wytycznych dla diagnostyki obrazowej i zmniejszyć ogólne wykorzystanie testów.
Dowody skuteczności
CPOE oferuje wiele korzyści w porównaniu z tradycyjnymi systemami do pisania zamówień na papierze. Przykłady tych zalet obejmują: unikanie problemów związanych z pismem ręcznym, podobnymi nazwami leków, interakcjami lekowymi i błędami w specyfikacji; integrację z elektroniczną dokumentacją medyczną, systemami wspomagania decyzji klinicznych i systemami zgłaszania niepożądanych zdarzeń lekowych; szybszą transmisję do laboratorium, apteki lub działu radiologii; możliwość zalecania alternatywnych testów lub metod leczenia, które mogą być bezpieczniejsze lub tańsze; oraz potencjalne oszczędności ekonomiczne. Wspierane przez wczesne dowody, proponowane korzyści CPOE służyły jako główna część argumentu na rzecz federalnego finansowania w celu wsparcia powszechnego wdrożenia CPOE.
Te proponowane korzyści zostały potwierdzone w pewnym stopniu, głównie w odniesieniu do poprawy bezpieczeństwa leków. W szczególności, CPOE wydaje się być skuteczne w zapobieganiu błędom w przepisywaniu leków. Metaanaliza z 2013 r. wykazała, że prawdopodobieństwo popełnienia błędu przy przepisywaniu leków zostało zmniejszone o 48% przy stosowaniu CPOE w porównaniu z zamówieniami papierowymi, co przekłada się na ponad 17 milionów błędów przy przepisywaniu leków, którym co roku zapobiega się w szpitalach w Stanach Zjednoczonych. Badania systemów e-recepty – systemów CPOE stosowanych głównie w praktykach ambulatoryjnych, które umożliwiają bezpośrednie przesyłanie recept do aptek – również wykazały podobną skuteczność w zapobieganiu błędom w przepisywaniu leków w warunkach ambulatoryjnych.
Wpływ CPOE na wskaźniki klinicznych niepożądanych zdarzeń związanych z lekami jest mniej jasny. Inne przeglądy wykazały, że CPOE nie zapobiega w sposób wiarygodny szkodom wyrządzonym pacjentom, a wysokie wskaźniki niepożądanych zdarzeń związanych z lekami utrzymują się w niektórych szpitalach z całkowicie skomputeryzowanymi systemami wprowadzania zleceń. Jedną z interpretacji tych wyników jest to, że wsparcie decyzji klinicznych jest kluczową interwencją w redukcji błędów i że przy braku CDSS, CPOE może zapobiegać głównie klinicznie nieistotnym błędom. Jednakże badania użyteczności wykazały, że systemy CPOE z klinicznym wsparciem decyzji nadal pozwalają na wprowadzanie i przetwarzanie niebezpiecznych zleceń, a klinicyści mogą omijać kroki bezpieczeństwa z niewielką trudnością. Inna interpretacja jest taka, że znaczna część błędów związanych z lekami występuje na etapie wydawania i podawania leków, a CPOE może nie zapobiegać tym błędom. Obiecujące strategie redukcji błędów na etapie wydawania i podawania leków obejmują zaangażowanie farmaceutów pracujących w jednostce i stosowanie systemów podawania leków z kodami kreskowymi. Jednak nawet jeśli CPOE poprawia niektóre aspekty bezpieczeństwa pacjenta, rośnie świadomość, że może również prowadzić do nowych problemów związanych z bezpieczeństwem – zwłaszcza jeśli system jest źle zaprojektowany.
Nowe obawy dotyczące bezpieczeństwa: Implementation Issues and Workflow Impact of CPOE
Wdrożenie CPOE okazało się złożonym procesem, a pierwsi użytkownicy doświadczyli głośnych niepowodzeń lub zagrożeń bezpieczeństwa, które w niektórych przypadkach doprowadziły do porzucenia systemu. Wiele badań scharakteryzowało rodzaje niezamierzonych konsekwencji i zakłóceń w pracy klinicystów, które wynikają z wdrożenia CPOE. Dzięki danym pochodzącym z instytucji o kilkuletnim doświadczeniu z CPOE badania te dostarczają ważnych wniosków dla organizacji wdrażających nie tylko CPOE, ale także różne technologie w ramach rosnącej cyfrowej transformacji medycyny.
Niezamierzone konsekwencje CPOE
Charakteryzowano różne niezamierzone konsekwencje wdrożenia CPOE (tabela). Jedno z badań przeprowadzonych po wdrożeniu komercyjnego systemu CPOE wykazało, że system wymagał od klinicystów wykonywania wielu nowych zadań, zwiększając obciążenie poznawcze i zmniejszając wydajność, a tym samym zwiększając potencjał błędu. W tym badaniu, chociaż ogólna liczba błędów w przepisywaniu leków zmniejszyła się, problemy związane z samym systemem CPOE stanowiły prawie połowę błędów w przepisywaniu leków po jego wdrożeniu. Inne badania wykazały, że użytkownicy często stosują obejścia w celu ominięcia funkcji bezpieczeństwa. W wielu przypadkach te obejścia stanowią rozsądne adaptacje wynikające z problemów z projektowaniem i użytecznością systemów CPOE. Jak wyszczególniono w białej księdze Food and Drug Administration z 2015 roku (streszczonej tutaj), obecne systemy CPOE mają podstawowe problemy, takie jak mylące wyświetlacze, stosowanie niestandardowej terminologii oraz brak standardów dla alarmów i ostrzeżeń. Autorzy wzywają do integracji zasad inżynierii czynników ludzkich, w tym użyteczności w świecie rzeczywistym i testowania podatności, w celu osiągnięcia potencjału bezpieczeństwa CPOE.
Więcej lub więcej pracy dla klinicystów
Niekorzystne problemy z przepływem pracy
Niekończące sięNiekończące się wymagania systemowe
Problemy związane z utrzymywaniem się zleceń papierowych
Niekorzystne zmiany we wzorcach i praktykach komunikacyjnych
Negatywne uczucia wobec nowej technologii
Generowanie nowych rodzajów błędów
Nieoczekiwane zmiany w strukturze władzy w instytucji, kulturze organizacyjnej lub rolach zawodowych
Nadmierna zależność od technologii
(Przedrukowano za zgodą Elsevier. In: Campbell EM, Sittig DF, Ash JS, Guappone KP, Dykstra RH. Types of unintintended consequences related to computerized provider order entry. J Am Med Inform Assoc. 2006;13:547-556.)
Integracja klinicznego wspomagania decyzji w systemach CPOE również wymaga starannego planowania. Alerty wspomagania decyzji mogą zapobiegać szkodliwym interakcjom lek-lek i promować stosowanie badań i terapii opartych na dowodach naukowych. Jednak nadmierne i niespecyficzne ostrzeżenia mogą prowadzić do zmęczenia ostrzeżeniami – kiedy to użytkownicy ignorują nawet krytyczne ostrzeżenia. Zmęczenie ostrzeżeniami jest obecnie uznanym zagrożeniem dla bezpieczeństwa i zostało szczegółowo omówione w powiązanym elementarzu bezpieczeństwa pacjenta. Zmęczenie alertami prawdopodobnie wyjaśnia, dlaczego systemy CDSS wydają się powodować jedynie niewielką poprawę w przestrzeganiu zalecanej opieki i mogą nie zapobiegać błędom. Ostatnie badania koncentrowały się na dostosowaniu alertów w celu maksymalizacji bezpieczeństwa przy jednoczesnym unikaniu zmęczenia alertami, ale dziedzina informatyki nie opracowała jeszcze standardowych metod osiągnięcia tej równowagi.
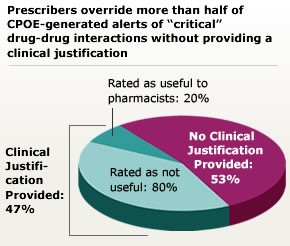
Źródło: Grizzle AJ, Mahmood MH, Ko Y, et al. Reasons provided by prescribers when overriding drug-drug interaction alerts. Am J Manag Care. 2007;13:573-578.
Jak instytucje zdobywają więcej doświadczenia z wdrożeniem CPOE, większa świadomość tych kwestii może pomóc zapobiec problemom związanym z nową technologią. Staranne zaplanowanie procesu wdrożenia w celu zminimalizowania zakłóceń przepływu pracy i zmaksymalizowania łatwości obsługi systemu pozwoliło uniknąć niepożądanych zdarzeń związanych z CPOE. Skuteczne wdrożenie CPOE wymaga znacznych inwestycji czasu i zasobów, jak również zaangażowania zarówno ze strony sprzedawców CPOE, jak i kierownictwa organizacji w celu zapewnienia bezpiecznej integracji technologii z istniejącymi przepływami pracy.
Obecny kontekst
CPOE jest zalecane przez National Quality Forum jako jedna z 30 „bezpiecznych praktyk dla lepszej opieki zdrowotnej” oraz przez Leapfrog Group jako jeden z trzech pierwszych zalecanych „skoków” w celu poprawy bezpieczeństwa pacjenta. Tempo wprowadzania CPOE zarówno w szpitalach, jak i klinikach gwałtownie wzrosło po uchwaleniu ustawy HITECH w 2009 roku. Ostatnie dane wskazują, że 84% federalnych szpitali opieki ostrej wdrożyło CPOE do końca 2015 roku, chociaż tylko 40% wdrożyło system, który obejmował zintegrowany CDSS. Adopcja w warunkach ambulatoryjnych również szybko rośnie, a pod koniec 2015 r. ponad połowa praktyk biurowych przyjęła elektroniczne przepisywanie (główną formę CPOE w warunkach ambulatoryjnych).
.




