Tratamento da síndrome do roubo relacionado ao acesso vascular por meio da interposição justa-anastomótica de um segmento de enxerto protético | Nefrologia
INTRODUÇÃO
Fístula arteriovenosa (FVA) é o método de escolha para o acesso vascular durante sessões de hemodiálise em pacientes com insuficiência renal em fase terminal, pois, em comparação com os cateteres arteriovenosos protéticos ou cateteres venosos centrais, está associado a menores taxas de complicações.1,2 Entretanto, há uma complicação específica da FVA ou enxerto protético que pode ser grave e até comprometer a viabilidade do membro afetado: a síndrome do roubo.
Síndrome do Steal é causada por uma diminuição da perfusão sanguínea distal devido a uma saída de fluxo sanguíneo preferencial proximal através da veia de acesso vascular, com menor resistência do que o leito arterial distal.3 Apesar de ser um fenômeno fisiológico observado em até 73% das AVFs e 91% das próteses (steal syndrome grau I),4 pode causar sintomas em até 8% dos acessos5: dor durante diálise (grau II), dor em repouso (grau III) ou ulceração e necrose (grau IV).6 Quando estes sintomas ocorrem, especialmente graus III e IV, procedimentos endovasculares ou cirúrgicos são necessários para restaurar o fluxo sanguíneo distal e prevenir lesão ou amputação irreversível, mantendo a patência e o uso do acesso vascular, se possível.
Os tratamentos propostos para a síndrome do roubo incluem uma variedade de técnicas: ligadura (geralmente eficaz, mas resultando em perda de acesso), reparação das lesões arteriais associadas proximal ou distal7, ligadura da artéria radial distal (DRAL)8 ou acesso vascular proximal (PRAL)9 em casos de roubo no arco palmar em fístulas cefálicas distais, proximalização ou distalização da anastomose (PAVA e RUDI)10,11, técnicas de redução do fluxo (como bandagem, com resultados imprevisíveis se realizada sem monitorização intra-operatória, ou variantes dela, como MILLER12, bandagem externa com bandas protéticas13,14 ou ligadura simples de veias colaterais não usáveis15,16), ou DRIL3,17 (revascularização distal por interposição de um bypass arterial e ligadura da artéria nativa). Os resultados oferecidos por estas técnicas são variáveis, mantendo o acesso e a resolução de sintomas isquêmicos em até 77% dos casos tratados com DRIL. Entretanto, muitos deles são complexos e induzem à morbidade.3 O objetivo deste estudo é apresentar os resultados iniciais de uma técnica simples e eficaz no tratamento da síndrome do furto: redução do fluxo de acesso vascular (e aumento da perfusão arterial distal) através da interposição de um segmento de enxerto protético na veia justa-anastomótica. MATERIAL E MÉTODO A nossa unidade de acesso vascular (UFAV, Hospital Clínic, Universidad de Barcelona; Barcelona, Espanha) oferece uma abordagem multidisciplinar aos pacientes que necessitam de acesso vascular para hemodiálise, e é um centro de referência para pacientes do nosso distrito de saúde e outros centros no que diz respeito à criação e reparação do acesso vascular. Todos os pacientes avaliados e tratados pela nossa unidade são sistematicamente introduzidos prospectivamente numa base de dados multidisciplinar, que recolhe dados básicos, comorbilidades, acessos vasculares anteriores, uma história detalhada e exames físicos e de rotina por ultra-sons. Todos os procedimentos cirúrgicos também são anotados, mais uma vez com um exame físico e resultados intra e pós-operatórios imediatos como também acompanhamento pós-operatório.
Para este estudo, incluímos todos os pacientes que vieram à nossa unidade entre 2009 e 2012 para síndrome do roubo sintomático secundário a um acesso vascular arteriovenoso nativo realizado em nossa unidade ou em outros centros. A síndrome do roubo sintomático foi definida como dor em diálise, dor constante ou ulceração (graus II, III e IV) na mão ou antebraço do acesso vascular, geralmente associada a outros sinais de isquemia da mão (palidez, friagem) e após excluir outros diagnósticos diferenciais pelo exame físico e exames complementares seletivos (síndrome do túnel do carpo, dor articular, pressão venosa alta, etc.).
Durante o período do estudo, nossa unidade avaliou 51 pacientes com síndrome do roubo sintomático persistente. Após avaliação individual e discussão de cada caso, exame físico, ultra-som de rotina e estudo angio-radiológico seletivo, excluímos da série pacientes transplantados renais com rins normalmente funcionais (foram submetidos à ligadura de acesso), acessos subsidiários a serem reparados com outras técnicas (estenose arterial proximal ou distal tratada com procedimentos endovasculares), acessos distais tratados por DRAL, ligadura simples de colaterais venosas inúteis nos acessos proximais), acessos inúteis, presença de doenças graves da artéria distal, aqueles casos associados a lesões ulceradas muito extensas, más condições de saúde ou preferência do paciente.
Em fístulas braquio-basílicas lado a lado com várias veias de drenagem de saída (basílica, perfurante de cotovelo e/ou veia cefálica), escolhemos realizar uma ligadura simples de colaterais venosas inúteis quando o diâmetro de uma delas fosse superior a 4 mm, e adicionar uma interposição protética à veia útil (além da ligadura de colaterais inúteis) quando essas colaterais fossem todas menores. Descartamos esta decisão com base no fluxo, dada a dificuldade e falta de confiabilidade do cálculo com ultra-som, especialmente para a veia do cotovelo perfurante.
Finalmente, 14 casos foram incluídos, que foram tratados com a técnica de interposição protética. Um segmento de prótese tubular reta de 6mm feita de enxerto de politetrafluoretileno (PTFE), de 2cm de comprimento, foi interposta no segmento venoso justa-anastomótico por anastomose final a final de ambos os cotos venosos (Figura 1). Colaterais venosas inúteis (menos de 4mm de diâmetro) foram ligadas em AVF braquio-basílica lado a lado, e quando o estudo pré-operatório (ultra-som e/ou angiografia) mostrou estenose da artéria perianastomótica, esta foi reparada por angioplastia em “patch”, além da interposição do segmento protético justa-anastomótico.
Além do pré-operatório básico e clínico dos pacientes, foram coletados em um banco de dados prospectivo: Exame pré-operatório: exame físico (grau de síndrome do roubo), exame ultra-sonográfico (tipo de acesso vascular prévio, localização, drenagem venosa, diâmetros arterial e venoso, sistólico, diastólico e velocidades médias na artéria proximal e artéria radial distal do punho). Exame intra-operatório: procedimento realizado, exame físico imediato (pulso, emoção palpável, sopro no acesso, pulso arterial distal) e ultra-som (mesmas medidas pré-operatórias). Seguimento: acompanhamento pós-operatório dos sintomas clínicos e adequação do acesso para sessões de hemodiálise, patência e necessidade de procedimentos secundários. Todas as cirurgias e exames foram realizados pelo mesmo cirurgião, utilizando o mesmo aparelho de ultra-som: SonoSite MicroMaxx Ultrasound System (Sonosite Inc, WA, EUA) e um transdutor linear HFL38/13-6 MHz 38 mm, ajustando e direcionando o ângulo do doppler de onda pulsada a 60º para a direção do vaso e tamanho da porta para o diâmetro do vaso. Medidas intra-operatórias foram registradas na sala cirúrgica, durante a cirurgia e após a criação da anastomose; condições assépticas foram levadas em consideração. Estas medidas não foram consideradas nas decisões cirúrgicas. As velocidades (VPS, VDF, VM) e RI foram calculadas automaticamente, e o diâmetro dos vasos (adventício-adventicia) foi medido manualmente. Os fluxos (mL/min) foram calculados utilizando os parâmetros propostos pelo fabricante: área da secção transversal (0,785xD2, em cm2) x velocidade média de tempo (VM, em cm/s) x factor de conversão (0,06). Todas as medidas pré e intra-operatórias foram sempre realizadas no mesmo local. O fluxo de acesso vascular foi estimado de acordo com o fluxo da artéria proximal como o método mais confiável18,19, dispensando o fluxo da veia (menos confiável18,19 e como existem várias veias drenantes que em muitos casos afetam esta interpretação). O fluxo total de perfusão arterial distal não foi calculado, pois existem várias artérias distais de drenagem (radial, ulnar, interósseas) que devem ser adicionadas e devido à complexidade técnica e computacional que isso implica, apesar das alterações no fluxo da artéria radial distal, foram calculadas e consideradas uma estimativa das alterações globais da perfusão distal. Estatistica Frequência e estatística descritiva foram obtidas, e comparações foram realizadas utilizando o software SPSS, versão 19.0, descrevendo medianas e faixas ou intervalos interquartis (percentis 25-75) e percentuais. As alterações nos fluxos foram definidas como percentagens de variação (/preoperatórias), e foram descritas como medianas e faixas interquartílicas. As diferenças estatísticas entre os grupos foram avaliadas através do teste de classificação assinado por Wilcoxon para comparação de fluxos pré-pós-operatórios. As medidas de tempo até o evento foram analisadas utilizando a análise de sobrevivência de Kaplan- Meier, com porcentagens estimadas em 12 e 24 meses. Um valor de P RESULTADOS Os 14 pacientes incluídos neste estudo (57% do sexo masculino, mediana de idade 72 anos) apresentaram um alto percentual de comorbidades (86% hipertensão arterial sistêmica, 78% histórico de tabagismo, 71% dislipidemia, 57% cardiopatia isquêmica, 43% diabetes mellitus, 29% doença arterial periférica sintomática grave, 21% doença pulmonar obstrutiva crônica). Todos estavam em terapia de substituição renal por hemodiálise por uma mediana de 1,1 anos (variação de 0,2 a 5,1), embora o acesso arteriovenoso real tenha sido feito 1,5 anos antes (variação de 0,1 a 12,7), foi um acesso secundário em 50% dos casos. Todos tinham síndrome do roubo sintomático (grau II: 2, grau III: 8, grau IV: 4).
Acesso AVF original estão descritos na Tabela 1. Todos eles eram fístulas proximais com veia de drenagem cefálica ou basílica, ou ambos. Como já foi descrito nas fístulas braquio-basílicas lado a lado, as veias perfurantes do cotovelo ou outras veias inúteis (basílica proximal ou cefálica) foram ocluídas ou tinham menos de 4mm de diâmetro. 71% dos acessos foram no braço esquerdo.
Todos os casos foram tratados pela técnica de interposição protética justa-anastomótica (descrita acima). As estenoses anastomóticas arteriais foram diagnosticadas em 2 casos e reparadas através de uma angioplastia adicional de retalho arterial. Nos 8 casos de fístulas arteriovenosas braquio-basílicas lado a lado, também realizamos uma ligadura de pequenas veias colaterais inúteis (veias perfurantes ou basílica proximal de menos de 4mm de diâmetro), e em 5 realizamos uma transposição superficial da veia basílica proximal. Todos os casos foram realizados sob anestesia local ou regional e como pacientes externos sem internação hospitalar.
O sucesso técnico do procedimento foi de 100%. A ultrassonografia pré e pós-operatória mostrou redução do fluxo de acesso imediato de 39% (fluxo arterial proximal) e aumento do fluxo da artéria radial distal de 477% (Tabela 2). Os sintomas isquêmicos desapareceram completamente e as lesões isquêmicas cicatrizaram seguindo a técnica de interposição protética em 12 casos (86%, Figura 2). Entretanto, os outros dois casos apresentaram melhora parcial com dor isquêmica persistente, eventualmente necessitando de ligadura de acesso dentro de três meses após o acompanhamento. A falha técnica foi atribuída a uma estenose arterial proximal não diagnosticada inicialmente e a uma artéria de pequeno calibre e baixo fluxo. Ambos os casos, após a correção inicial, tiveram o menor aumento do fluxo sanguíneo distal e diminuição do fluxo de acesso em todas as séries. A complicação pós-operatória ocorreu devido à ruptura de uma veia basílica excessivamente dilatada que havia sofrido transposição superficial, três dias após o procedimento inicial, o que exigiu uma ligadura de acesso permanente. Não houve amputações menores ou maiores em nenhum caso após a cirurgia ou durante o seguimento.
O seguimento médio foi de 12,04 meses (variação de 0,2 a 33,5). Não houve perdas no seguimento, não houve novos sintomas isquêmicos ou trombose de acesso e apenas uma reintervenção (angioplastia com balão) realizada devido à estenose da prótese interposta durante o seguimento. Portanto, a patência primária, assistida primária e secundária livre de sintomas isquêmicos foi de 78%, 78% e 78% aos 12 meses e 62%, 78% e 78% aos 24 meses, respectivamente (Figura 3).
DISCUSSÃO Síndrome do esterno é causada por uma diminuição da perfusão sanguínea distal devido a uma saída de fluxo sanguíneo preferencial proximal através da veia de acesso vascular, com menor resistência que o leito arterial distal.3 Alguns casos de síndrome do furto podem ser reparados com tratamentos específicos (estenoses arteriais proximais ou distais geralmente podem ser tratadas com técnicas endovasculares, síndromes de furto em fístulas radiocefálicas devido ao furto do arco palmar podem ser reparadas pelo DRAL8 ou outras síndromes de excesso de débito venoso devido a grandes colaterais podem ser tratadas com ligaduras simples de veias não usáveis15,16). Porém, em muitos casos de acessos proximais sem lesões arteriais ou grandes veias colaterais inúteis, a síndrome do roubo é diretamente devida ao excesso de fluxo da artéria para a saída venosa em detrimento do sistema arterial distal. Nesses casos, o tratamento proposto pelo nosso grupo (a interposição justa-anastomótica de um segmento de enxerto protético de 6mm, com reparo seletivo das estenoses arteriais com angioplastia em placas e ligadura de veias colaterais inúteis) reverte parcialmente essa condição reduzindo o fluxo total da fístula e aumentando a perfusão sanguínea distal. Estas alterações de fluxo têm sido observadas por medição ecográfica. Redução global do fluxo de acesso em 39% e aumento do fluxo da artéria radial distal em 477% (daí decorre que há uma redução do fluxo de acesso à custa de uma redução do fluxo venoso, aumentando assim a perfusão sanguínea arterial distal). Além disso, os resultados em dois anos de seguimento são promissores (patência primária e secundária assistida 78%).
A técnica de interposição protética é uma técnica de redução do fluxo (uma variante da bandagem clássica, mas controlando diâmetro e comprimento), aumentando assim a pressão de perfusão arterial distal. Outras técnicas de redução de fluxo têm sido eficazes, mas com resultados imprevisíveis. A mais utilizada a nível mundial é a bandagem, que é uma ligadura parcial da veia justa-anastomótica. Embora eficaz em alguns casos, tem sido relacionada a resultados não consistentes e altas taxas de falha devido a ligaduras excessivamente apertadas ou frouxas. Para garantir o diâmetro da ligadura, técnicas como a ligadura MILLER foram projetadas (garantindo o diâmetro da ligadura com uma esfera endoluminal),12 ligadura assistida por um dilatador20 ou monitorada intra-operatoriamente com medidas de fluxo e pressão digital,21 obtendo-se assim melhores resultados. O uso de segmentos protéticos como bandagem externa, para reduzir o diâmetro da veia13,14, também tem mostrado resultados melhores que a bandagem habitual, porém, dependendo do diâmetro da veia, há preocupações quanto ao risco de estenose e trombose devido ao excesso de tecido da prega intra-banding.
Outras técnicas como PAVA ou RUDI10,11 ou interposição de segmentos protéticos de alça longa22 são procedimentos mais complexos, que utilizam segmentos protéticos mais longos e têm um risco aumentado de trombose, mas têm o mesmo objetivo do procedimento apresentado: reduzir o fluxo de acesso, reduzindo o diâmetro do vaso ao do segmento protético interposto e, portanto, o mesmo resultado é obtido. A técnica mais comumente utilizada para tratar a síndrome do roubo é provavelmente DRIL3,17: utilizando um bypass arterial humeral-humeral proximal a distal da anastomose arteriovenosa (geralmente com segmento de veia safena) mais ligadura da artéria nativa (entre a fístula original e a anastomose do bypass distal). Assim, a artéria nativa desde a origem do bypass até a anastomose arteriovenosa (de diâmetro menor que o bypass, e especialmente e definitivamente menor que a veia de saída) age como uma estenose no que diz respeito à saída venosa. Nesta perspectiva, e apesar de outras explicações hemodinâmicas menos compreensíveis, o DRIL atinge o mesmo objectivo que a interposição protética: provoca uma diminuição do tamanho do vaso que liga o sistema arterial à saída venosa (no DRIL: a artéria nativa, e na técnica de interposição: um segmento protético), para produzir uma diminuição do fluxo da artéria proximal para a veia e aumentar o fluxo sanguíneo arterial distal. Entretanto, o DRIL utiliza uma técnica mais complexa com maior morbidade do que a técnica de interposição para o mesmo fim, com o risco de que complicações do bypass possam causar isquemia do braço.3 Na técnica de interposição, a oclusão do procedimento afeta apenas o acesso arteriovenoso e não a viabilidade do braço. Além disso, o DRIL alcançou uma porcentagem de sucesso precoce e patência próxima a 77%, semelhante à técnica de interposição protética. As três complicações iniciais que ocorreram em nossa série provavelmente poderiam ter sido evitadas. A transposição superficial de uma veia excessivamente dilatada aumenta o risco de sangramento e não deveria ter sido realizada, mas sim substituída por um acesso protético. Um erro de diagnóstico foi responsável por não diagnosticar estenose arterial proximal, que poderia ter sido previamente tratada e assim ter sido possível evitar a interposição protética. E em artérias de pequeno calibre as reparações devem ser realizadas com próteses de menor diâmetro (4mm).
Estudos de ultra-som e compressão da fístula mostraram dois casos de estenose arterial no segmento distal da anastomose original. Estes casos necessitavam, além da interposição protética, de reparo por meio de uma angioplastia de retalho arterial. Possivelmente estes teriam sido bons candidatos à reparação com DRIL, salvando a estenose arterial com um bypass, mas com esta técnica foram tratados ambos os defeitos: a estenose arterial e o excesso de fluxo de saída das veias. Outros procedimentos, como a ligadura de veias colaterais inúteis ou a transposição superficial de uma veia basílica proximal são importantes para completar a redução do fluxo e aumentar a utilidade do acesso final.
Como descrito anteriormente, em fístulas braquio-basílicas lado a lado com drenagem das veias colaterais inúteis (veias basílicas proximais ou veias perfurantes de cotovelo), uma ligadura simples destas pode ser suficiente para resolver a síndrome do roubo.15 Mas dada a nossa má experiência anterior com esta técnica e a dificuldade e falta de confiabilidade no cálculo do fluxo colateral com eco-Doppler, especialmente para as veias perfurantes do cotovelo (difíceis de medir ou de comprimir seletivamente), optamos por ligá-las quando estavam patentes e com diâmetro superior a 4mm. Somente quando estas eram menores, adicionamos a técnica de interposição protética à ligadura, uma vez que a ligadura simples poderia ser responsável pelo insucesso do procedimento devido à redução insuficiente do fluxo de acesso. Talvez no futuro, seguindo os resultados apresentados, a monitorização ultra-sonográfica dos fluxos intra e pós-operatórios de colaterais simples (ao invés de seu diâmetro ou ligadura simples sistemática e acompanhamento clínico) possa ajudar a definir que acessos lado a lado requerem a realização da técnica de interposição protética.
Para este estudo foi utilizado um dispositivo duplex convencional portátil para diâmetros morfológicos e de fluxo. Apesar de ser muito útil, fácil de usar mesmo em condições intra-operatórias e disponível na maioria dos serviços, os fluxos estimados podem ser maiores e há uma baixa correlação com outras técnicas mais confiáveis (taxa de diluição por ultra-som ou índices quantitativos de velocidade de cor); a razão é provavelmente a alta suscetibilidade do Doppler convencional a fluxos turbulentos.23 Precisamente por este motivo, muitos grupos recomendam a medição do fluxo na artéria proximal como uma estimativa da extensão do fluxo de acesso, evitando medições da veia: esta tem uma melhor relação com o fluxo de acesso, tem um fluxo mais laminar, com uma parede regular, área circular e é mais difícil de comprimir com a sonda.18,19 Esta foi a razão para estimar o fluxo de acesso arteriovenoso pelo fluxo arterial proximal.
Existem várias limitações à validade do nosso estudo: é uma série curta, sem grupo controle, em que as comparações são difíceis, e as medidas de ultra-som podem ter erros de sistema. Além disso, como já discutido, em alguns casos na série ligadura simples de veias colaterais poderia ter sido um tratamento alternativo à interposição mais ligadura colateral.
Em conclusão, a interposição de um segmento de enxerto protético na veia justa-anastomótica, com reparo seletivo da estenose arterial com angioplastia de retalho e ligadura de colaterais venosas inúteis, pode efetivamente tratar a síndrome do roubo sintomático causado por um acesso vascular arteriovenoso, aumentando a perfusão arterial distal e reduzindo o fluxo de acesso. Apesar de alguns erros evitáveis em nossa série, esta técnica é promissora com dois anos de seguimento. Suas possíveis indicações são síndromes roubadoras sintomáticas (grau II a IV) em acessos arteriovenosos proximais sem lesões arteriais proximais associadas ou grandes colaterais venosas pérvias inúteis, e demonstrou hiperfluxo. Conflitos de interesse Os autores declaram não ter conflitos de interesse relacionados ao conteúdo deste artigo.

Tabela 1. Descrição dos tipos de acessos arteriovenosos abordados na série.

Tabela 2. Comparação dos fluxos pré e pós operatórios na artéria umeral proximal e artéria radial distal (medianas e amplitude interquartil, e% de variação)
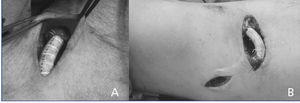
Figura 1. Imagens intra-operatórias da interposição de um segmento protético, um (B) com ligadura adicional de veias colaterais não usáveis (veia basílica proximal).
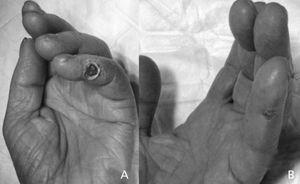
Figura 2. Lesão isquémica no 5º dedo da mão, secundária a uma síndrome de roubo devido a uma fístula arteriovenosa braquiocefálica (A); melhoria da lesão 2 semanas após a reparação utilizando a técnica de enxerto de interposição (B).
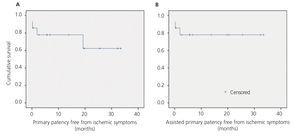
Figure 3. Função de sobrevivência de Kaplan-Meier.




