Hemoglobina și măsurarea acesteia
Funcționarea normală a celulelor depinde de un aport continuu de oxigen. Pe măsură ce oxigenul este consumat în timpul metabolismului celular, se produce dioxid de carbon.
O funcție principală a sângelui este transportul oxigenului (O2), prezent în aerul inspirat, de la plămâni la fiecare celulă din organism și transportul dioxidului de carbon (CO2) de la celule la plămâni, pentru a fi eliminat din organism în aerul expirat.
Aceste funcții vitale de transport al gazelor depind de proteina hemoglobină conținută în eritrocite (globule roșii). Fiecare dintre cele 5 × 1010 eritrocite prezente în mod normal în 1 ml de sânge conține aproximativ 280 de milioane de molecule de hemoglobină.
1. STRUCTURA ȘI FUNCȚIA HEMOGLOBINEI
Molcula de hemoglobină (Hb) este aproximativ sferică și cuprinde două perechi de subunități diferite (FIGURA 1).
Care dintre subunități este un lanț polipeptidic pliat (porțiunea de globină) cu o grupare hem (derivată din porfirină) atașată.
În centrul fiecărei grupări heme se află un singur atom de fier în stare feroasă (Fe2+). Astfel, hema este o metalo-porfirină, întâmplător responsabilă de culoarea roșie a sângelui.
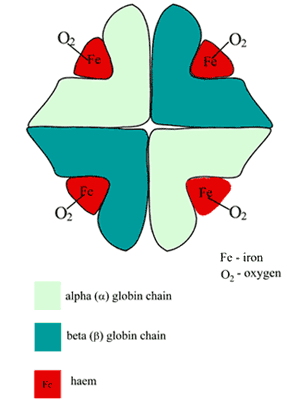
FIGURA 1: Schema structurii hemoglobinei oxigenate (HbA)
Sitemul de legare a oxigenului din Hb este buzunarul heme prezent în fiecare dintre cele patru lanțuri polipeptidice; un singur atom de oxigen formează o legătură reversibilă cu fierul feros în fiecare dintre aceste situsuri, astfel încât o moleculă de Hb leagă patru molecule de oxigen; produsul este oxihemoglobina (O2Hb).
Funcția de furnizare a oxigenului de către Hb, adică abilitatea sa de a „prelua” oxigenul la nivelul plămânilor și de a-l „elibera” către celulele tisulare, este posibilă datorită unor modificări conformaționale minuscule în structura cuaternară care au loc în molecula de hemoglobină și care modifică afinitatea buzunarului hemei pentru oxigen. Hb are două stări structurale cuaternare: starea deoxi (afinitate scăzută pentru oxigen) și starea oxy (afinitate ridicată pentru oxigen).
O serie de factori de mediu determină starea cuaternară a Hb și, prin urmare, afinitatea sa relativă pentru oxigen. Micro-mediul din plămâni favorizează starea oxi-cuaternară și, prin urmare, Hb are aici o afinitate ridicată pentru oxigen.
În schimb, micro-mediul țesuturilor induce modificarea conformațională a structurii Hb care îi reduce afinitatea pentru oxigen, permițând astfel oxigenului să fie eliberat către celulele tisulare.
1.1. HEMOGLOBINA ȘI ELIMINAREA DIOXIDULUI DE CARBON
O cantitate mică (până la 20 %) de CO2 este transportată din țesuturi în plămâni legată liber de aminoacidul N-terminal al celor patru unități polipeptidice de globină ale hemoglobinei; produsul acestei combinații este carbaminohemoglobina. Cu toate acestea, cea mai mare parte a CO2 este transportată sub formă de bicarbonat în plasma sanguină.
Conversia eritrocitară a CO2 în bicarbonat, necesară pentru acest mod de transport al CO2, duce la producerea de ioni de hidrogen (H+). Acești ioni de hidrogen sunt tamponați de hemoglobina deoxigenată.
Rolul hemoglobinei în transportul de oxigen și dioxid de carbon este rezumat în FIGURILE 2a și 2b.
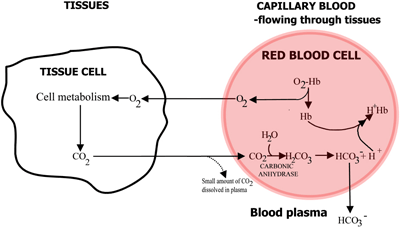
FIGURA 2a: ȚESUTURI O2 difuzează din sânge în țesuturi, CO2 difuzează din țesuturi în sânge
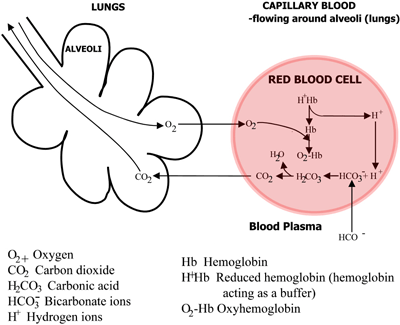
FIGURA 2b: PLĂMÂNI CO2 difuzează din sânge în plămâni, O2 difuzează din plămâni în sânge
În sângele capilar care circulă prin țesuturi, oxigenul este eliberat din hemoglobină și trece în celulele tisulare. Dioxidul de carbon difuzează din celulele tisulare în eritrocite, unde enzima anhidraza carbonică din celulele roșii permite reacția sa cu apa pentru a forma acid carbonic.
Acidul carbonic se disociază în bicarbonat (care trece în plasma sanguină) și în ioni de hidrogen, care se combină cu hemoglobina acum dezoxigenată. Sângele curge spre plămâni, iar în capilarele alveolelor pulmonare căile de mai sus sunt inversate. Bicarbonatul intră în eritrocite și aici se combină cu ionii de hidrogen, eliberați de hemoglobină, pentru a forma acid carbonic.
Acesta se disociază în dioxid de carbon și apă. Dioxidul de carbon difuzează din sânge în alveolele plămânilor și este eliminat în aerul expirat. Între timp, oxigenul difuzează din alveole în sângele capilar și se combină cu hemoglobina.
1.2. HEMOGLOBINA CARE NU SE POATE lega de OXIGEN
Deși în mod normal este prezentă doar în cantități infime, există trei specii de hemoglobină: methemoglobina (MetHb sau Hi), sulfhemoglobina (SHb) și carboxihemoglobina (COHb) care nu se poate lega de oxigen.
Acestea sunt astfel deficitare din punct de vedere funcțional, iar cantitățile crescute ale oricăreia dintre aceste specii de hemoglobină, de obicei rezultatul expunerii la anumite medicamente sau toxine din mediu, pot compromite grav livrarea de oxigen.
O prezentare cuprinzătoare a structurii și funcției hemoglobinei este furnizată în referința .
ctHb, concentrația totală de hemoglobină este de obicei definită ca fiind suma hemoglobinei oxigenate, a hemoglobinei dezoxigenate, a carboxihemoglobinei și a methemoglobinei.
UTILITATEA CLINICĂ A MĂSURĂRII ctHb
Motivul principal pentru măsurarea ctHb este detectarea anemiei și evaluarea severității acesteia.
Anemia poate fi definită ca o reducere a capacității de transport al oxigenului în sânge datorată reducerii numărului de eritrocite și/sau reducerii ctHb, astfel încât anemia este stabilită dacă ctHb este sub limita inferioară a intervalului de referință (normal) (TABELUL I). Cu cât ctHb este mai mică, cu atât anemia este mai severă.
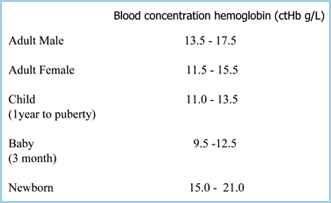
TABELUL I: intervale de referință pentru ctHb (Ref 2)
Anemia nu este o entitate de boală, ci mai degrabă o consecință sau un semn de boală. Motivul pentru care ctHb este un test de sânge atât de frecvent solicitat este că anemia este o caracteristică a unei serii de patologii, dintre care multe sunt relativ frecvente (tabelul II).
Simptomele comune, dintre care cele mai multe sunt nespecifice, includ: paloare, oboseală și letargie, dificultăți de respirație – în special la efort, amețeli și leșin, dureri de cap, constipație și creșterea pulsului, palpitații, tahicardie.

TABELUL II: Unele dintre stările clinice asociate cu anemia
Absența acestor simptome nu exclude anemia; multe persoane ușor anemice rămân asimptomatice, în special dacă anemia s-a dezvoltat lent.
2.2. POLICITEMIA
În timp ce anemia este caracterizată de o ctHb redusă, o ctHb crescută indică policitemia. Policitemia apare ca răspuns la orice stare fiziologică sau patologică în care sângele conține mai puțin oxigen decât în mod normal (hipoxemie).
Răspunsul organismului la hipoxemie include o producție crescută de eritrocite pentru a crește aportul de oxigen și, ca urmare, ctHb este crescută. Această așa-numită policitemie secundară face parte din adaptarea fiziologică la altitudinea mare și poate fi o caracteristică a bolii pulmonare cronice.
Politemia primară este o afecțiune malignă mult mai puțin frecventă a măduvei osoase numită policitemie vera, care se caracterizează prin producția necontrolată a tuturor celulelor sanguine, inclusiv a eritrocitelor. Policitemia, fie ea secundară sau primară, este, în general, mult mai puțin frecventă decât anemia.
3.1. PERSPECTIVĂ ISTORICĂ
Primul test clinic de măsurare a Hb, conceput cu mai mult de un secol în urmă, a constat în adăugarea de picături de apă distilată la un volum măsurat de sânge până când culoarea acestuia se potrivea cu cea a unui standard artificial colorat.
O modificare ulterioară a implicat mai întâi saturarea sângelui cu gaz de cărbune (monoxid de carbon) pentru a transforma hemoglobina în carboxihemoglobină, mai stabilă. Hemoglobinometria modernă datează din anii 1950, ca urmare a dezvoltării spectrofotometriei și a metodei hemiglobincianurii (cinemethemoglobina).
A urmat adaptarea acestei metode și a altora pentru utilizarea în analizoarele automate de hematologie. În ultimele două decenii, progresele s-au concentrat pe dezvoltarea unor metode care să permită testarea hemoglobinei la punctul de îngrijire (POCT).
Această secțiune se ocupă mai întâi de luarea în considerare a unora dintre metodele utilizate în prezent în laborator și apoi de acele metode POCT utilizate în afara laboratorului.
3.2. HEMIGLOBINCIANURA – O METODĂ SPECTROFOTOMETRICĂ
La aproape 40 de ani după ce a fost adoptată pentru prima dată ca metodă de referință pentru măsurarea hemoglobinei de către Comitetul Internațional de Standardizare în Hematologie (ICSH) , testul hemiglobincianurii (HiCN) rămâne metoda recomandată de ICSH în raport cu care sunt judecate și standardizate toate metodele noi de ctHb.
Considerarea detaliată care urmează reflectă importanța sa continuă atât ca metodă de referință, cât și ca metodă de laborator de rutină.
3.2.1. Principiul testului
Sângele este diluat într-o soluție care conține fericianură de potasiu și cianură de potasiu. Ferocianura de potasiu oxidează fierul din heme în stare ferică pentru a forma methemoglobină, care este transformată în hemiglobincianură (HiCN) de către cianura de potasiu.
HiCN este un produs colorat stabil, care în soluție are un maxim de absorbție la 540 nm și se supune strict legii lui Beer-Lambert. Absorbanța probei diluate la 540 nm se compară cu absorbția la aceeași lungime de undă a unei soluții standard de HiCN a cărei concentrație echivalentă de hemoglobină este cunoscută.
Majoritatea derivaților hemoglobinei (oxihemoglobina, metemoglobina și carboxihemoglobina, dar nu și sulfhemoglobina) sunt convertiți în HiCN și, prin urmare, măsurați prin această metodă.
3.2.1.1. Diluant pentru reactiv (soluție Drabkin modificată)
| Ferricianură de potasiu (K3Fe(CN)6) | 200 mg |
| Cianură de potasiu (KCN) | 50 mg |
| Dihidrogen fosfat de potasiu (KH2 PO4) | 140 mg |
| Nu-.detergent ionic (e.g. Triton X-100) | 1 mL |
| Diluat la 1000 mL în apă distilată |
3.2.1.2. Metoda manuală
25 µl de sânge se adaugă la 5,0 mL de reactiv, se amestecă și se lasă timp de 3 minute. Absorbanța se citește la 540 nm față de un blanc de reactiv. Absorbția standardului HiCN se măsoară în același mod.
3.2.1.3. ICSH HiCN standard
Avantajul major al acestei metode este că există o soluție standard de HiCN fabricată și căreia i se atribuie o valoare a concentrației în conformitate cu criterii foarte precise stabilite și revizuite periodic de către Consiliul Internațional de Standardizare în Hematologie (ICSH) .
Această soluție standard internațională este principalul calibrator pentru soluțiile standard comerciale utilizate în laboratoarele clinice din întreaga lume. Astfel, toți cei care utilizează standardizarea HiCN folosesc efectiv același standard, a cărui valoare a fost validată cu scrupulozitate.
3.2.1.4. Interferențe
Turbiditatea datorată proteinelor, lipidelor și materiei celulare este o problemă potențială în cazul estimării spectrofotometrice a oricărui constituent sanguin, inclusiv a hemoglobinei.
Diluția mare (1:251) a probei elimină în mare măsură problema, dar rezultatele ctHb fals crescute pot apărea la pacienții a căror concentrație de proteine plasmatice este deosebit de mare .
Eșantioanele puternic lipemice și cele care conțin un număr foarte mare de celule albe (leucocite) pot, de asemenea, să ridice artefactual ctHb printr-un mecanism similar .
3.2.1.5. Avantajele HiCN
- Standard internațional – precis
- Facil de adaptat la analizoarele automate de hematologie; deci reproductibil (SD și CV scăzut – CV în cadrul lotului de obicei
- Bine stabilit și investigat în profunzime – recomandat de ICSH
- Reactiv ieftin
3.2.1.6. Dezavantaje ale HiCN
- Metoda manuală necesită pipetare precisă și spectrofotometru
- Reagentul (cianură) periculos
- Cele de mai sus îi limitează utilizarea în afara laboratorului
- Subiecte la interferența lipidelor crescute, a proteinelor plasmatice și a numărului de leucocite
- Nu distinge acei derivați ai hemoglobinei care nu au capacitate de transport al oxigenului (MetHb, COHb, SHb). Astfel, poate supraestima capacitatea de transport al oxigenului în sânge dacă aceștia sunt prezenți în cantități anormale (mai mult decât urme).
3.3. METODE DE LABORATOR ALTERNATIVE (FĂRĂ CIANURI)
Sulfatul de lauril-sodiu (SLS) este un agent tensioactiv care lizează eritrocitele și formează rapid un complex cu hemoglobina eliberată. Produsul SLS-MetHb este stabil timp de câteva ore și are un spectru caracteristic cu absorbție maximă la 539 nm .
Complexul se supune legii lui Beer-Lambert, astfel încât există o corelație liniară precisă între concentrația de Hb și absorbanța SLS-MetHb.
Metoda constă pur și simplu în amestecarea a 25 µL de sânge cu 5,0 mL dintr-o soluție de SLS de 2,08-mmol/L (tamponată la un pH de 7,2) și citirea absorbanței la 539 nm. S-a demonstrat că rezultatele ctHb prin metoda SLS-Hb se corelează foarte bine (r = 0,998) cu metoda de referință HiCN .
Metoda a fost adaptată pentru analizoarele automate de hematologie și este la fel de fiabilă în ceea ce privește atât acuratețea cât și precizia ca și metodele automate HiCN . Un avantaj major este faptul că reactivul este netoxic. De asemenea, este mai puțin predispusă la interferența lipemiei și a concentrației crescute de leucocite .
Instabilitatea pe termen lung a SDS-MetHb exclude utilizarea sa ca etalon, astfel încât metoda trebuie calibrată cu sânge a cărui ctHb a fost determinată prin metoda HiCN de referință.
3.3.2. Metoda azidă-metahemoglobină
Această metodă se bazează pe conversia hemoglobinei într-un produs colorat stabil azidă-metahemoglobină care are un spectru de absorbție aproape identic cu cel al HiCN .
Reactivul utilizat în această metodă este foarte asemănător cu cel utilizat în metoda de referință HiCN, cu înlocuirea azidei de sodiu cu cianura de potasiu, mai toxică. Ca și în metoda HiCN, hemoglobina este transformată în methemoglobină de către ferocianura de potasiu; azida formează apoi un complex cu methemoglobina.
Rezultatele Hbct prin această metodă sunt comparabile cu rezultatele obținute prin metoda de referință HiCN; aceasta este o metodă manuală alternativă acceptabilă. Cu toate acestea, potențialul exploziv al azidei de sodiu împiedică utilizarea sa pe analizoarele automate de hematologie . Reacția azidă-MetHb a fost adaptată pentru hemoglobinometrele POCT.
3.4. MĂSURAREA ctHb ÎN AFARA LABORATORULUI
Metodele POCT luate în considerare aici sunt:
- Hemoglobinometre portabile
- CO-oximetrie – o metodă utilizată în analizoarele POCT de gaze sanguine
- Scala de culori OMS
3.4.1. Hemoglobinometre portabile
Hemoglobinometrele portabile, precum HemoCue-B, permit determinarea precisă a hemoglobinei la patul bolnavului. Ele sunt în esență fotometre care permit măsurarea intensității de culoare a soluțiilor.
Microcuveta de unică folosință în care se fac aceste măsurători acționează și ca vas de reacție. Reactivii necesari atât pentru eliberarea Hb din eritrocite, cât și pentru transformarea Hb într-un produs colorat stabil sunt prezenți sub formă uscată pe pereții cuvetei.
Nu este nevoie decât de introducerea unei probe mici (de obicei 10 µL) de sânge capilar, venos sau arterial în microcuvetă și introducerea microcuvetei în instrument.
Instrumentul este precalibrat din fabrică folosind standardul HiCN, iar absorbanța soluției de testare este convertită automat în ctHb. Rezultatul este afișat în mai puțin de un minut.
3.4.1.1. Avantajele hemoglobinometrelor moderne includ
- Portabilitate
- Funcționare pe baterie sau de la rețea, poate fi utilizat oriunde
- Volumet mic de probă (10 µL) obținut prin înțepare cu degetul
- Rapid (rezultat în 60 de secunde)
- Facilitate de utilizare – fără pipetare
- Formație minimă necesară pentru personalul din afara laboratorului
- Standardizat față de HiCN – rezultate comparabile cu cele obținute în laborator
- Corecție pentru turbiditate. Din acest punct de vedere, hemoglobinometrele portabile sunt superioare majorității metodelor ctHb .
Această tehnologie a fost evaluată pe scară largă într-o serie de medii și majoritatea studiilor au confirmat o acuratețe și o precizie acceptabile în comparație cu metodele de laborator.
3.4.1.2. Dezavantaje
Câteva studii , cu toate acestea, au exprimat îngrijorarea că, în mâinile personalului care nu este de laborator, rezultatele pot fi mai puțin satisfăcătoare. În ciuda simplității de operare, aceste instrumente nu sunt imune la erorile operatorului, iar o instruire eficientă este esențială.
Există dovezi care sugerează că rezultatele obținute din eșantioane capilare (înțepături cu degetul) sunt mai puțin precise decât cele obținute din eșantioane capilare sau venoase bine amestecate colectate în flacoane EDTA .
3.4.2. CO-oximetria
Un CO-oximetru este un spectrofotometru specializat, numele reflectând aplicația originală, care era de a măsura COHb și MetHb.
Mai multe analizoare moderne de gaze sanguine au un CO-oximetru încorporat, permițând estimarea simultană a ctHb în timpul analizei gazelor sanguine.
Măsurarea ctHb prin CO-oximetrie se bazează pe faptul că hemoglobina și toți derivații săi sunt proteine colorate care absorb lumina la lungimi de undă specifice și, astfel, au un spectru de absorbție caracteristic (FIGURA 3).
Legea lui Beer-Lambert dictează că absorbanța unui singur compus este proporțională cu concentrația acelui compus. Dacă se cunoaște caracteristica spectrală a fiecărei substanțe absorbante dintr-o soluție, citirile absorbției soluției la mai multe lungimi de undă pot fi folosite pentru a calcula concentrația fiecărei substanțe absorbante.
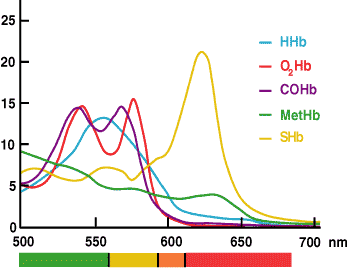
FIGURA 3.
În cadrul CO-oximetrului, măsurătorile de absorbție ale unei probe de sânge hemolizat la mai multe lungimi de undă în intervalul în care speciile de hemoglobină absorb lumina (520-620 nm) sunt utilizate de software-ul instalat pentru a calcula concentrația fiecăruia dintre derivații hemoglobinei (HHb, O2Hb, MetHb și COHb). ctHb este suma calculată a acestor derivați.
Tot ceea ce este necesar din partea operatorului este injectarea unei probe de sânge arterial bine amestecate în analizorul de gaze sanguine/CO-oximetru.
Eșantionul, sau o parte din el, este pompat automat în cuva de măsurare a CO-oximetrului, unde – prin acțiune chimică sau fizică – eritrocitele sunt lizate pentru a elibera hemoglobina, care este scanată spectroscopic, așa cum este descris mai sus.
Rezultatele sunt afișate împreună cu rezultatele gazelor sanguine în decurs de un minut sau două.
Diverse studii au confirmat faptul că rezultatele ctHb obținute prin CO-oximetrie nu diferă semnificativ din punct de vedere clinic de cele obținute prin metode de laborator de referință. CO-oximetria oferă un mijloc acceptabil de estimare urgentă a ctHb într-un context de terapie intensivă.
3.4.2.1. Avantajele particulare ale ctHb prin CO-oximetrie includ
- Rapiditatea analizei
- Facilitatea analizei
- Volumul mic al probei
- Nici un cost de capital sau de consumabile mai mare decât cel necesar pentru analiza gazelor sanguine
- Parametrii adiționali (MetHb, COHb, O2Hb) măsurați
- Nu sunt afectați de un număr mare de celule albe
3.4.3. Scala colorimetrică a hemoglobinei OMS (HCS)
Dezvoltat pentru Organizația Mondială a Sănătății (OMS), acest test cu tehnologie redusă are o aplicare limitată în țările dezvoltate, dar are o importanță uriașă pentru țările defavorizate din punct de vedere economic din țările în curs de dezvoltare, unde anemia este cea mai răspândită.
În zonele în care nu există facilități de laborator și nu există resurse suficiente pentru a finanța hemoglobinometre POCT mai sofisticate, acesta este practic singurul mijloc de determinare a ctHb.
Testul HCS se bazează pe principiul simplu conform căruia culoarea sângelui este o funcție a ctHb. O picătură de sânge este absorbită pe hârtie și culoarea sa este comparată cu o diagramă cu șase nuanțe de roșu, fiecare nuanță reprezentând un ctHb echivalent: cea mai deschisă 40 g/L și cea mai închisă 140 g/L. Deși, în principiu, este foarte simplu, s-au folosit cercetări și tehnologii considerabile pentru a asigura o acuratețe și o precizie maxime posibile .
De exemplu, teste extinse ale diferitelor hârtii au informat alegerea finală a hârtiei pentru matricea benzii de testare, iar analiza spectrofotometrică a sângelui și a amestecurilor de coloranți a fost utilizată pentru a ajunge la cea mai apropiată potrivire posibilă între culoarea graficului și culoarea sângelui la fiecare ctHb de referință.
3.4.3.1. Avantajele testului HCS
- Este ușor de utilizat – necesită doar 30 de minute de instruire
- Nu necesită echipament sau energie electrică
- Este rapid – rezultat în 1 minut
- Necesită doar o probă prin înțepare cu degetul (capilară)
- Este foarte ieftin (aproximativ 0,12 USD per test)
3.4.3.2. Dezavantaje ale testului HCS
Rezultatele fiabile depind de respectarea strictă a instrucțiunilor de testare .
Erorile comune includ:
- Sânge inadecvat sau în exces pe banda de testare
- Citerea rezultatului prea târziu (peste 2 minute) sau prea devreme (mai puțin de 30 sceunde)
- Citerea rezultatului în condiții de iluminare slabă
Testul HSC are în mod clar limitări inerente . În cel mai bun caz, acesta poate determina că ctHb din proba unui pacient se situează într-unul din cele șase intervale de concentrație: 30-50 g/L, 50-70 g/L, 70-90 g/L, 90-110 g/L, 110-130 g/L sau 130-150 g/L. Totuși, acest lucru este teoretic suficient pentru a identifica toți pacienții, cu excepția celor mai ușor anemici, și pentru a oferi o indicație a gravității.
Un studiu timpuriu a demonstrat capacitatea testului de a identifica anemia (definită ca ctHb
SUMAR
ctHb este unul dintre cei doi parametri utilizați în mod obișnuit pentru a evalua capacitatea de transport al oxigenului în sânge și, astfel, pentru a stabili un diagnostic de anemie și policitemie.
Testul alternativ, numit hematocrit (Hct) sau Packed Cell Volume (PCV), a fost subiectul unui articol însoțitor anterior, în care a fost discutată relația dintre ctHb și Hct . Accentul acestui articol a fost pus pe măsurarea ctHb.
Au fost concepute numeroase metode, majoritatea bazate pe măsurarea culorii hemoglobinei sau a unui derivat al hemoglobinei. Pentru această scurtă trecere în revistă a fost inevitabil necesar să fie selectivă. Metodele alese pentru discuție sunt printre cele mai frecvent utilizate în prezent.
În realizarea selecției s-a încercat să se transmită gama de tehnologii care sunt utilizate în prezent și modul în care acestea sunt aplicate pentru a satisface cererea clinică de ctHb în medii care variază de la zonele sărace ale lumii în curs de dezvoltare, unde asistența medicală abia dacă are un punct de sprijin, până la lumea de înaltă tehnologie a unității moderne de terapie intensivă.
.




