Sindromul Harlequin la un pacient pediatric: o provocare diagnostică | Neurología (English Edition)
Sindromul Harlequin, descris pentru prima dată de Lance et al.1 în 1988, este o entitate ușor de recunoscut care este foarte rar raportată în copilărie; etiologia sa este încă o provocare diagnostică în multe cazuri. Se caracterizează prin înroșirea unilaterală a pielii și transpirație facială ca răspuns la exerciții fizice, căldură sau factori emoționali.2,3 La originea acestui sindrom se află o disfuncție a lanțului simpatic, care este benignă în majoritatea cazurilor. Cu toate acestea, este esențial să se excludă cauzele maligne.4-6
Prezentăm cazul unui băiat de 9 ani care a fost trimis la departamentul de neurologie din cauza unui istoric de un an de episoade de înroșire și transpirație pe partea dreaptă a feței și a pieptului și pe brațul drept, declanșate de exercițiile fizice. Partea contralaterală era palidă și anhidrotică. Anamneza sa personală includea diagnosticul de neuroblastom mediastinal superior posterior stâng la vârsta de 2 ani. Tumora a fost rezecată chirurgical, iar pacientului i s-a administrat radioterapie intraoperatorie și 6 cicluri de chimioterapie; remisiunea totală a fost obținută după un an de tratament. Ulterior, pacientul a fost examinat din cauza unei diferențe de temperatură între mâini, mâna stângă fiind permanent rece la câteva luni după intervenție. O imagistică prin rezonanță magnetică (IRM) și o tomografie computerizată locală au exclus existența unor leziuni vasculare sau de altă natură asociate. Pacientul nu a prezentat noi simptome până la 7 ani de la intervenția chirurgicală pentru neuroblastom, când a prezentat simptomele de disautonomie descrise.
Examinarea fizică nu a evidențiat modificări neurologice până când pacientului i s-a cerut să efectueze exerciții fizice, ceea ce a declanșat simptomele cutanate descrise (Fig. 1). Nu au fost observate anomalii oftalmologice sau simptome ale sindromului Horner. Examinarea a fost completată cu un RMN toracic, care a exclus recidiva tumorală. Un studiu neurofiziologic (Fig. 2) care a analizat răspunsul simpatic al pielii după stimuli la nivelul membrelor inferioare și superioare a arătat că răspunsul la nivelul mâinii stângi a fost întârziat și de amplitudine foarte mică în comparație cu partea dreaptă; răspunsul la nivelul picioarelor a fost normal. Nu s-a obținut niciun răspuns pe partea stângă a feței după ce stimulul a fost aplicat pe brațul drept. Aceste constatări sunt compatibile cu o leziune a lanțului simpatic, proximal de ganglionul stelat.
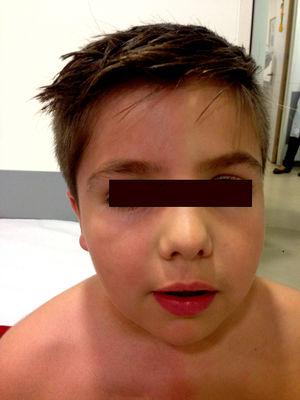
Schimbări cutanate în urma exercițiilor fizice. Roșeață și hiperhidroză în partea dreaptă a feței și a pieptului și în brațul drept.
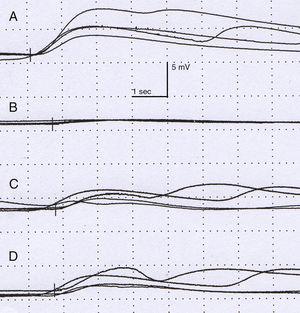
Studiu neurofiziologic. Amplitudinea (mV) și latența (s). Răspunsul simpatic al pielii după stimularea nervului median drept este normal la mâna dreaptă (A), mâna stângă prezentând un răspuns întârziat, de amplitudine scăzută în comparație cu partea contralaterală. Răspunsul pe piciorul drept (C) și stâng (D) nu prezintă modificări.
Sindromul Harlequin este o entitate interesantă, dar puțin frecventă, caracterizată de o alterare autonomă datorată unei disfuncții ipsilaterale a căilor simpatice vasodilatatoare și sudomotorii, care determină anhidroză unilaterală și lipsa înroșirii faciale la efort, căldură sau răspuns emoțional. Membrele superioare și toracele pot fi, de asemenea, afectate.2,3 S-a sugerat că partea contralaterală poate prezenta, la rândul său, o hiperreactivitate compensatorie a activității simpatice, intensificând înroșirea și transpirația caracteristice observate în acest sindrom.7
Lesiunile căii simpatice cervicale pot implica oricare dintre cele 3 niveluri ale sale (fibre preganglionare, ganglionul cervical superior și fibrele postganglionare). Primul neuron își are originea în hipotalamus și formează o sinapsă cu cel de-al doilea neuron (preganglionar) în măduva spinării la nivelul C8-T2. Acest neuron preganglionar călătorește ulterior prin ganglionul stelat și urcă până la ganglionul cervical superior prin lanțul simpatic paravertebral. Al doilea (preganglionar) și al treilea (postganglionar) neuron formează o sinapsă în acest ganglion. Două ramuri părăsesc ganglionul cervical superior. Una se desfășoară de-a lungul arterei carotide interne și include fibrele vasomotorii și sudomotorii care inervează nasul și regiunea frontală medială și fibrele simpatice care determină dilatarea irisului; a doua ramură se desfășoară de-a lungul arterei carotide externe și include fibrele postganglionare care inervează restul feței.2,8 Atunci când inervația oculo-simpatică este afectată, observăm sindromul Horner (mioză și ptoză); această asociere este mai frecventă la pacienții pediatrici.4-6,9 Brațul primește fibre postganglionare de la ganglionul stelat, astfel încât o leziune la sau proximală de acest ganglion va determina alterări vasomotorii și sudomotorii la nivelul brațului, gâtului și părții superioare a trunchiului, în timp ce o leziune distală de ganglionul stelat va afecta doar fața.2,8
Etiologia acestei entități este foarte diversă. Majoritatea cazurilor descrise la copii și adulți sunt benigne. Sindromul Arlechino se poate manifesta la până la 10% dintre nou-născuți, în special la copiii prematuri, din cauza unei imaturități hipotalamice tranzitorii.10 Etiologia idiopatică este frecventă la copiii mai mari și la adulți, alte cauze posibile incluzând leziuni iatrogene (suferite în timpul intervențiilor chirurgicale și a altor proceduri în regiunea cervico-toracică)8,10,11 și alte afecțiuni mai alarmante, cum ar fi masele și neoplaziile (gușă toxică, tumori mediastinale superioare și tumori pulmonare apicale).2-5 Alte cauze mai puțin frecvente sunt infecția cu virusuri neurotropice, boli autoimune precum scleroza multiplă, siringomielia,2 etc.
Procesul de diagnostic trebuie să urmărească excluderea cauzelor maligne, precum și a intervențiilor chirurgicale sau a procedurilor anterioare. Este esențială o examinare fizică, neurologică și oftalmologică amănunțită. În funcție de simptome și de diagnosticul de lucru, studiul va fi completat cu tehnici imagistice sau studii neurofiziologice, în vederea excluderii unor posibile cauze subiacente sau a confirmării leziunii căii simpatice.6
Pacientul nostru a fost diagnosticat cu afectare vasomotorie secundară unei disfuncții a căii simpatice, cu detaliul neobișnuit că simptomele au debutat la 7 ani după o intervenție chirurgicală pentru neuroblastom. Literatura de specialitate raportează că simptomele secundare cauzelor iatrogene pot apărea imediat sau la câteva zile după procedură.5,10,11 Din acest motiv, etiologia la pacientul nostru nu este în întregime clară: deși tulburarea este probabil secundară intervenției chirurgicale toracice, nu poate fi exclusă complet o etiologie idiopatică sau de altă natură. Considerăm că acest fenomen se poate datora efectelor adverse întârziate ale radioterapiei intraoperatorii pe care a primit-o pacientul, deși literatura de specialitate nu include până în prezent niciun raport de sindrom Harlequin legat de radioterapie.
Sindromul Harlequin primar sau idiopatic nu necesită de obicei tratament. Dacă simptomele sunt severe, au un impact puternic asupra vieții de zi cu zi a pacientului sau au un impact psihologic semnificativ, poate fi luată în considerare o simpatectomie contralaterală; tehnicile de blocare a ganglionului stelat constituie o opțiune mai puțin invazivă.2,3,11 Cu aceste tehnici, ar fi inhibată spălarea părții care funcționează în mod normal; cu toate acestea, ambele proceduri sunt destul de limitate, deoarece provoacă distrugerea neuronilor. Din acest motiv, este esențial să se informeze pacientul cu privire la evoluția în mod normal benignă a bolii, odată ce toate cauzele organice posibile au fost excluse.
Finanțare
Acest studiu nu a primit niciun fel de finanțare.
Conflicte de interese
Autorii nu au niciun conflict de interese de declarat.




