You are using an outdated browser
Datele de bilanț lichidian sunt o parte importantă a documentației cu o reputație proastă.
În ciuda faptului că oferă informații valoroase care pot ajuta la prevenirea îmbolnăvirii grave a pacienților, personalul medical este cunoscut pentru faptul că le lasă incomplete și inexacte (Vincent & Mahendiran 2015).
Deshidratarea este o problemă prevalentă în spitale și în mediile de îngrijire, mulți pacienți bazându-se pe personal pentru a-și gestiona aportul de lichide, dar constrângerile de timp și inexactitățile îi pun pe acești oameni în pericol (Litchfield, Magill & Flint 2018).
Este esențial ca diagramele de echilibrare a fluidelor să fie completate cu acuratețe pentru a determina aportul și aportul de lichide al unui pacient și pentru a identifica orice potențială pierdere sau câștig de lichide care ar putea fi dăunătoare, necesitând o escaladare a îngrijirii.
Ce este echilibrul fluidelor?
Echilibrul fluidelor, cunoscut și sub numele de homeostazia fluidelor, descrie echilibrarea nivelurilor de aport și de ieșire a fluidelor din organism pentru a preveni modificarea concentrației de lichide (Payne 2017; Bannerman 2018).
Pentru a menține echilibrul necesar de nutrienți, oxigen și apă, organismul adult are nevoie, în general, de un aport de doi până la trei litri pe zi, cu aproximativ aceeași ieșire (Bannerman 2018).
Echilibrul este menținut în mod natural prin sete atunci când lichidul este prea concentrat și prin eliminarea urinei atunci când lichidul este mai puțin concentrat. Cu toate acestea, bolile sau leziunile pot altera aceste mecanisme naturale, necesitând monitorizare și intervenție (Payne 2017; Bannerman 2018).
Trebuie să vă asigurați că pacienții ingeră și elimină în mod adecvat lichide pentru a menține homeostazia.
Ce este o diagramă a echilibrului de lichide?
O diagramă a echilibrului de lichide este utilizată pentru a documenta aportul și eliminarea de lichide ale unui pacient într-o perioadă de 24 de ore. Aceste informații sunt folosite pentru a informa deciziile clinice (cum ar fi medicația și intervențiile chirurgicale) din partea personalului medical, a asistentelor medicale și a dieteticienilor, care se așteaptă cu toții la cifre precise în măsurători exacte (Georgiades 2016).
Când completați o diagramă de echilibru al fluidelor, ar trebui să înregistrați orice aport de lichide de către pacient în cantități exacte, precum și tipul de lichid. De exemplu, dacă îi dați pacientului un pahar de 200mL de apă, veți înregistra această informație. Ar trebui, de asemenea, să păstrați un total curent (CQC 2019).
Succesul (urină, scaune libere, vărsături etc.) ar trebui, de asemenea, măsurat în cantități exacte (Georgiades 2016).
Un exemplu de tabel de echilibru al fluidelor de la NHS poate fi accesat pe pagina lor Patient Information Leaflets.
În timp ce conceptul unei diagrame de echilibru al fluidelor pare simplu, în practică poate fi dificil și au fost identificate multe probleme legate de procesul de înregistrare.

Ce nu merge bine?
Un studiu din 2015 a constatat că personalul de îngrijire nu numai că nu era conștient de importanța echilibrului de lichide, dar efectua și monitorizări inutile – 47% dintre monitorizări fiind efectuate fără o indicație clinică (Vincent & Mahendiran 2015).
În plus, studiul a constatat că rata medie de completare a fișelor de echilibrare a fluidelor era de numai 50% (Vincent & Mahendiran 2015).
Un alt studiu a constatat că, deși personalul de îngrijire medicală recunoștea importanța echilibrului fluidelor, monitorizarea hidratării pacienților era „una dintre mai multe priorități concurente”, supusă presiunilor de timp. S-a constatat că pacienții pasivi și independenți au fost cei mai afectați în mod negativ de acest lucru, deoarece aveau capacitatea de a-și gestiona singuri aportul de lichide, dar erau prea nerăbdători să solicite lichide de la personal, de teamă să nu pară „dificili” (Litchfield, Magill & Flint 2018).
Este clar că există un spațiu semnificativ de îmbunătățire a monitorizării echilibrului de lichide de către personal. S-a sugerat că o revizuire medicală zilnică a graficelor de fluide ar permite mai multă eficiență și acuratețe, precum și reducerea volumului de muncă inutil, însă, pentru a pune în aplicare un astfel de sistem, ar fi necesară educarea personalului cu privire la importanța echilibrului fluidelor (Vincent & Mahendiran 2015).
Bilanțul de fluide pozitiv și negativ
Este esențial să se utilizeze diagrame de echilibru al fluidelor pentru a identifica dacă balanța de fluide a unui pacient este pozitivă sau negativă, deoarece aceste dezechilibre vor trebui remediate (Bannerman 2018).
Dacă vă confruntați cu oricare dintre aceste tipuri de dezechilibru, nu uitați să intensificați îngrijirea dacă pacientul se deteriorează și să efectuați un suport vital de bază, dacă este necesar. Este posibil ca pacientul să necesite servicii de îngrijire critică.
Bilanț lichidian pozitiv (hipervolemie)
Un bilanț lichidian pozitiv indică faptul că aportul de lichide al pacientului este mai mare decât producția acestuia (Bannerman 2018). Starea care descrie excesul de lichid este cunoscută sub numele de hipervolemie sau supraîncărcare cu lichid.
Hipervolemia provoacă un exces de lichid în sistemul circulator, care poate suprasolicita inima și poate duce la edem pulmonar (Granado & & Mehta 2016).
Cauzele hipervolemiei:
- Excesul de lichid administrat intraoperator;
- Insuficiență cardiacă congestivă;
- Resuscitare cu lichide; și
- Leziune renală.
(Knott 2019)
Semne și simptome ale hipervolemiei:
- Edem pulmonar;
- Oedem (umflătură);
- Creștere rapidă în greutate;
- Tensiune arterială ridicată; și
- Probleme cardiace (inclusiv insuficiență cardiacă congestivă).
(Fresenius Kidney Care 2019; Granado & Mehta 2016)
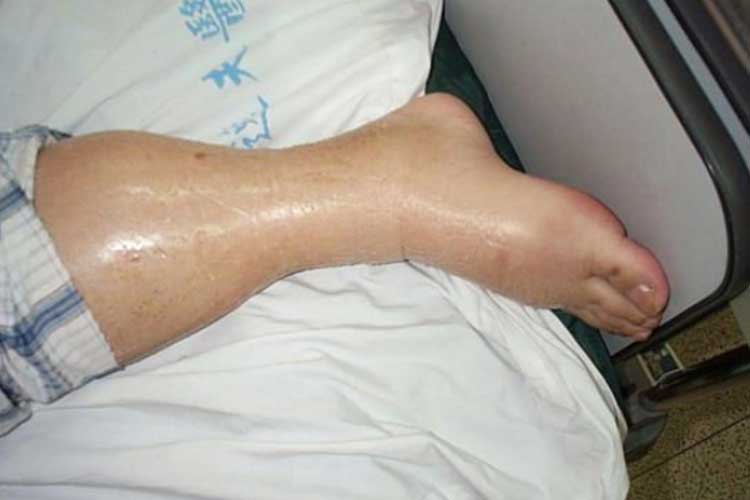
Tratarea hipervolemiei:
Cele ce urmează sunt câteva metode de tratare și gestionare a hipervolemiei, în funcție de cauză și de sfatul medical primit.
- Încărcați excesul de lichid – luați în considerare diureticele;
- Considerați dializa în cazul insuficienței renale;
- Monitorizați ritmul cardiac al pacientului; observați dezechilibrele electrolitice și obțineți analize de sânge;
- Susțineți orice complicații respiratorii;
- Aplicați monitorizarea hemodinamică continuă; și
- Realizați un ECG.
(Fresenius Kidney Care 2019)
Bilanț lichidian negativ (hipovolemie)
Un bilanț lichidian negativ indică faptul că producția de lichide a pacientului este mai mare decât aportul său (Bannerman 2018). Starea care descrie o cantitate inadecvată de fluide este cunoscută sub numele de hipovolemie.
Hipovolemia este cauzată de o pierdere semnificativă de fluide (șocul hipovolemic este definit ca o pierdere de peste 20%), împiedicând inima să circule suficient sânge în jurul corpului. Acest lucru poate duce la insuficiența organelor. Șocul hipovolemic pune în pericol viața (Nall & Gotter 2016).
Cauzele hipovolemiei:
- Pierderea semnificativă și bruscă de sânge (de ex. de la răni, accidente, endometrioză);
- Diarree excesivă;
- Vomă excesivă;
- Transpirație excesivă;
- Chirurgie;
- Ardere severă; și
- Administrarea de diuretice.
(Nall & Gotter 2016; Taghavi & Askari 2019)
Semne și simptome de hipovolemie:
- Hipotensiune arterială;
- Tachicardie/aritmii;
- Diminuarea debitului urinar;
- Stare mentală alterată;
- Dezechilibru de lichide și electroliți;
- Factori de coagulare alterați;
- Semne de deshidratare;
- Pelea rece și umedă;
- Pulsul pedalei slab sau absent (cauzat de faptul că sângele este redirecționat către organele vitale deoarece nu există suficient lichid în sistemul circulator).
(Bannerman 2018; Procter 2019; Nall & Gotter 2016)
Tratarea hipovolemiei:
- Administrați terapia de înlocuire a fluidelor intravenoase;
- Administrați produse sanguine intravenoase, dacă este necesar;
- Înlocuiți dezechilibrul electrolitic;
- Ajutați orice complicații respiratorii;
- Aplicați o monitorizare hemodinamică continuă; și
- Realizați un ECG.
(Nall & Gotter 2016)
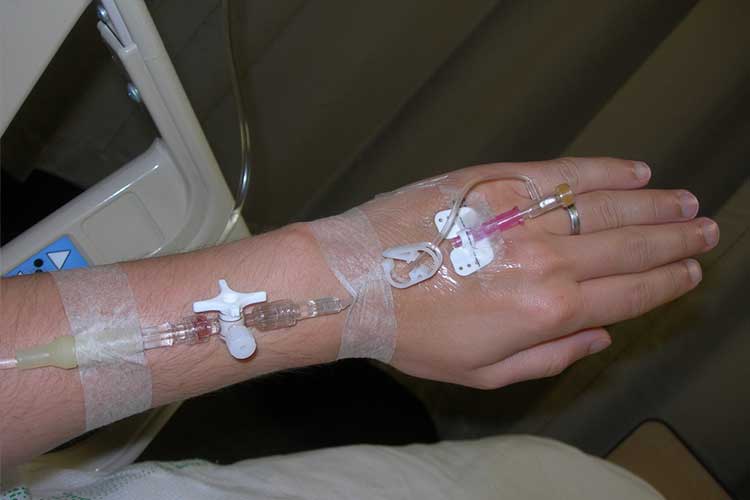
Prevenirea dezechilibrului de fluide
Pentru a limita orice dezechilibru de fluide care poate fi prevenit, este esențial să înregistrați corect aportul și aportul de fluide al pacienților dumneavoastră. Faptul de a avea o diagramă bine documentată a echilibrului de fluide permite asistentelor medicale să recunoască tendințele care indică faptul că un pacient s-ar putea îndrepta într-o spirală descendentă.
Descoperirea timpurie a unui dezechilibru va permite inversarea corespunzătoare și va reduce riscul ca pacienții să fie internați în terapie critică.
Pentru ca această sarcină să fie îndeplinită în mod adecvat, este esențial ca personalul să fie educat cu privire la importanța echilibrului de fluide și să se facă toate intervențiile necesare pentru a se asigura că procesul este finalizat în mod corespunzător.
Resurse suplimentare
- NHS, Fluid Balance Monitoring poster, https://www.bsuh.nhs.uk/library/wp-content/uploads/sites/8/2019/01/Fluid-Balance-Monitoring-Poster.pdf
- NHS, Sample Fluid Balance chart, https://www.therotherhamft.nhs.uk/Patient_Information/Patient_Information_Leaflets/
- Fluid and Electrolyte Imbalances course, https://www.ausmed.com.au/cpd/courses/fluid-and-electrolyte-imbalance
- Bannerman, C 2018, Fluid Balance Monitoring, NHS Brighton and Sussex University Hospitals, vizualizat la 8 mai 2020, https://www.bsuh.nhs.uk/library/wp-content/uploads/sites/8/2019/01/Fluid-Balance-Monitoring-Poster.pdf
- Care Quality Commission 2019, Fluid Administration Charts, Care Quality Commission, vizualizat la 8 mai 2020, https://www.cqc.org.uk/guidance-providers/adult-social-care/fluid-administration-charts
- Fresenius Kidney Care 2019, Understanding Hypervolemia and Fluid Overload, Fresenius Kidney Care, vizualizat la 8 mai 2020, https://www.freseniuskidneycare.com/thrive-central/hypervolemia
- Georgiades, D 2016, A Balancing Act: Maintaining Accurate Fluid Balance Charting, HealthTimes, vizualizat la 8 mai 2020, https://healthtimes.com.au/hub/nutrition-and-hydration/42/practice/nc1/a-balancing-act-maintaining-accurate-fluid-balance-charting/2167/
- Granado, R C & Mehta, R L 2016, ‘Fluid Overload in the ICU: Evaluation and Management’, BMC Nephrol, vizualizat la 12 mai 2020, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4970195/
- Knott, L 2019, Fluid Overload, Patient.info, vizualizat la 8 mai 2020, https://patient.info/doctor/fluid-overload#nav-2
- Litchfield, I, Magill, L & Flint, G 2018, ‘A Qualitative Study Exploring Staff Attitudes to Maintaining Hydration in Neurosurgery Patients’, NursingOpen, vol. 5 no. 3, vizualizat la 8 mai 2020, https://onlinelibrary.wiley.com/doi/full/10.1002/nop2.154
- Nall, R & Gotter, A 2016, Hypovolemic Shock, Healthline, vizualizat la 8 mai 2020, https://www.healthline.com/health/hypovolemic-shock
- Payne, J 2017, Osmolality, Osmolarity and Fluid Homeostasis, Patient.info, vizualizat 8 mai 2020, https://patient.info/treatment-medication/osmolality-osmolarity-and-fluid-homeostasis-leaflet
- Procter, L D 2019, Intravenous Fluid Resuscitation, MSD Manual, vizualizat 8 mai 2020, https://www.msdmanuals.com/en-au/professional/critical-care-medicine/shock-and-fluid-resuscitation/intravenous-fluid-resuscitation
- Taghavi, S & Askari, R 2019, Hypovolemic Shock, StatPearls, vizualizat la 8 mai 2020, https://www.ncbi.nlm.nih.gov/books/NBK513297/
- Vincent, M & Mahendiran, T 2015, „Improvement of Fluid Balance Monitoring Through Education and Rationalisation”, BMJ Quality Improvement Reports, vol. 4 nr. 1, vizualizat la 8 mai 2020, https://www.researchgate.net/publication/286492187_Improvement_of_fluid_balance_monitoring_through_education_and_rationalisation




