Effektiv behandling af alvorlig strålingsdermatitis efter strålebehandling af hoved og hals
Hoved- og halskræft er blandt de mest udbredte kræftformer i udviklingslandene.1 De fleste af patienterne i udviklingslandene er i lokalt fremskredne stadier, og radikal strålebehandling med samtidig kemoterapi er standardbehandlingen.1 Strålebehandling er forbundet med strålingsdermatitis, som forårsager alvorlige symptomer hos patienten og kan føre til afbrydelse af behandlingen, nedsatte satser for sygdomskontrol og forringet livskvalitet hos patienten.2 Håndteringen af avanceret strålingsdermatitis er vanskelig og kan forårsage følgelig sen morbiditet hos patienterne.2 Vi rapporterer her det sjældne tilfælde af en patient med lokalt avanceret tonsilkarcinom, som udviklede grad 3 strålingsdermatitis, mens han modtog radikal kemoradiation. Patientens strålingsdermatitis blev effektivt håndteret med brug af en sølvholdig antimikrobiel forbinding, der gav bemærkelsesværdige resultater, så patienten var i stand til at genoptage og fuldføre strålebehandlingen.
Sagpræsentation og resumé
En 48-årig mand blev diagnosticeret med pladecellekarcinom i højre mandel med bilaterale halsknuder (stadium T4a N2c M0; The American Joint Committee on Cancer staging manual, 7. udgave). I betragtning af sygdommens lokalt fremskredne status blev patienten planlagt til radikal strålebehandling med 70 Gy i 35 fraktioner over 7 uger sammen med ugentlig kemoterapi (cisplatin 40 mg/m2 ). I løbet af strålebehandlingen blev patienten overvåget to gange om ugen, og der blev foretaget symptomatisk behandling af strålebehandlingsinducerede toksiciteter.
Patienten præsenterede sig med grad 3 strålingsdermatitis efter at have modtaget 58 Gy i 29 fraktioner over 5 uger (grad 0, ingen ændring; grad 3 og 4, alvorlig ændring). Strålingsdermatitisen omfattede den forreste og bilaterale hals med fugtig afskalning af huden (Figur 1).
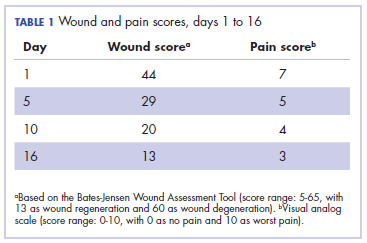
Det var forbundet med stærke smerter, synkebesvær og oral mucositis. Patienten blev efterfølgende indlagt på hospitalet; strålebehandlingen blev stoppet, og der blev iværksat behandling for at lindre virkningerne af strålingsdermatitisen. Der blev givet smertestillende midler mod smerterne, og der blev givet tilstrækkelig hydrering og ernæringsstøtte gennem en nasogastrisk sonde. Patientens score på Bates-Jensen Wound Assessment Tool (BWAT) til overvågning af sårstatus var 44, hvilket falder i ekstrem sværhedsstatus.
I betragtning af strålingsdermatitis’ ekstreme sværhedsstatus dækkede vi såret efter rensning med sterilt vand med en antimikrobiel forbinding, der indeholdt sølvsalt (Mepilex AG; Mölnlycke Health Care, Norcross, GA). Forbindingen blev skiftet regelmæssigt hver 4. dag. Der var en gradvis forbedring af strålingsdermatitisen (Figur 2).
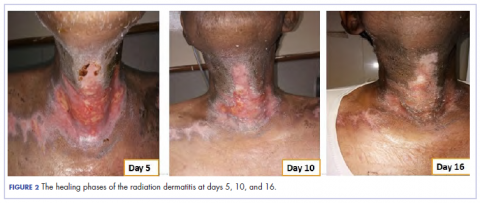
På 10. dagen var såret helet betydeligt, og på 16. dagen var det næsten helt helet. Bates-Jensen-sårscoren og smertescoren (visuel analog skala) er vist i tabel 1.
Strålebehandling blev tilbageholdt i 5 dage og blev genoptaget efter forbedring af strålingsdermatitis på dag 5 (Figur 2), hvorefter patienten gennemførte sine planlagte strålebehandlingsdoser på 70 Gy i 35 fraktioner over 7 uger med et mellemrum på 5 dage.
Diskussion
Hoved- og halskræft er en af de mest almindelige kræftformer i udviklingslandene.1 De fleste patienter præsenterer sig med lokalt fremskreden sygdom, så kemoradiation er standardbehandlingen i disse patenter. Strålebehandling er forbundet med akutte og kroniske toksiciteter. De almindelige strålebehandlingstoksiciteter er rettet mod hud og slimhinder, hvilket fører til henholdsvis strålingsdermatitis og strålemukositis.2 Disse toksiciteter gradueres i henhold til Radiation Therapy Oncology Group (RTOG) kriterierne (tabel 2).3
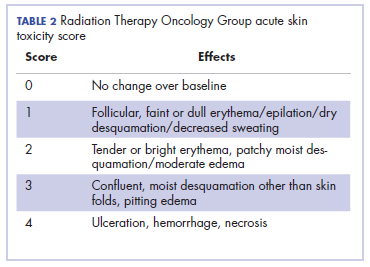
Akut strålingsdermatitis er strålebehandlingsdosisafhængig og manifesterer sig inden for få dage til uger efter påbegyndelse af ekstern strålebehandling. Dens præsentation varierer i sværhedsgrad og manifesterer sig gradvist som erytem, tør eller fugtig afskalning og ulceration, når den er alvorlig. Disse kan forårsage alvorlige symptomer hos patienten, hvilket fører til hyppige afbrydelser af behandlingen, nedsat sygdomskontrol og forringet livskvalitet hos patienten.2 Ud over RTOG-klassificering kan strålingsdermatitis også scorer ved hjælp af BWAT. Dette værktøj er blevet valideret på tværs af mange undersøgelser til at score den indledende sårstatus og overvåge den efterfølgende status numerisk.4 Strålingsdermatitis i indekstilfældet blev scoret og overvåget med både RTOG- og BWAT-scoringer. håndteringen af avanceret strålingsdermatitis er vanskelig, og den forårsager følgelig sen morbiditet hos patienterne. Der anvendes en række aktuelle midler og forbindinger til behandling af strålingsdermatitis, men der er minimal evidens til støtte for deres anvendelse.5 Multinational Association for Supportive Care in Cancer treatment guidelines for prevention and treatment of radiation dermatitis har også konkluderet, at der mangler tilstrækkelig evidens i litteraturen til at støtte overlegenhed for nogen specifik intervention.6 Håndteringen af strålingsdermatitis varierer blandt behandlere på grund af den ufyldestgørende evidens for de tilgængelige behandlingsmuligheder.
Brug af sølvbaserede antimikrobielle forbindinger er blevet rapporteret i litteraturen i forbindelse med forebyggelse og behandling af strålingsdermatitis, men med blandede resultater.7 Sådanne forbindinger absorberer eksudat, opretholder et fugtigt miljø, der fremmer sårheling, bekæmper infektion og minimerer risikoen for maceration, ifølge produktinformationsbladet.8 Resultaterne af kliniske undersøgelser har vist, at sølv er effektivt til at bekæmpe mange forskellige typer patogener, herunder meticillinresistente Staphylococcus aureus og andre lægemiddelresistente bakterier.
Aquino-Parsons og kolleger undersøgte 196 patienter med brystkræft, der gennemgik strålebehandling af hele brystet.9 De viste, at der ikke var nogen fordel ved sølvholdige skumforbindinger til forebyggelse af akut strålingsdermatitis af grad 3 sammenlignet med patienter, der modtog standard hudpleje (med fugtighedscreme, topiske steroider, saltvandskompres og sølv sulfadiazincreme). Forekomsten af kløe i den sidste uge af strålebehandlingen og 1 uge efter behandlingens afslutning var dog lavere blandt de patienter, der brugte forbindingerne.
Diggelmann og kolleger undersøgte 24 patienter med brystkræft, der gennemgik strålebehandling.10 Hvert af de erythematøse områder (n = 34) blev tilfældigt opdelt i 2 grupper; 1 gruppe blev behandlet med Mepilex Lite forbinding og den anden med standard vandig creme. Der var en signifikant reduktion i sværhedsgraden af akut strålingsdermatitis i de områder, hvor der blev anvendt Mepilex Lite-forbindinger, sammenlignet med de områder, hvor der blev anvendt standard vandig creme.
Patienten i dette tilfælde havde alvorlig grad 3 akut strålingsdermatitis med en BWAT-score, der indikerede ekstrem sværhedsgrad. Efter rensning af såret med sterilt vand anvendte vi i stedet for at bruge standard vandig creme på sårene Mepilex AG, en antimikrobiel forbinding, der indeholder sølvsalt, i stedet for at bruge standard vandig creme på sårene. Resultaterne var bemærkelsesværdige (figur 2 og tabel 2). Patienten var i stand til at genoptage strålebehandlingen, og han gennemførte sine planlagte doser.
Dette tilfælde fremhæver effektiviteten af en sølvbaseret antimikrobiel forbinding i behandlingen af avanceret og alvorlig strålingsdermatitis. Der er behov for yderligere store og randomiserede undersøgelser for at afprøve rutinemæssig brug af forbindingen i behandlingen af strålingsdermatitis.




