Overraskelser ved mikrofrakturering pletter oplevelsen
 Af Emily Delzell
Af Emily Delzell
US ortopædkirurgiske kirurger udfører mere end 25.000 mikrofrakturer årligt, hvilket gør proceduren til den mest almindelige marv-stimulerende teknik, der anvendes til reparation af bruskdefekter, som ofte rammer aktive personer.1 Selv om mikrofrakturering er et enkeltfaset, billigt indgreb, der kun kræver kirurgisk tid og almindelige kirurgiske redskaber, kræver det en langvarig rehabilitering og er forbundet med andre udfordringer, såsom begrænset holdbarhed og mindre end optimal tilbagevenden til sport. Og for mange patienter kommer indgrebet også som en fuldstændig overraskelse.
Shawn Reed, en ivrig mountainbiker med en fortid med knæproblemer, hørte første gang udtrykket mikrofraktur, da han vågnede i opvågning efter en meniskoperation i sit højre knæ. Han fortalte til LER, at han inden operationen havde forstået, at operationen til en vis grad ville være udforskende. Alligevel var genoptræningsprocessen, som han også lærte om for første gang den dag, en stor overraskelse.
“Den ortopædkirurgiske kirurg fortalte mig, at han havde fundet nogle betydelige revner i min menisk, at han havde renset alle revnerne, og sagde derefter, at han havde fundet en usædvanlig bruskrevne på mit lårben, stort set et stort hul i brusk, og at han havde foretaget mikrofrakturering på det område. Han fortsatte med at sige, at jeg ville være på krykker i ca. seks uger, og at jeg forhåbentlig tre til fire måneder senere kunne vende tilbage til et godt aktivitetsniveau,” sagde Reed.
“Jeg var lidt forvirret af bedøvelsen, men min kone var der, og jeg vendte mig mod hende, da han gik, og spurgte: “Sagde han lige, at jeg ikke må gå i seks uger? Det var også lidt forvirrende, fordi han præsenterede det for mig på en meget saglig måde,” sagde Reed, der er 45 år og bor i Raleigh, NC, og hvis job som repræsentant for hjerte-kar-salg kræver, at han løfter og bærer kasser ind og ud af lægepraksis.
Reed havde tidligere gennemgået flere operationer i sit andet knæ, herunder en meniskreparation, som blev fulgt af en forholdsvis nem og kort genopretning. Så han gik ind til sin seneste operation med en selvsikker, endda afslappet holdning og troede, at han ville være oppe og gå om to eller tre dage.
Men selv om Reed ville ønske, at han havde vidst, at der var mulighed for en lang genoptræning før operationen, erkender han, at han burde have stillet flere spørgsmål, og at han bad sin kirurg om at træffe de intraoperative beslutninger, som han fandt bedst – at “behandle knæet, som om det var hans eget”.”
“Jeg gav ham i bund og grund grønt lys til at gøre det, han mente, ville være bedst”, sagde Reed, der bemærkede, at han var ekstremt heldig at have en arbejdsgiver, der yder midlertidig invaliditetsydelse samt god dækning for fysioterapi.
“Jeg var heldig at kunne gå på kortvarig invaliditet helt uventet”, sagde han. “Jeg var ude i hele seks uger, hvilket gjorde det muligt for mig at være meget efterkommende med genoptræningen.”
Hans forsikringsdækning vil også give ham mulighed for at fortsætte fysioterapien, så længe han og hans terapeut mener, at det er nødvendigt, og hans fleksible feltbaserede job betyder, at han kan finde tid til at komme til de to gange ugentlige terapisessioner, der indtil nu har fokuseret på quadriceps- og bevægelsesøvelser.
Det er ikke alle patienter, der ender med en “overraskende” mikrofrakturering, der har Reeds sikkerhedsnet og andre ressourcer.
For Graham Cole, en 59-årig selvstændig entreprenør i Caerphilly i Wales, der ikke har nogen sygeorlovsydelser, har de begrænsninger i vægtbæring, der fulgte med hans helbredelse efter mikrofrakturering, været økonomisk ødelæggende, og proceduren har været meget utilfredsstillende.
Ten uger efter sin operation kæmpede Cole med betydelige smerter og frygtede, at han aldrig ville kunne vende tilbage til squash, som han tidligere havde spillet godt nok til at have en chance for at blive nummer et på den nationale rangliste for sin aldersgruppe.
“Jeg fik at vide, at jeg kunne forvente at kunne gå fra hospitalet og genoptage sporten om ca. 14 dage,” sagde Cole, der stod på en kirurgisk venteliste i 36 uger, efter at han havde fået at vide, at han havde brug for en meniskbeskæring.
“Operationen lød lovende, men efter al den tid var jeg lidt tøvende, da knæet syntes at blive stadigt bedre, og jeg var tilbage til at cykle og spille squash, om end dårligt og med en bøjle,” sagde han. “Men jeg havde ingen anelse om, at dette ville blive gjort!”
Cole beskrev sig selv som “massivt skuffet og deprimeret” og bemærkede, at han fik besked om mikrofrakturen “fra fjerde hånd”, aldrig har talt med den kirurg, der foretog indgrebet, og ikke har fået gode råd om den genoptræning, han har brug for efter seks uger.
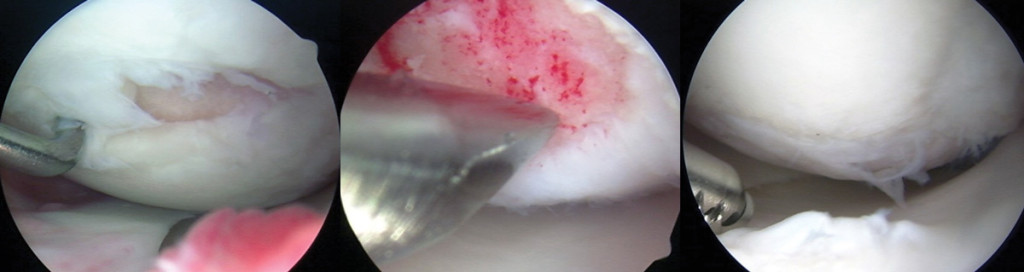
Venstre artroskopibillede viser grad 4-læsion, 21 x 7 mm, på den mediale femurkondylus før mikrofrakturering. Midterste billede viser perforeringer af eksponeret subchondral knogle under mikrofrakturering. Det højre billede, to år efter mikrofrakturen, viser fyldning af hele den tidligere mikrofrakturerede defekt med en del grad 2 udslæt. (Billederne er venligst udlånt af Karen Briggs, MPH, direktør for Center for Outcomes-Based Orthopaedic Research, Steadman Philippon Research Institute, Vail, CO.)
“Jeg ville ønske, at jeg aldrig havde fået foretaget dette; det har virkelig ødelagt mit liv på nogle måder,” sagde han. “Jeg håber bare, at min situation vil blive bedre.”
Han forsker selv i genoptræning efter mikrofrakturering og forsøger at følge de senere faser af den rehabiliteringsprotokol, der er udarbejdet af den ortopædkirurg, der udviklede mikrofrakturering, Richard Steadman, MD.2
Steadman fortalte LER, at han aldrig ville udføre mikrofrakturering uden først at drøfte proceduren og genoptræningen fuldt ud med patienten.
“Det er meget vigtigt for mikrofraktureringens succes at have en patient, der er villig til at følge genoptræningsprotokollen,” forklarede Steadman, der sammen med kolleger på Colorado State University i Fort Collins udviklede mikrofrakturering i 1980’erne gennem undersøgelser på heste.
“De fleste af mine patienter bliver henvist til mig med henblik på mikrofrakturering, så de ved allerede, at de har et problem. Hvis de har en rimelig MRT, hvilket alle vores patienter har, finder vi bare ikke en overraskende defekt,” siger han. “I tusindvis af tilfælde kan jeg kun komme i tanke om, at det kun er sket en eller to gange. Det er ikke svært at bestemme dybden og placeringen af defekten på MRI og tale om situationen før operationen; på den måde bliver man ikke fanget midt i sagen.”
Billeddannelse, billeddannelse, billeddannelse
Og selv om magnetisk resonansbilleddannelse (MRI) kan give billeder af høj kvalitet af bruskdefekter, er ikke alle MRI-enheder lige gode, forklarede Riley J. Williams III, MD, en ortopædkirurg på Manhattan’s Hospital for Special Surgery (HSS), hvor han også er medlem af Sports Medicine & Shoulder Service og direktør for HSS Institute for Cartilage Repair.
“Det afhænger af størrelsen af den involverede magnet samt den software, som den enkelte enhed bruger,” sagde han. “Samlet set er der mange flere MRI-enheder derude nu, der kan detektere tilstedeværelsen af ledbruskskader, men klarheden af disse billeder er stadig meget varierende fra enhed til enhed.”
Aaron Krych, MD, lektor i ortopædisk kirurgi ved Mayo Clinic i Rochester, MN, bemærkede: “Bestemt, med tilgængeligheden af tre-Tesla brusk kortlægning, er MRI blevet meget god til at diagnosticere læsionen og hjælpe os med at dimensionere læsionen. Overraskelser kan komme, når der er en MRT af dårlig kvalitet eller det klassiske tilfælde, hvor kirurger f.eks. har en ACL-patient, hvis første skade filmes, men derefter efterfølgende ustabilitet mellem deres MRT og den aktuelle operation, hvilket resulterer i flere skader og læsioner, der først findes på operationstidspunktet.”
Både Williams og Krych mener, at det påhviler kirurger, der udfører reparationer af bruskdefekter, at sikre, at deres patienter gennemgår MRI i en enhed, der er i stand til at bestemme defektdybden og -placeringen klart
“Det er ikke op til MRI-operatøren eller radiologen at sikre, at lægen ser det, de skal se,” sagde Williams. “Hvis du er kirurg, og dette er et område af interesse for dig, så er det meget nemt at gå i dialog med radiologen, fordi disse ændringer i detektionen, der er nødvendige, er ret enkle justeringer.”
Han bemærkede, at han har udpeget alle fem MRI-enheder inden for en radius af to miles fra hans hospital, som afbilder brusk godt.
“Hvis jeg har mistanke om bruskskader, vil jeg sørge for at få dem ind i en af disse enheder,” sagde han.
Lige Steadman sagde både Krych og Williams, at de aldrig ville udføre en mikrofrakturering uden først at forklare de involverede faktorer og få patientens samtykke.
“Det ændrer radikalt deres genoptræning,” sagde Krych. “I stedet for at gennemgå en simpel debridering af knæet, som de hurtigt kommer sig fra, betyder mikrofrakturering seks uger med krykker plus brug af en kontinuerlig passiv bevægelsesmaskine seks til otte timer om dagen. Jeg kan forestille mig, at mange patienter ikke ville være så glade for det, medmindre de først havde sagt ja til det.”
Williams bemærkede, at patienter, der ikke forventer mikrofrakturen, ofte ender med de dårligste resultater.
“Kirurgen har ikke haft tid til at forberede patienten, og mikrofrakturen foretages som en nødløsning, fordi kirurgen ønsker at forsøge at gøre noget,” sagde han. “Det store budskab er billeddannelse, billeddannelse, billeddannelse, billeddannelse, fordi man aldrig ønsker at sidde fast i en operation, der ikke er ideelt egnet til patienten.”
Andre postoperative overraskelser
Mikrofraktur var ikke en overraskelse for alle patienter, som LER talte med. Da Harold Rosenberg, en 60-årig beboer i Los Angeles-området, hørte og mærkede, at noget i hans venstre knæ gik i stykker under en af hans hyppige tenniskampe, fortalte hans kirurg ham, at hans MRT viste en revet menisk og muligvis nogle andre skader, som mikrofrakturering kunne være indiceret for.
Rosenberg fik dog ikke at vide, hvad mikrofrakturering typisk indebærer i genopretning.
“Jeg fik aldrig oplysninger om, hvor vanskelig genopretningen ville være,” sagde Rosenberg, der gennemgik indgrebet i januar. “Jeg troede, at jeg vidste, hvad det var, jeg gik ind til. Jeg havde tidligere haft meniskrevner i mit andet knæ og blev opereret, og ti dage senere var jeg oppe at slå tennisbolde, så jeg tænkte, okay, jeg gør det.”
Rosenberg sagde, at hans kirurg aldrig diskuterede behovet for at undgå fuld vægtbæring.”
“Jeg brugte krykker i et par dage og lagde dem så væk,” sagde han. “Jeg havde det ret godt i et stykke tid, men så tog smerten virkelig til.”
Rosenberg forsøgte at lave de øvelser, han havde lært i sin første fysioterapisession, men oplevede for meget smerte til at fortsætte, muligvis fordi han havde stresset den helende brusk for tidligt i sin helbredelse.
“Det bedste, jeg gjorde, var at gøre ingenting i to uger, så aftog smerten ligesom, og jeg laver øvelser, som terapeuten havde ordineret,” sagde han.
Omkring 10 uger inde i sin genoptræning kunne Rosenberg gå uden smerter, men sagde, at han ikke kunne løbe, og at nogle bevægelser, f.eks. svingninger, stadig var smertefulde.
På en opfølgende aftale med sin kirurg i slutningen af marts spurgte Rosenberg sin kirurg om, hvad han siden havde lært om den typiske genoptræning i forbindelse med mikrofrakturering. Kirurgen fortalte ham, at han ikke havde anbefalet begrænset vægtbæring, fordi Rosenbergs defekt ikke var i et vægtbærende område, men at han ville have anbefalet begrænsningen, hvis defekten havde været på et mere sårbart sted.
Rosenbergs kirurg undlod også at ordinere CPM. Det samme gjorde Graham Cole’s og Shawn Reed’s. Reed spurgte sin kirurg om brug af CPM og fik at vide, at han ikke havde brug for det. Alle de kirurger, der blev interviewet til denne artikel, sagde imidlertid, at de ordinerede CPM i seks til otte timer om dagen i den første fase af genoptræningen.
“Vi tror, at CPM giver en besked til dette nydannede væv om, at det ønsker at være en glat overflade, at det ønsker at blive fast, og at det har tid til at udvikle den type brusk, der vil stå på lang sigt,” sagde Steadman.
Krych var enig.
“Det meste af tiden med knæoperationer bruges CPM til at fremme bevægelse. Men ved bruskoperationer er CPM faktisk til for at fremme et godt bruskstofskifte uden at overbelaste brusk, da knæet har beskyttet vægtbæring,” sagde han. “De fleste kirurger, der udfører et betydeligt antal bruskreparationsprocedurer, ville bruge CPM på alle bruskpatienter, medmindre forsikringen nægter det.”
En nylig undersøgelse af kirurgisk praksis blandt canadiske ortopædkirurgiske kirurger tyder på, at mange, der udfører mikrofraktur, ikke bruger CPM.3 Forskerne modtog 299 svar fra medlemmer af den canadiske ortopædiske sammenslutning; 131 rapporterede, at de regelmæssigt udfører mikrofraktur. Kun 11 % sagde, at de ordinerede CPM, og 39 % begrænsede ikke vægtbæring. Sportskirurger havde signifikant højere brug af CPM og begrænsning af vægtbæring end kirurger uden en sportsmedicinsk praksis.
I en systematisk gennemgang af den kliniske evidens for brug af CPM efter reparation af bruskdefekter i knæet4 identificerede forskere fra Ohio State University i Columbus fire niveau III-undersøgelser, der opfyldte deres inklusionskriterier, men ingen randomiserede kontrollerede forsøg. På grund af de mange forskellige procedurer, der blev anvendt til reparation, kunne de ikke foretage en metaanalyse og kunne derfor ikke drage nogen endelige konklusioner om CPM’s effektivitet. De bemærkede dog, at grundvidenskaben i høj grad støtter brugen af CPM i denne sammenhæng.
Holdbarhed og tilbagevenden til sport
De fleste undersøgelser og eksperter er enige om, at mikrofrakturering giver de bedste resultater hos yngre patienter med enkelte læsioner, der er relativt små og veldefinerede.5-9
“I vores undersøgelser6,9 , der ser prospektivt på effektiviteten af mikrofrakturering, identificerede vi alder under tredive år, BMI under femogtyve år og defektstørrelse under 2,5 cm2 ,” sagde Williams. “Desuden klarer læsioner, der er på den vægtbærende overflade af femurkondylus, sig bedre end dem, der er i patellofemoralleddet.”
Krych bemærkede også, at han betragter tilstedeværelsen af symptomer i mindre end 12 måneder som en positiv prognostisk indikator.
“Efterhånden som disse defekter bliver mere kroniske, går der mere muskelmasse tabt, benet er mere dekonditioneret, og det er sværere for patienterne at komme tilbage til tidligere aktivitetsniveauer,” sagde han. Han understregede også vigtigheden af et BMI under 30 og bemærkede: “Nogle forsikringsselskaber er holdt op med at godkende mikrofrakturering til patenter med BMI over tredive.”
For Williams er tilbagevenden til sport selv hos den ideelle patient uacceptabelt lav, og han har ikke brugt mikrofrakturering som primær procedure til reparation af bruskdefekter i flere år.
“Forskning, som vi offentliggjorde i 200610 om tilbagevenden til atletik efter mikrofrakturering – og det var hos atleter på højt niveau, unge, meget motiverede, konditionerede personer – viste, at tilbagevenden til sport kun var fireogfyrre procent, så jeg begyndte at gå væk fra denne særlige strategi,” sagde Williams.
Holdbarheden af reparationen er også en bekymring. En gennemgang af 28 undersøgelser fra 2009 foretaget af Mithoefer et al. viste for eksempel, at selv om mikrofrakturering gav forbedringer af knæsymptomer i de første to år efter operationen, rapporterede syv af de undersøgelser, der indgik i gennemgangen, om funktionelle forringelser hos 47 % til 80 % af patienterne efter 18 til 36 måneder.11
Steadman har imidlertid rapporteret om gode langtidsresultater. Hans undersøgelse fra 2003 af 68 patienter, der gennemgik mikrofrakturering mellem 1981 og 1991, viste signifikante forbedringer i smerter og knæfunktion i gennemsnit 11,3 år efter mikrofrakturering.12 En anden undersøgelse fra 200313 af Steadman et al. rapporterede gode tilbagevenden til sportshyppighed: Ud af 25 aktive spillere i National Football League, der blev behandlet med mikrofrakturering mellem 1986 og 1997, vendte 19 tilbage til professionel sport i gennemsnit 10 måneder efter indgrebet. Hver tilbagevendende atlet spillede i gennemsnit 57 NFL-kampe (interval, 2-180 kampe) efter mikrofrakturering. Seks af atleterne gik på pension; alle undtagen en havde spillet mindst fem år i NFL, og tre havde spillet mere end 10 år.
Steadman fortalte LER, at hans gode resultater kan hænge sammen med de otte uger – og ikke seks – som ortopædkirurgerne på The Steadman Clinic i Vail, CO, holder deres patienter på krykker.
“Folk har skåret det ned til seks uger, og det kan være, at det er en passende tid, men baseret på vores arbejde med heste har vi fortsat protokollen på otte uger”, sagde han. “Du ønsker at undgå tung vægtbelastning, men du kan svømme eller cykle efter en eller to uger, så du kan være aktiv, men du ønsker ikke at lægge et stort pres på det umodne væv, der er ved at blive dannet.”
Lige Williams sagde Krych, at han bruger mikrofraktur mindre ofte.”
“Jeg tror, vi er lidt forudindtaget her, fordi vi ser mange mislykkede mikrofrakturer, så jeg har en tendens til at lave en ACI eller en overførsel, men det er nok bare min praksis,” bemærkede han. “Jeg vil sige, at vi er gået væk fra mikrofrakturering, afhængigt af patientens aktivitetsmål, men vi bruger det stadig i udvalgte tilfælde, hvor der er tale om en lille, velafgrænset læsion på et veljusteret knæ.”
Han bemærkede, at selv om operationen er omkostningseffektiv, er omkostningerne for patienterne betydelige.
“Hvis vi har en procedure, der giver dem den samme genoptræning, men er mere holdbar , er jeg mere villig til at tilbyde dem det – især hvis de er en ung, mere krævende atlet – at lave en overførsel frem for mikrofrakturering i disse situationer er sandsynligvis bedre,” sagde han.
På trods af sine rehabiliteringsudfordringer har Rosenberg en relativt positiv holdning til sin mikrofraktur og sit sandsynlige resultat.
“Jeg ville ønske, at jeg havde haft mere viden om, hvad jeg kunne forvente postoperativt med hensyn til smerter og mere instruktion om ikke at bære vægt i de første par uger,” sagde han. “Men selv om jeg vidste alt det, ville jeg nok stadig gå videre og få det gjort. Jeg er optimistisk med hensyn til, at de ikke har fået mig til at gennemgå dette for ingenting, og at jeg vil være i stand til at komme op på et rimeligt godt aktivitetsniveau. Men jeg ved også, at det bliver en midlertidig løsning, som måske vil vare de næste tre til fem år.”
1. McNickle AG, Provencher MT, Cole BJ. Oversigt over eksisterende bruskreparationsteknologi. Sports Med Arthrosc 2008;16(4):196-201.
2. Hurst JM, Steadman JR, O’Brien L, et al. Rehabilitering efter mikrofrakturering for chondralskade i knæet. Clin Sports Med 2010;29(2):257-265.
3. Theodoropoulos J, Dwyer T, Whelan D, et al. Mikrofrakturering af chondraldefekter i knæet: en undersøgelse af kirurgisk praksis blandt canadiske ortopædkirurgiske kirurger. Knee Surg Sports Traumatol Arthrosc 2012;20(12):2430-2437.
4. Fazalare JA, Griesser MJ, Siston RA, Flanigan DC. Brugen af kontinuerlig passiv bevægelse efter knæbruskdefektoperation: en systematisk gennemgang. Orthopedics 2010;33(12):878.
5. Solheim E, Øyen J, Hegna J, et al. Mikrofrakturbehandling af enkelt- eller multiple ledbruskdefekter i knæet: en 5-årig medianopfølgning af 110 patienter. Knee Surg Sports Traumatol Arthrosc 2010;18(4):504-508.
6. Williams RJ 3rd, Harnly HW. Mikrofrakturering: indikationer, teknik og resultater. Instr Course Lect 2007;56:419-428.
7. Gobbi A, Nunag P, Malinowski K. Treatment of full thickness chondral lesions of the knee with microfracture in a group of athletes. Knee Surg Sports Traumatol Arthrosc 2005;13(3):213-221.
8. Gobbi A, Karnatzikos G. Mikrofrakturbehandling af bruskskader i knæet af grad IV: resultater efter 15 års opfølgning i en gruppe atleter. Præsenteret ved Annual Meeting of the American Academy of Orthopedic Surgeons, Chicago, marts 2013.
9. Mithoefer K, Williams RJ 3rd, Warren RF, et al. Mikrofrakturteknikken til behandling af ledbrusklæsioner i knæet. En prospektiv kohortestudie. J Bone Joint Surg Am 2005;87(9):1911-1920.
10. Mithoefer K, Williams RJ 3rd, Warren RF, et al. High-impact atletics after knee articular cartilage repair: a prospective evaluation of the microfracture technique. Am J Sports Med 2006;34(9):1413-1418.
11. Mithoefer K, McAdams T, Williams RJ, et al. Klinisk effektivitet af mikrofrakturteknikken til reparation af ledbrusk i knæet: en evidensbaseret systematisk analyse. Am J Sports Med 2009;37(10):2053-2063.
12. Steadman JR, Briggs KK, Rodrigo JJ, et al. Outcomes of microfracture for traumatic chondral defects of the knee: average 11-year follow-up. Arthroscopy 2003;19(5):477-484.
13. Steadman JR, Miller BS, Karas SG, et al. Mikrofrakturteknikken til behandling af chondral læsioner af knæet i fuld tykkelse hos spillere i National Football League. J Knee Surg 2003;16(2):83-86.




