Computerized Provider Order Entry
Antecedentes
La transformación digital de la medicina es quizás el mejor ejemplo de la entrada de órdenes de proveedores computarizada (CPOE), que se refiere a cualquier sistema en el que los médicos realizan directamente órdenes electrónicas, con las órdenes transmitidas directamente al receptor. Hasta hace 10 años, la mayoría de las órdenes de los médicos se escribían a mano. Impulsado por la ley federal HITECH de 2009 y el programa Meaningful Use que la acompaña, el uso de CPOE aumentó rápidamente en los entornos hospitalarios y ambulatorios. La gran mayoría de los hospitales y la mayoría de las consultas externas utilizan ahora alguna forma de CPOE. Los sistemas CPOE se desarrollaron originalmente para mejorar la seguridad de las órdenes de medicación, pero los sistemas modernos permiten ahora ordenar electrónicamente también pruebas, procedimientos y consultas. La implantación generalizada de CPOE ha beneficiado a los médicos y a los pacientes, pero también ilustra claramente los riesgos y las consecuencias imprevistas de la digitalización de un proceso sanitario fundamental.
El proceso de prescripción y administración de una medicación implica varios pasos, cada uno de los cuales presenta vulnerabilidades que se abordan, en mayor o menor medida, mediante CPOE:
- Ordenación: el médico debe seleccionar la medicación adecuada y la dosis y frecuencia con la que debe administrarse.
- Transcripción: si está escrita a mano, la prescripción debe ser leída y comprendida por el receptor (normalmente un técnico de farmacia o un farmacéutico).
- Dispensación: el farmacéutico debe comprobar las interacciones entre medicamentos y las alergias, y luego liberar la cantidad adecuada del medicamento en la forma correcta.
- Administración: el medicamento debe ser recibido por la persona correcta y suministrado al paciente correcto en el momento adecuado y en la dosis correcta. En los pacientes hospitalizados, el personal de enfermería es generalmente responsable de este paso, pero en el ámbito ambulatorio, este paso es responsabilidad del paciente o del cuidador.
Un estudio clásico sobre errores de medicación en pacientes hospitalizados descubrió que aproximadamente el 90% se producía en la fase de pedido o de transcripción. Estos errores tenían una variedad de causas, incluyendo la mala escritura, las abreviaturas ambiguas, o la simple falta de conocimiento por parte del clínico que hace el pedido. Un sistema CPOE puede evitar los errores en las fases de pedido y transcripción al garantizar (como mínimo) que las órdenes sean estandarizadas, legibles y completas.
Los sistemas CPOE suelen ir acompañados de algún tipo de sistema de apoyo a la toma de decisiones clínicas (CDSS), que puede ayudar a evitar los errores en las fases de pedido y dispensación de la medicación y puede mejorar también la seguridad de otros tipos de órdenes. Un CDSS típico sugiere valores por defecto para las dosis de los medicamentos, las vías de administración y la frecuencia, y puede ofrecer funciones de seguridad de los medicamentos más sofisticadas, como la comprobación de las alergias a los medicamentos o las interacciones medicamento-fármaco o incluso medicamento-laboratorio (por ejemplo, advertir a un clínico antes de pedir un medicamento nefrotóxico en un paciente con creatinina elevada). Los CDSS más sofisticados evitan no sólo los errores de comisión (por ejemplo, pedir un medicamento en dosis excesivas o un fármaco al que el paciente tiene una alergia conocida), sino también los de omisión (por ejemplo, no pedir profilaxis contra la trombosis venosa profunda en un paciente sometido a una operación de sustitución de articulaciones). Los CDSS también se utilizan cada vez más para abordar el uso excesivo; por ejemplo, una revisión sistemática de CPOE para estudios radiológicos descubrió que los CDSS pueden mejorar el cumplimiento de las directrices para el diagnóstico por imagen y reducir el uso general de las pruebas.
Evidencia de eficacia
CPOE ofrece numerosas ventajas sobre los sistemas tradicionales de redacción de órdenes en papel. Algunos ejemplos de estas ventajas son: evitar problemas con la escritura a mano, nombres similares de medicamentos, interacciones entre medicamentos y errores de especificación; integración con los registros médicos electrónicos, sistemas de apoyo a las decisiones clínicas y sistemas de notificación de efectos adversos de los medicamentos; transmisión más rápida al laboratorio, la farmacia o el departamento de radiología; capacidad de recomendar pruebas o tratamientos alternativos que pueden ser más seguros o de menor coste; y posibles ahorros económicos. Apoyados por las primeras pruebas, los beneficios propuestos de la CPOE sirvieron como parte central del argumento para la financiación federal para apoyar la implementación generalizada de la CPOE.
Estos beneficios propuestos se han confirmado en cierta medida, principalmente en lo que respecta a la mejora de la seguridad de la medicación. En concreto, la CPOE parece ser eficaz para prevenir los errores de prescripción de medicamentos. Un meta-análisis de 2013 encontró que la probabilidad de un error de prescripción se redujo en un 48% cuando se utiliza CPOE en comparación con las órdenes en papel, lo que se traduce en más de 17 millones de errores de medicación prevenidos anualmente en los hospitales de Estados Unidos. Los estudios de los sistemas de prescripción electrónica -sistemas CPOE utilizados principalmente en las consultas externas que permiten la transmisión directa de las prescripciones a las farmacias- también han encontrado una eficacia similar en la prevención de los errores de prescripción de los pacientes externos.
El efecto de CPOE en las tasas de eventos clínicos adversos de los medicamentos está menos claro. Otras revisiones han encontrado que la CPOE no previene de forma fiable el daño a los pacientes, y las altas tasas de eventos adversos a los medicamentos persisten en algunos hospitales con sistemas de entrada de órdenes totalmente informatizados. Una interpretación de estos resultados es que el apoyo a la decisión clínica es la intervención clave en la reducción de errores y que, en ausencia de CDSS, la CPOE puede prevenir sobre todo errores clínicamente intrascendentes. Sin embargo, las pruebas de usabilidad han demostrado que los sistemas de CPOE con apoyo a la decisión clínica siguen permitiendo que se introduzcan y procesen órdenes inseguras, y que los clínicos pueden saltarse los pasos de seguridad con poca dificultad. Otra interpretación es que una proporción significativa de los errores de medicación se produce en las fases de dispensación y administración, y es posible que el CPOE no evite estos errores. Entre las estrategias prometedoras de reducción de errores en el ámbito de la dispensación y la administración se incluyen la participación de farmacéuticos de la unidad y el uso de sistemas de administración de medicamentos con código de barras. Sin embargo, aunque la CPOE mejora algunos aspectos de la seguridad del paciente, cada vez se reconoce más que también puede dar lugar a nuevos problemas de seguridad, sobre todo si el sistema está mal diseñado.
Nuevos problemas de seguridad: Cuestiones de implementación e impacto del flujo de trabajo de CPOE
La implementación de CPOE ha demostrado ser un proceso complejo, y los primeros usuarios experimentaron fallos de alto perfil o riesgos de seguridad que en algunos casos llevaron al abandono del sistema. Una gran cantidad de investigación ha caracterizado los tipos de consecuencias no deseadas y las interrupciones del flujo de trabajo de los médicos que resultan de la implementación de CPOE. Con datos de instituciones con varios años de experiencia con CPOE, estos estudios proporcionan lecciones importantes para las organizaciones que implementan no sólo CPOE sino también una variedad de tecnologías como parte de la creciente transformación digital de la medicina.
Consecuencias imprevistas de CPOE
Se han caracterizado varias consecuencias imprevistas de la implementación de CPOE (Tabla). Un estudio realizado tras la implantación de un sistema comercial de CPOE descubrió que el sistema obligaba a los clínicos a realizar muchas tareas nuevas, lo que aumentaba la carga cognitiva y disminuía la eficiencia, y por tanto aumentaba el potencial de error. En ese estudio, aunque los errores generales de prescripción disminuyeron, los problemas relacionados con el propio sistema CPOE representaron casi la mitad de los errores de prescripción tras la implantación. Otros estudios han demostrado que los usuarios utilizan a menudo soluciones para eludir las funciones de seguridad. En muchos casos, estas soluciones alternativas representan adaptaciones razonables debido a problemas con el diseño y la usabilidad de los sistemas CPOE. Como se detalla en un libro blanco de la Administración de Alimentos y Medicamentos de 2015 (resumido aquí), los sistemas CPOE actuales tienen problemas fundamentales como pantallas confusas, uso de terminología no estándar y falta de estándares para alertas y advertencias. Los autores piden que se integren los principios de la ingeniería de factores humanos, incluida la usabilidad en el mundo real y las pruebas de vulnerabilidad, para alcanzar el potencial de seguridad de la CPOE.
Mayor o nuevo trabajo para los clínicos
Problemas de flujo de trabajo desfavorables
Exigencias del sistema que no cesan
.Nunca terminan las demandas del sistema
Problemas relacionados con la persistencia de las órdenes en papel
Cambios desfavorables en los patrones y prácticas de comunicación
Sentimientos negativos hacia la nueva tecnología
Generación de nuevos tipos de errores
Cambios no esperados en la estructura de poder de una institución, cultura organizativa o roles profesionales
Sobredependencia de la tecnología
(Reproducido con permiso de Elsevier. En: Campbell EM, Sittig DF, Ash JS, Guappone KP, Dykstra RH. Types of unintended consequences related to computerized provider order entry. J Am Med Inform Assoc. 2006;13:547-556.)
La integración del apoyo a la decisión clínica en los sistemas CPOE también requiere una planificación cuidadosa. Las alertas de apoyo a la toma de decisiones pueden evitar interacciones perjudiciales entre medicamentos y promover el uso de pruebas y tratamientos basados en la evidencia. Sin embargo, las advertencias excesivas e inespecíficas pueden conducir a la fatiga de las alertas, por lo que los usuarios ignoran incluso las advertencias críticas. La fatiga de las alertas es ahora una amenaza de seguridad reconocida en sí misma y se discute en detalle en un manual de seguridad del paciente relacionado. La fatiga de las alertas explica probablemente por qué los SADC parecen dar lugar sólo a modestas mejoras en el cumplimiento de los cuidados recomendados y pueden no prevenir los errores. La investigación reciente se ha centrado en la adaptación de las alertas para maximizar la seguridad al tiempo que se evita la fatiga de las alertas, pero el campo de la informática aún no ha desarrollado enfoques estándar para lograr este equilibrio.
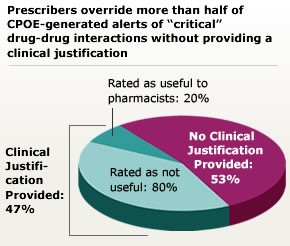
Fuente: Grizzle AJ, Mahmood MH, Ko Y, et al. Razones proporcionadas por los prescriptores al anular las alertas de interacción entre medicamentos. Am J Manag Care. 2007;13:573-578.
A medida que las instituciones adquieren más experiencia con la implementación de CPOE, una mayor conciencia de estas cuestiones puede ayudar a evitar los problemas asociados con la nueva tecnología. La planificación cuidadosa del proceso de implementación para minimizar las interrupciones del flujo de trabajo y maximizar la facilidad de uso del sistema ha demostrado evitar los eventos adversos relacionados con CPOE. La implantación efectiva de CPOE requiere una inversión considerable de tiempo y recursos, así como el compromiso tanto de los proveedores de CPOE como de la dirección de la organización para garantizar la integración segura de la tecnología con los flujos de trabajo existentes.
Contexto actual
CPOE está recomendada por el National Quality Forum como una de las 30 «Prácticas seguras para mejorar la atención sanitaria» y por el Leapfrog Group como uno de los tres primeros «saltos» recomendados para mejorar la seguridad del paciente. El ritmo de adopción de CPOE tanto en hospitales como en clínicas aumentó rápidamente tras la aprobación de la Ley HITECH en 2009. Datos recientes indican que el 84% de los hospitales federales de cuidados intensivos habían implantado el CPOE a finales de 2015, aunque solo el 40% había implantado un sistema que incluía el CDSS integrado. La adopción en el ámbito ambulatorio también está aumentando rápidamente y, a finales de 2015, más de la mitad de las consultas habían adoptado la prescripción electrónica (la principal forma de CPOE en el ámbito ambulatorio).




