Computerized Provider Order Entry
Background
La transformation numérique de la médecine est peut-être mieux illustrée par la saisie informatisée des commandes des prestataires (CPOE), qui désigne tout système dans lequel les cliniciens passent directement des commandes par voie électronique, les commandes étant transmises directement au destinataire. Il y a dix ans à peine, la plupart des ordonnances des cliniciens étaient écrites à la main. Sous l’impulsion de la loi fédérale HITECH de 2009 et du programme d’accompagnement Meaningful Use, l’utilisation du CPOE a rapidement augmenté dans les établissements hospitaliers et ambulatoires. La grande majorité des hôpitaux et la plupart des cabinets de consultation externe utilisent désormais une forme de CPOE. Les systèmes CPOE ont été développés à l’origine pour améliorer la sécurité des commandes de médicaments, mais les systèmes modernes permettent désormais de commander électroniquement des tests, des procédures et des consultations. La mise en œuvre généralisée du CPOE a été bénéfique pour les cliniciens et les patients, mais elle illustre aussi de manière frappante les risques et les conséquences involontaires de la numérisation d’un processus de soins de santé fondamental.
Le processus de prescription et d’administration d’un médicament comporte plusieurs étapes, chacune d’entre elles présentant des vulnérabilités qui sont traitées – à des degrés divers – par le CPOE :
- Commande : le clinicien doit sélectionner le médicament approprié ainsi que la dose et la fréquence auxquelles il doit être administré.
- Transcription : si elle est manuscrite, l’ordonnance doit être lue et comprise par le destinataire (généralement un technicien en pharmacie ou un pharmacien).
- Distribution : le pharmacien doit vérifier les interactions médicamenteuses et les allergies, puis libérer la quantité appropriée du médicament sous la forme adéquate.
- Administration : le médicament doit être reçu par la bonne personne et fourni au bon patient, au bon moment et à la bonne dose. Chez les patients hospitalisés, les infirmières sont généralement responsables de cette étape, mais en ambulatoire, cette étape relève de la responsabilité du patient ou du soignant.
Une étude classique sur les erreurs de médication chez les patients hospitalisés a révélé qu’environ 90 % d’entre elles se produisaient au stade de la commande ou de la transcription. Ces erreurs avaient des causes diverses, notamment une mauvaise écriture, des abréviations ambiguës ou un simple manque de connaissances de la part du clinicien prescripteur. Un système CPOE peut prévenir les erreurs aux stades de la commande et de la transcription en assurant (au minimum) des commandes standardisées, lisibles et complètes.
Les systèmes CPOE sont généralement associés à une forme de système d’aide à la décision clinique (CDSS), qui peut aider à prévenir les erreurs aux stades de la commande et de la délivrance des médicaments et peut également améliorer la sécurité d’autres types de commandes. Un CDSS typique suggère des valeurs par défaut pour les doses de médicaments, les voies d’administration et la fréquence et peut offrir des fonctions de sécurité plus sophistiquées, comme la vérification des allergies aux médicaments ou des interactions médicament-médicament ou même médicament-laboratoire (par exemple, avertir un clinicien avant de prescrire un médicament néphrotoxique à un patient dont la créatinine est élevée). Les CDSS les plus sophistiqués préviennent non seulement les erreurs de commission (par exemple, commander un médicament à des doses excessives ou un médicament auquel le patient est allergique), mais aussi les erreurs d’omission (par exemple, ne pas commander la prophylaxie contre la thrombose veineuse profonde chez un patient qui a subi une chirurgie de remplacement d’une articulation). Les SSPC sont également de plus en plus déployés pour traiter la surutilisation – par exemple, une revue systématique du CPOE pour les études radiologiques a révélé que les SSPC peuvent améliorer l’adhésion aux directives pour l’imagerie diagnostique et réduire l’utilisation globale des tests.
Preuves d’efficacité
Le CPOE offre de nombreux avantages par rapport aux systèmes traditionnels de rédaction d’ordonnances sur papier. Parmi ces avantages, on peut citer : l’évitement des problèmes d’écriture manuscrite, de noms de médicaments similaires, d’interactions médicamenteuses et d’erreurs de spécification ; l’intégration aux dossiers médicaux électroniques, aux systèmes d’aide à la décision clinique et aux systèmes de signalement des effets indésirables des médicaments ; la transmission plus rapide au laboratoire, à la pharmacie ou au service de radiologie ; la possibilité de recommander des tests ou des traitements alternatifs qui peuvent être plus sûrs ou moins coûteux ; et des économies économiques potentielles. Soutenus par les premières preuves, les avantages proposés du CPOE ont servi de base à l’argumentation en faveur d’un financement fédéral pour soutenir la mise en œuvre généralisée du CPOE.
Ces avantages proposés se sont avérés dans une certaine mesure, principalement en ce qui concerne l’amélioration de la sécurité des médicaments. Plus précisément, le CPOE semble être efficace pour prévenir les erreurs de prescription de médicaments. Une méta-analyse réalisée en 2013 a révélé que la probabilité d’une erreur de prescription était réduite de 48 % lors de l’utilisation du CPOE par rapport aux ordonnances sur papier, ce qui se traduit par plus de 17 millions d’erreurs de médication évitées chaque année dans les hôpitaux des États-Unis. Des études sur les systèmes de prescription électronique – systèmes CPOE utilisés principalement dans les pratiques ambulatoires qui permettent la transmission directe des ordonnances aux pharmacies – ont également trouvé une efficacité similaire pour prévenir les erreurs de prescription ambulatoires.
L’effet du CPOE sur les taux d’événements indésirables cliniques liés aux médicaments est moins clair. D’autres études ont révélé que le CPOE ne prévient pas de manière fiable les préjudices subis par les patients, et que des taux élevés d’événements indésirables liés aux médicaments persistent dans certains hôpitaux dotés de systèmes de saisie des ordonnances entièrement informatisés. L’une des interprétations de ces résultats est que l’aide à la décision clinique est l’intervention clé dans la réduction des erreurs et que, en l’absence de CDSS, le CPOE peut prévenir la plupart des erreurs cliniquement sans conséquence. Toutefois, les tests d’utilisation ont démontré que les systèmes CPOE dotés d’une aide à la décision clinique permettent toujours la saisie et le traitement d’ordonnances dangereuses, et que les cliniciens peuvent contourner les étapes de sécurité sans grande difficulté. Une autre interprétation est qu’une proportion significative d’erreurs de médication se produit aux stades de la délivrance et de l’administration, et que le CPOE peut ne pas prévenir ces erreurs. Les stratégies prometteuses de réduction des erreurs dans le cadre de la dispensation et de l’administration comprennent l’implication des pharmaciens de l’unité et l’utilisation de systèmes d’administration de médicaments à code-barres. Pourtant, même si le CPOE améliore certains aspects de la sécurité des patients, il est de plus en plus reconnu qu’il peut également conduire à de nouveaux problèmes de sécurité – en particulier si le système est mal conçu.
Nouveaux problèmes de sécurité : Questions de mise en œuvre et impact du CPOE sur le flux de travail
La mise en œuvre du CPOE s’est avérée être un processus complexe, et les premiers utilisateurs ont connu des échecs ou des risques de sécurité très médiatisés qui, dans certains cas, ont conduit à l’abandon du système. De nombreuses recherches ont caractérisé les types de conséquences involontaires et les perturbations du flux de travail des cliniciens qui résultent de la mise en œuvre du CPOE. Avec des données provenant d’institutions ayant plusieurs années d’expérience avec le CPOE, ces études fournissent des leçons importantes pour les organisations mettant en œuvre non seulement le CPOE mais aussi une variété de technologies dans le cadre de la transformation numérique croissante de la médecine.
Conséquences involontaires du CPOE
Diverses conséquences involontaires de la mise en œuvre du CPOE ont été caractérisées (tableau). Une étude menée après la mise en œuvre d’un système CPOE commercial a révélé que le système exigeait des cliniciens qu’ils effectuent de nombreuses nouvelles tâches, augmentant la charge cognitive et diminuant l’efficacité, et augmentant donc le potentiel d’erreur. Dans cette étude, bien que les erreurs de prescription globales aient diminué, les problèmes liés au système CPOE lui-même représentaient près de la moitié des erreurs de prescription après la mise en œuvre. D’autres études ont montré que les utilisateurs utilisent souvent des solutions de contournement pour contourner les dispositifs de sécurité. Dans de nombreux cas, ces solutions de contournement représentent des adaptations raisonnables dues à des problèmes de conception et d’utilisation des systèmes CPOE. Comme le détaille un livre blanc de la Food and Drug Administration de 2015 (résumé ici), les systèmes CPOE actuels présentent des problèmes fondamentaux tels que des affichages confus, l’utilisation d’une terminologie non standard et l’absence de normes pour les alertes et les avertissements. Les auteurs appellent à l’intégration des principes d’ingénierie des facteurs humains, y compris les tests d’utilisabilité et de vulnérabilité dans le monde réel, afin de réaliser le potentiel de sécurité du CPOE.
Plus de travail ou du nouveau travail pour les cliniciens
Problèmes de flux de travail défavorables
Des demandes de système sans fin
.des exigences du système
Problèmes liés à la persistance des commandes papier
Changements défavorables dans les modèles et les pratiques de communication
Sentiments négatifs envers la nouvelle technologie
Génération de nouveaux types d’erreurs
Changements inattendus dans la structure de pouvoir d’une institution, culture organisationnelle ou des rôles professionnels
Surdépendance à la technologie
(Réimprimé avec la permission d’Elsevier. Dans : Campbell EM, Sittig DF, Ash JS, Guappone KP, Dykstra RH. Types de conséquences involontaires liées à la saisie informatisée des ordonnances des prestataires. J Am Med Inform Assoc. 2006;13:547-556.)
L’intégration de l’aide à la décision clinique dans les systèmes CPOE nécessite également une planification minutieuse. Les alertes d’aide à la décision peuvent prévenir les interactions médicamenteuses dangereuses et promouvoir l’utilisation de tests et de traitements fondés sur des preuves. Cependant, des avertissements excessifs et non spécifiques peuvent conduire à une fatigue des alertes – où les utilisateurs ignorent même les avertissements critiques. La lassitude à l’égard des alertes est désormais reconnue comme une menace pour la sécurité en soi et fait l’objet d’une discussion détaillée dans un document connexe intitulé Patient Safety Primer. La lassitude à l’égard des alertes explique probablement pourquoi les SDCS semblent n’entraîner que de modestes améliorations dans le respect des soins recommandés et ne parviennent pas à prévenir les erreurs. Des recherches récentes ont porté sur l’adaptation des alertes pour maximiser la sécurité tout en évitant la fatigue des alertes, mais le domaine de l’informatique n’a pas encore développé d’approches standard pour atteindre cet équilibre.
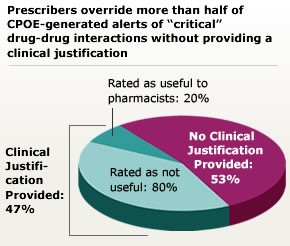
Source : Grizzle AJ, Mahmood MH, Ko Y, et al. Raisons fournies par les prescripteurs lorsqu’ils passent outre les alertes d’interaction médicamenteuse. Am J Manag Care. 2007;13:573-578.
A mesure que les établissements acquièrent de l’expérience dans la mise en œuvre du CPOE, une plus grande sensibilisation à ces questions peut aider à éviter les problèmes associés à la nouvelle technologie. Une planification minutieuse du processus de mise en œuvre pour minimiser les perturbations du flux de travail et maximiser la facilité d’utilisation du système s’est avérée éviter les événements indésirables liés au CPOE. Une mise en œuvre efficace du CPOE nécessite un investissement considérable en temps et en ressources ainsi qu’un engagement de la part des fournisseurs de CPOE et de la direction de l’organisation pour assurer une intégration sûre de la technologie dans les flux de travail existants.
Contexte actuel
Le CPOE est recommandé par le National Quality Forum comme l’une des 30 « pratiques sûres pour de meilleurs soins de santé » et par le Leapfrog Group comme l’un des trois premiers « sauts » recommandés pour améliorer la sécurité des patients. Le rythme d’adoption du CPOE dans les hôpitaux et les cliniques a rapidement augmenté après l’adoption de la loi HITECH en 2009. Des données récentes indiquent que 84 % des hôpitaux fédéraux de soins aigus avaient mis en œuvre le CPOE à la fin de 2015, même si seulement 40 % d’entre eux avaient mis en œuvre un système comprenant un CDSS intégré. L’adoption en milieu ambulatoire augmente également rapidement et, à la fin de 2015, plus de la moitié des cabinets médicaux avaient adopté la prescription électronique (la principale forme de CPOE en milieu ambulatoire).




