Utilisation des décongestionnants dans l’hypertension
US Pharm. 2006;7:80-88.
L’incidence de l’hypertension augmentant de concert avec l’épidémie d’obésité, les pharmaciens doivent être prêts à conseiller leurs patients hypertendus qui cherchent à soulager les symptômes du rhume. Le traitement de première intention du rhume comprend le repos, une consommation adéquate de liquides, l’humidification pour l’expectoration et l’évitement d’autres personnes afin de minimiser la transmission virale.1 Cependant, au-delà des analgésiques en vente libre, les décongestionnants sont généralement les agents pharmacologiques de choix pour la congestion associée au rhume. Les décongestionnants sont des agents sympathomimétiques qui agissent principalement sur les récepteurs alpha-adrénergiques, avec une certaine activité sur les récepteurs bêta-adrénergiques.2 L’activité alpha agoniste provoque une vasoconstriction des vaisseaux sanguins superficiels de la muqueuse nasale, réduisant l’œdème, la congestion nasale et l’hyperémie tissulaire, et augmentant la perméabilité nasale.2 Les décongestionnants ne provoquent pas seulement une constriction des vaisseaux nasaux ; leur action systémique est associée à l’insomnie, à la nervosité, aux tremblements, à la rétention urinaire, à la perte d’appétit et à des effets secondaires cardiovasculaires, notamment l’augmentation de la pression artérielle, la tachycardie et les palpitations.1,2 Par conséquent, la FDA exige que l’avertissement suivant soit apposé sur les décongestionnants oraux et topiques : « N’utilisez pas ce produit si vous souffrez d’une maladie cardiaque, d’hypertension artérielle, d’une maladie de la thyroïde, de diabète ou de difficultés à uriner en raison d’une hypertrophie de la prostate, sauf avis contraire d’un médecin. « 3
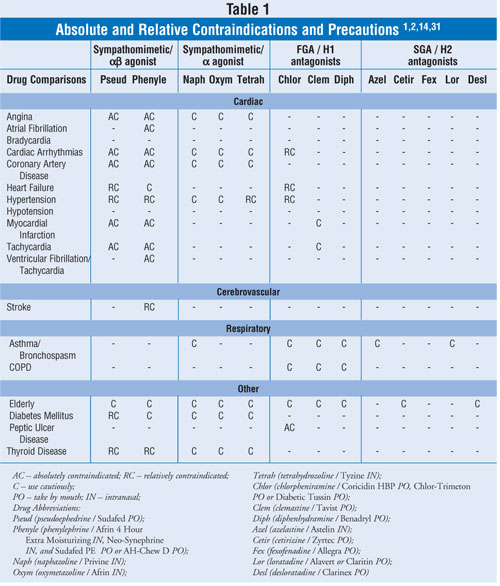
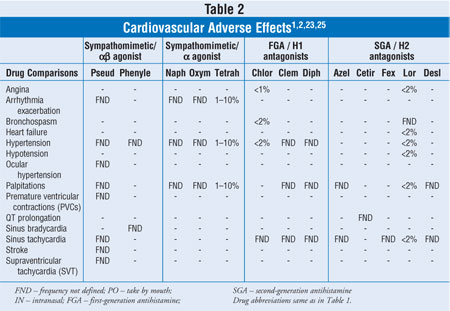
Cet article se concentrera sur les normes de soins et les médicaments utilisés pour la congestion nasale, y compris les décongestionnants nasaux oraux et topiques et les alternatives aux décongestionnants. Le tableau 1 énumère les informations prudentes et regroupées concernant les contre-indications et les précautions absolues et relatives pour les agents discutés dans cette revue. Le tableau 2 fournit des fréquences limitées et regroupées d’événements indésirables (EI) cardiovasculaires.
DECONGESTANTS
Décongestionnaires oraux
Pseudoéphédrine:Les essais évaluatifs concernant l’utilisation de décongestionnants oraux chez les patients hypertendus sont assez limités. Récemment, Salerno et al.4 ont réalisé une méta-analyse (MA) de certaines études pertinentes disponibles sur la pseudoéphédrine dans le but de fournir des informations plus concluantes concernant la sécurité de ces produits chez les patients hypertendus. Cette AM a inclus 24 études portant sur 1 285 patients et 45 bras de traitement au total. Trente et un bras de traitement utilisaient des formulations à libération immédiate (LI) et 14 bras de traitement utilisaient des formulations à libération prolongée (LP). Sept des 45 bras ont étudié des patients souffrant d’hypertension stable et traitée, et cinq bras ont étudié les effets de la pseudoéphédrine sur l’élévation normale de la pression artérielle pendant l’exercice.4
Dans l’ensemble, on a observé une augmentation statistiquement significative de 1 mmHg de la pression artérielle systolique (PAS), mais aucune différence dans la pression artérielle diastolique (PAD). La fréquence cardiaque (FC) a augmenté d’environ 3 battements par minute (bpm). De plus, les études de plus longue durée ont été associées à un effet moins prononcé sur la TAS. Cependant, il n’y avait pas de telle association en ce qui concerne la TAD ou la FC.4
Dans les 31 bras de traitement par IR, il y a eu une augmentation statistiquement significative de 1,5 mmHg de la TAS mais aucune augmentation de la TAD. La FC a augmenté de 2 bpm. Il y avait une relation dose-réponse pour le TAS, le TAD et la FC.4 Dans les 14 bras de SR, il y avait une augmentation statistiquement significative de la FC de 4 à 5 bpm mais aucune différence systolique ou de TAD n’a été détectée.
Lorsque les données des patients hypertendus contrôlés (PA <140/90 mmHg) ont été analysées, une augmentation statistiquement significative de 1-mmHg du TAS a été détectée mais aucune différence n’a été trouvée pour le TAD ou la FC. Aucun des cinq essais qui comprenaient des tests d’exercice n’a révélé de différences statistiquement significatives de la PAS, de la PAD ou de la FC.4
Bien que les auteurs n’aient signalé aucun EI cliniquement significatif, deux patients ont vu leur pression artérielle moyenne (PA) augmenter de 20 mmHg et 30 épisodes de perte de contrôle de la PA ont été signalés. La PAM est calculée en multipliant la TAD par 2 + la TAS, puis en divisant cette valeur par 3. La TAD est comptée deux fois plus que la TAS, car la diastole représente les deux tiers du cycle cardiaque. Malheureusement, la MAP et la BP de base n’ont pas été fournies.4
Les auteurs ont conclu que « la pseudoéphédrine augmente modestement la SBP et la HR, les effets les plus importants étant observés dans les formulations IR, les doses plus élevées et l’administration de médicaments à plus court terme. Les patients souffrant d’une hypertension stable et contrôlée ne semblent pas présenter un risque plus élevé d’élévation de la PA que les autres groupes lorsqu’ils reçoivent de la pseudoéphédrine en même temps que leurs médicaments antihypertenseurs ».4 Cependant, les auteurs ont noté des élévations de la PA supérieures à 140/90 mmHg chez 3 % des patients, de sorte que « le rapport risque-bénéfice doit être évalué avec soin avant d’utiliser des agents sympathomimétiques chez des personnes à risque. »4
Les limites de cette AMM comprenaient une taille d’échantillon évaluable relativement petite (n=1 260), des données de BP de base incohérentes, un faible nombre de patients âgés et des informations inadéquates concernant les médicaments et/ou les conditions de confusion. De plus, les auteurs ont souligné que leur résultat pourrait avoir » surestimé l’effet de la pseudoéphédrine » puisque les études de meilleure qualité de cette AMM » ont montré des effets moins prononcés sur les signes vitaux « .4 En outre, aucun des essais de cette AMM ne contenait de patients souffrant d’hypertension non contrôlée.4-6
Phényléphrine (AH-Chew D, Sudafed PE)
Les données sur l’innocuité de l’AMM font défaut, ce qui limite la capacité de faire une recommandation pour ou contre l’utilisation de cet agent chez les patients hypertendus contrôlés.
Décongestionnaires topiques nécessitant une mise en garde de la FDA
La FDA exige que les décongestionnants topiques comprennent la même mise en garde que celle énoncée pour les décongestionnants oraux1,7,8. Les communications reçues par la FDA ont fait valoir que la distribution systémique des décongestionnants topiques est si faible qu’elle n’a aucun effet sur la PA et la FC.8 Cependant, » la FDA a examiné les études soumises par les correspondants et n’a pas réussi à trouver de soutien à l’affirmation selon laquelle les produits topiques seraient sûrs pour les patients souffrant d’hypertension ou de maladies cardiaques « .8 La FDA a également constaté que » les réactions indésirables cardiovasculaires sont parmi les EI les plus fréquents avec les décongestionnants nasaux topiques, dépassés seulement par la congestion de rebond « , qui se produit généralement après plus de 3-5 jours d’utilisation régulière.8 La FDA a conclu que « tous les sprays et gouttes ont produit de la bradycardie, de la tachycardie, de l’hypertension et de l’hypotension ».8 Il semble que ce problème soit plus important avec l’oxymétazoline qu’avec la phényléphrine.8 Cependant, la phényléphrine a une durée d’action beaucoup plus courte, étant administrée toutes les 4 heures, alors que l’oxymétazoline est recommandée deux fois par jour.3,7
Quatre rapports de cas d’effets indésirables CV méritent une mention spéciale. Le premier concerne un homme de 73 ans ayant des antécédents médicaux (PMH) de dégénérescence cérébelleuse et de neuropathie périphérique qui a présenté une bradycardie, une hypotension et une syncope après avoir utilisé l’oxymétazoline en spray nasal. Le deuxième cas concerne un homme de 35 ans qui a subi un accident vasculaire cérébral ischémique après avoir utilisé de l’oxymétazoline en vaporisateur nasal tous les 3 jours pendant 20 ans.10 Le troisième cas concerne une femme de 31 ans ayant des antécédents médicaux de hernie hiatale, de tabagisme et de consommation de marijuana à distance, qui a subi un coup de tonnerre 20 minutes après avoir utilisé de l’oxymétazoline. Cette patiente avait utilisé 2 à 3 pulvérisations deux fois par jour de façon régulière. (Une céphalée en coup de tonnerre a un début soudain et sévère et se produit souvent avant un incident vasculaire intracrânien grave). La céphalée s’est résorbée après l’arrêt de l’oxymétazoline.11 Le dernier cas méritant d’être mentionné concerne un homme de 44 ans qui a eu une hémorragie thalamique avec hémiparésie gauche temporaire un jour après l’utilisation de naphazoline. Sa tension était de 190/120 mmHg à la présentation. Il a été renvoyé chez lui le huitième jour sans avoir besoin de prendre de médicaments pour sa tension. Tous les déficits moteurs se sont rétablis.12
Décongestionnants topiques ne nécessitant pas d’avertissement de la FDA
Levmetamfetamine (Vicks Inhaler) et propylhexedrine (Benzedrex) sont deux décongestionnants nasaux en vente libre qui ne sont pas mandatés par la FDA pour porter l’avertissement. Cependant, leurs rôles sont limités en raison du manque de données d’efficacité comparables par rapport à d’autres décongestionnants sympathomimétiques, de leur durée d’action limitée et de leur potentiel d’abus, y compris des rapports d’extraction de médicaments de l’inhalateur pour un abus par voie intraveineuse et/ou orale.Bien que la lévétamfétamine soit généralement sûre et efficace pour une utilisation en vente libre, la propylhexédrine semble causer des maux de tête, de l’hypertension, de la nervosité et de la tachycardie1.
Divers rubans topiques et agents vaporisateurs contenant des menthols, du camphre et/ou de l’huile d’eucalyptus semblent être quelque peu efficaces pour améliorer les symptômes de congestion associés au rhume.13 Les rubans topiques peuvent être appliqués sur la poitrine et/ou la gorge, et les agents vaporisateurs peuvent être ajoutés à des vaporisateurs tièdes ou chauds. Comme pour la lévétamfétamine et la propylhexédrine topiques, on manque de données concernant une efficacité comparable à celle des décongestionnants nasaux topiques et oraux plus traditionnels. Cependant, si les patients ne sont pas hypersensibles aux composants de ces agents, ils peuvent être bénéfiques pour soulager la congestion nasale et sont sans danger pour les patients hypertendus13,14.
Les pastilles pour la gorge contenant du menthol ne semblent pas être plus efficaces que les pastilles placebo lorsqu’elles sont évaluées objectivement ; cependant, il existe des données soutenant une efficacité subjective chez les patients présentant des symptômes de congestion dus au rhume.14-16
ALTERNATIVES AUX DECONGESTANTS
Antihistaminiques oraux
Les antihistaminiques sont des alternatives aux décongestionnants couramment utilisées. Bien que ces agents aient un effet négligeable sur la congestion, ils ont généralement un effet modéré sur l’écoulement nasal et un effet prononcé sur les éternuements et le larmoiement, qui se produisent également avec le rhume.17,18 La plupart des données soutenant ces avantages ont été obtenues à partir d’études utilisant des antihistaminiques de première génération (FGA).
Ni les FGA ni les antihistaminiques de deuxième génération (SGA) n’affectent négativement la PA. Par conséquent, ces agents peuvent être utilisés pour aider à diminuer l’écoulement nasal chez les patients hypertendus qui ne présentent pas de comorbidités. Cependant, les antihistaminiques ne sont pas tous dépourvus d’effets cardiaques indésirables et, dans la pratique, nous traitons rarement des patients souffrant uniquement d’hypertension. Par conséquent, les informations concernant les effets indésirables CV non associés à la BP suivent.
Antihistaminiques de première génération
La cardiotoxicité est plus probable avec les FGA qu’avec les SGA.17,19 Les propriétés anesthésiques locales et anticholinergiques de type quinidine semblent être responsables des effets cardiaques indésirables observés, notamment la tachycardie, les modifications de l’électrocardiogramme (ECG), l’hypotension et les arythmies. « Bien que le risque relatif de cardiotoxicité avec ces médicaments soit réel (les patients qui prennent ces médicaments ont un risque accru), le risque absolu est faible (il ne se produit que chez un petit nombre de personnes même si un grand nombre de personnes prennent le médicament). Cependant, il a été démontré que les AGF en vente libre sont associés à un taux plus élevé d’arythmies ventriculaires que la terfénadine, un SGA, qui a été retirée du marché américain en raison de ses effets d’allongement de l’intervalle QT mettant en danger la vie du patient.17 De plus, la cardiotoxicité est plus probable avec des doses plus élevées. Bien que les effets cardiovasculaires soient rares, les FGA doivent être utilisés avec prudence chez les patients souffrant d’une maladie cardiaque.2
Antihistaminiques de deuxième génération
Selon les données actuelles, les SGA semblent présenter un risque plus faible d’interactions médicamenteuses et d’effets secondaires cardiaques que les FGA.20 Cependant, les effets CV sont variables parmi les SGA. Il est important de prendre en compte les données et les rapports spécifiques à chaque agent.
– Loratadine
Un cas de torsades de pointes et d’allongement de l’intervalle QT a été rapporté lorsque la loratadine a été associée à l’amiodarone.21 Cela s’est produit chez une femme de 73 ans ayant des antécédents d’hypertension, d’hyperlipidémie, de fibrillation auriculaire paroxystique et d’hypertrophie ventriculaire gauche (HVG) avec dysfonction diastolique, qui a été admise à l’hôpital pour une syncope. Elle prenait de l’amiodarone chronique à raison de 200 mg par jour pour la fibrillation auriculaire. Elle prenait également du cilazapril, de la pravastatine et de la warfarine. On lui avait administré de la loratadine à raison de 10 mg par jour » quelques jours avant son admission… pour une réaction allergique présumée « .21 Les auteurs de ce rapport ont suggéré qu' » avant de prescrire de la loratadine en même temps qu’un médicament qui peut potentiellement prolonger l’intervalle QT, un ECG devrait être effectué et répété plusieurs heures après l’ingestion de la première dose. » Si » une augmentation de l’intervalle QT ou une dispersion est notée, la loratadine doit être interrompue et une surveillance du rythme doit être mise en place. « 21
Il existe des preuves d’un allongement statistiquement significatif de l’intervalle QT lorsque la loratadine 20 mg par jour et la néfazodone sont utilisées de façon concomitante. Cet EI interactif semble être corrélé à des concentrations accrues de loratadine.20 Selon le Centre collaborateur de l’Organisation mondiale de la santé pour la surveillance internationale des médicaments à Uppsala, en Suède, 57 rapports d’arythmies ventriculaires ont été associés à la loratadine. Vingt-sept de ces rapports ne mentionnaient pas d’autres médicaments confondants ou en interaction, et cinq de ces patients sont décédés.22
– Desloratadine (Clarinex)
La desloratadine est le métabolite actif de la loratadine. Bien qu’il y ait eu des rapports d’effets indésirables spontanés tels que la tachycardie et les palpitations énumérés dans la notice du produit, il ne semble pas que cet agent provoque un allongement de l’intervalle QT23. Même lorsqu’il est « administré seul à une dose plus élevée ou en association avec le kétoconazole ou l’érythromycine, aucune prolongation de l’intervalle QT n’a été observée. « 20
– Fexofénadine (Allegra)
La fexofénadine est un métabolite hydrosoluble non cardiotoxique de la terfénadine. « En ce qui concerne sa sécurité cardiologique, la fexofénadine a montré un excellent profil CV dans les essais cliniques ».24 « Aucune augmentation statistiquement significative de l’intervalle QT moyen par rapport au placebo n’a été observée chez 714 patients atteints de rhinite allergique saisonnière auxquels on a administré de la fexofénadine… à des doses de 60 à 240 mg deux fois par jour pendant deux semaines ».25 Une étude distincte portant sur 432 patients recevant 180 mg pendant 14 jours à trois mois confirme ces données.
On a rapporté le cas d’un homme de 67 ans souffrant d’hypertension et d’une légère HVG qui a présenté un allongement de l’intervalle QT après avoir pris 180 mg par jour pendant deux mois.25 Bien qu’il y ait eu une relation temporelle entre l’utilisation de la fexofénadine et l’allongement de l’intervalle QT, plusieurs facteurs de confusion ont pu contribuer à l’arythmie. On s’attend à ce que l’âge du patient, ses antécédents d’hypertension et l’arrêt récent de son traitement antihypertenseur augmentent son risque d’allongement de l’intervalle QT et de dysrythmie ventriculaire. En outre, aucune surveillance ECG continue n’a été effectuée. Compte tenu de toutes ces limites, les auteurs ont indiqué qu’il serait « injuste de tirer des conclusions sur la base d’un seul rapport de cas « 25
– Cetirizine (Zyrtec)
La cetirizine est le métabolite actif de l’hydroxyzine, un antihistaminique sédatif. Aux doses recommandées, la cétirizine n’a pas provoqué d’allongement de l’intervalle QT.19,26 Les données actuelles, y compris les rapports groupés, indiquent que les événements CV indésirables, notamment l’insuffisance cardiaque, l’hypertension, les palpitations et la tachycardie, devraient se produire chez moins de 2 % des patients26.
Antihistaminiques topiques
Azélastine (Astelin/Optivar)
Astelin est la formulation topique intranasale et Optivar est la formulation topique ophtalmique de l’azélastine. Cet agent ne semble pas entraîner une augmentation du risque d’événements indésirables CV par rapport au placebo.1,14
Options diverses
Brouillard salin et humidification
Un brouillard salin isotonique est très sûr et apaisant pour un nez sec et irrité. L’humidification peut également aider à décongestionner le nez et à faciliter la clairance mucociliaire et l’expectoration.1 Les humidificateurs à évaporation ou à vapeur semblent être préférés aux humidificateurs à vapeur froide, car ces derniers sont plus susceptibles de disséminer des aérosols contaminés par des allergènes.27 Cependant, tous les humidificateurs doivent être nettoyés régulièrement selon les recommandations du fabricant afin de minimiser le risque d’exposition aux contaminants, c’est-à-dire aux bactéries, protozoaires ou champignons, bactéries, protozoaires ou champignons.27-29
Dilatateurs externes
Les bandelettes nasales Breathe Right sont des dilatateurs nasaux externes portés sur l’arête du nez. Comme la section transversale de la valve nasale détermine la résistance des voies respiratoires nasales, ces bandes ouvrent les voies respiratoires nasales en appliquant une force de traction vers l’extérieur d’environ 25 grammes par l’intermédiaire de deux ressorts en plastique parallèles. Un petit essai contrôlé randomisé a montré que les dilatateurs externes augmentent significativement la taille de la zone de la valve nasale et diminuent le niveau de congestion chez les sujets normaux.30 Comme on pouvait s’y attendre, les symptômes réapparaissent après le retrait. Le principal avantage évident de cette option est l’absence de risque accru d’effets indésirables CV.
Conclusion
Bien que les pharmaciens répondent souvent aux questions concernant les produits destinés à soulager les symptômes du rhume, le choix des produits appropriés pour le patient hypertendu est un défi. Malheureusement, il n’existe pas de produit unique pouvant être recommandé pour soulager de manière sûre et efficace la congestion nasale chez tous les patients hypertendus. De plus, ces patients présentent généralement des comorbidités qui doivent également être prises en compte lors du choix du traitement. Les informations présentées dans cette revue aideront les pharmaciens à faire des recommandations thérapeutiques sûres et efficaces pour la congestion nasale chez leurs patients hypertendus.
1. Site Web de Micromedex. Disponible à : www.thomsonhc.com/home/dispatch (consulté le 13 novembre 2005).
2. Pharmacologie clinique. Disponible à : cpip.gsm.com ou cp.gsm.com/ (consulté le 13 novembre 2005).
3. Code of Federal Regulations. Drugs for human use. Titre 21, volume 5, chapitre 1, sous-chapitre D, révisé le 1er avril 2005. Disponible à : www.accessdata.fda.gov/scripts/cdrh/cfdocs/cfcfr/CFRSearch.cfm?fr=341.80 (consulté le 6 janvier 2006).
4. Salerno SM, Jackson JL, Berbano EP. Effet de la pseudoéphédrine orale sur la pression artérielle et la fréquence cardiaque : une méta-analyse. Arch Intern Med. 2005;165:1686-694.
5. Chua SS, Benrimoj SI, et al. Un essai clinique contrôlé sur les effets cardiovasculaires de doses uniques de pseudoéphédrine chez les patients hypertendus. Br J Clin Pharmacol. 1989;28:369-72.
6. Coates ML, Rembold CM, et al. Does pseudoephedrine increase blood pressure in patients with controlled hypertension ? J Fam Pract. 1995;40:22-26.
7. Produits pharmaceutiques contre le rhume, la toux, les allergies, les bronchodilatateurs et les antiasthmatiques pour l’usage humain en vente libre. Federal Register Part 341:235-52. Disponible à : www.fda.gov/cder/otcmonographs/Allergy/Cold,Cough,Allergy(341).pdf (consulté le 24 janvier 2006)
8. Pray SW. Effets des décongestionnants nasaux sur la pression sanguine. U.S. Pharm. Disponible à : www.uspharmacist.com/oldformat.asp?url=newlook/files/cons/feb00cyp.htm. (consulté le 6 janvier 2006).
9. Glazener F, Blake K, Gradman M. Bradycardie, hypotension et quasi-syncope associées à Afrin (oxymétazoline) spray nasal. N Engl J Med. 1983;309:731.
10. Montalban J, Ibanez L, et al. Infarctus cérébral après utilisation excessive de décongestionnants nasaux. J Neurol Neurosurg Psychiatry. 1989;52:541-543.
11. Loewen AHS, Hudon ME, Hill MD. Mal de tête en coup de tonnerre et vasoconstriction cérébrale segmentaire réversible associée à l’utilisation d’oxymétazoline en spray nasal. Can Med Assoc J. 2004;171:593-594.
12. Zavala JAA, Pereira ER, et al. Hemorrhagic stroke after naphazoline exposition. Arch Neuropsychiatr. 2004;62:889-891.
13. Cohen BM, Dressler WE. L’inhalation aiguë d’aromatiques modifie les voies respiratoires. Effets du rhume. Respiration. 1982;43:285-293.
14. eFacts. Disponible sur www.factsandcomparisons.com (consulté le 15 novembre 2005).
15. Eccles R, Jawad MS, Morris S. The effects of oral administration of (-)-menthol on nasal resistance to airflow and nasal sensation of airflow in subjects suffering from nasal congestion associated with the common cold. J Pharm Pharmacol. 1990 Sep;42(9):652-654.
16. Eccles R, Morris S, Jawad MS. Les effets du menthol sur le temps de réaction et la sensation nasale du flux d’air chez les sujets souffrant du rhume. Clin Otolaryngol Allied Sci. 1990;39-42.
17. La table ronde sur les troubles liés aux antihistaminiques. First do no harm : managing antihistamine impairment in patients with allergic rhinitis. J Allergy Clin Immunol. 2003;111:5:S835-S842.
18. Guide des soins de santé : rhinite. Institut pour l’amélioration des systèmes cliniques. Mai 2003. Disponible à l’adresse www.icsi.org/display_file.asp?FileId=147&title=Chronic%20Rhinitis (pages 10 et 25 consultées le 9 janvier 2006)
19. Chandler, C. Drug class review on second-generation antihistamines : final report. Novembre 2004. Disponible à l’adresse www.oregon.gov/DAS/OHPPR/HRC/docs/AH_EPC.pdf (consulté le 6 janvier 2006).
20. Paakkari, I. Cardiotoxicité des nouveaux antihistaminiques et du cisapride. Toxicol Lett. 2002;127:279-284.
21. Atar S, Freedberg NA, et al. Torsades de pointes et allongement du QT dus à une combinaison de loratadine et d’amiodarone. Pacing Clin Electrophysiol. 2003;26:785-786.
22. Clark S. Dangers des antihistaminiques non sédatifs. Lancet. 1997;349:1268.
23. Notice de Clarinex. Disponible sur www.spfiles.com/piclarinex.pdf (consulté le 12 novembre 2005).
24. Notice de l’Allegra. Disponible à l’adresse products.sanofi-aventis.us/allegra/allegra.pdf (consulté le 12 novembre 2005).
25. Dhar S, Hazra PK, et al. Allongement de l’intervalle QT induit par la fexofénadine : mythe ou réalité ? Br J Dermatol. 2000;142:1260.
26. Informations relatives à la prescription du Zyrtec. Disponible sur www.pfizer.com/pfizer/download/uspi_zyrtec.pdf (consulté le 12 novembre 2005).
27. Arundel AV, Sterling EM, Biggin JH, Sterling TD. Effets indirects sur la santé de l’humidité relative dans les environnements intérieurs. Environ Health Perspect. 1986;65:351-361.
28. Assendelft AV, Forsen KO, Keskinen H, Alanko K. Humidifier-associated extrinsic allergic alveolitis. Scand J Work Environ Health. 1979;5:35-41.
29. Park JH, Spiegelman DL, et al. Predictors of airborne endotoxin in the home. Environ Health Perspect. 2001;109:859-864.
30. Latte J, Taverner D. Ouvrir la valve nasale avec des dilatateurs externes réduit les symptômes congestifs chez les sujets normaux. Am J Rhinol. 2005;19:215-219.
31. Lexi-Comp. Lexi-Drugs (Comp + Spécialités). Disponible sur www.lexi.com (consulté le 15 novembre 2005.
Pour commenter cet article, contactez [email protected].
.




