A súlyos sugárterápiás dermatitis hatékony kezelése fej-nyaki sugárterápia után
A fej-nyaki rák a fejlődő országokban a leggyakoribb daganatos betegségek közé tartozik.1 A fejlődő országokban a legtöbb beteg lokálisan előrehaladott stádiumban van, és a radikális sugárkezelés egyidejű kemoterápiával a standard kezelés.1 A sugárterápia sugárterápiás dermatitisszel jár, amely súlyos tüneteket okoz a betegben, és a kezelés megszakadásához, a betegség kontroll arányának csökkenéséhez és a betegek életminőségének romlásához vezethet.2 Az előrehaladott sugárterápiás dermatitis kezelése nehéz, és következményes késői morbiditást okozhat a betegeknek.2 Itt egy lokálisan előrehaladott mandulakarcinómás beteg ritka esetéről számolunk be, akinél radikális kemoradiáció mellett 3. fokozatú sugárterápiás dermatitis alakult ki. A beteg sugárterápiás dermatitiszét hatékonyan kezeltük ezüsttartalmú antimikrobiális kötszer alkalmazásával, amely figyelemre méltó eredményeket hozott, így a beteg folytatni és befejezni tudta a sugárterápiát.
Az eset bemutatása és összefoglalása
Egy 48 éves férfinál a jobb mandula laphámrákját diagnosztizálták, kétoldali nyaki csomókkal (T4a N2c M0 stádium; The American Joint Committee on Cancer staging manual, 7th edition). Tekintettel a betegség lokálisan előrehaladott állapotára, a beteget radikális sugárterápiára tervezték, 70 Gy sugárzással, 35 frakcióban, 7 hét alatt, heti kemoterápiával (ciszplatin 40 mg/m2) együtt. A sugárterápia során a beteget hetente kétszer ellenőrizték, és tüneti ellátást végeztek a sugárterápia okozta toxicitások miatt.
A beteg 5 hét alatt 29 frakcióban 58 Gy-ban kapott 58 Gy sugárterápiát követően 3. fokozatú sugárdermatitist mutatott ki (0. fokozat, nincs változás; 3. és 4. fokozat, súlyos változás). A sugárfertőzéses dermatitis a nyak elülső és kétoldali részét érintette, a bőr nedves deszkamációjával (1. ábra).
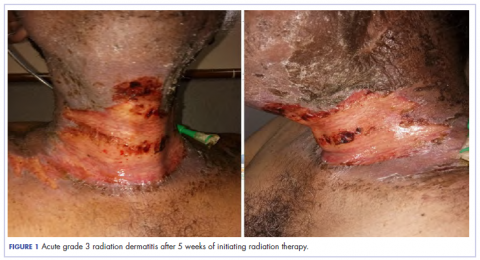
Ez súlyos fájdalommal, nyelési nehézséggel és szájnyálkahártya-gyulladással társult. A beteget ezt követően felvették a kórházba; a sugárterápiát leállították, és kezelést indítottak a sugárdermatitis hatásainak enyhítésére. A fájdalomra fájdalomcsillapítót adtak, és megfelelő hidratálást és táplálást biztosítottak nasogastricus szondán keresztül. A beteg pontszáma a seb állapotának megfigyelésére szolgáló Bates-Jensen Wound Assessment Tool (BWAT) alapján 44 volt, ami az extrém súlyos állapotba esik.
A sugárfertőzés extrém súlyos állapotára tekintettel a sebet steril vízzel történő tisztítás után ezüstsót (Mepilex AG; Mölnlycke Health Care, Norcross, GA) tartalmazó antimikrobiális kötszerrel fedtük be. A kötést 4 naponként rendszeresen cseréltük. A sugárfertőzéses dermatitis fokozatosan javult (2. ábra).
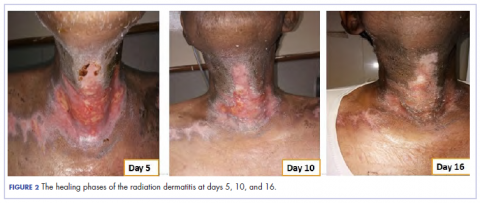
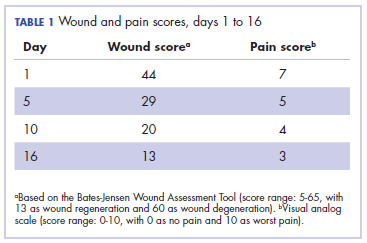
A 10. napra a seb jelentősen, a 16. napra pedig szinte teljesen begyógyult. A Bates-Jensen sebpontszámot és a fájdalompontszámot (vizuális analóg skála) az 1. táblázat mutatja.
A sugárterápiát 5 napig visszatartották, majd a sugárterápiás dermatitis javulása után az 5. napon folytatták (2. ábra), majd a beteg 5 napos szünettel 7 hét alatt 35 frakcióban 70 Gy tervezett sugárterápiás dózisát teljesítette.
Diszkusszió
A fej-nyaki rák a fejlődő országokban az egyik leggyakoribb daganatos betegség.1 A legtöbb beteg lokálisan előrehaladott betegséggel jelentkezik, ezért a kemoradiáció a standard kezelés ezekben a szabadalmakban. A sugárterápia akut és krónikus toxicitásokkal jár. A leggyakoribb sugárterápiás toxicitások a bőrre és a nyálkahártyára irányulnak, ami sugárterápiás dermatitiszhez, illetve sugárterápiás mucositishez vezet.2 Ezeket a toxicitásokat a Radiation Therapy Oncology Group (RTOG) kritériumai szerint osztályozzák (2. táblázat).3
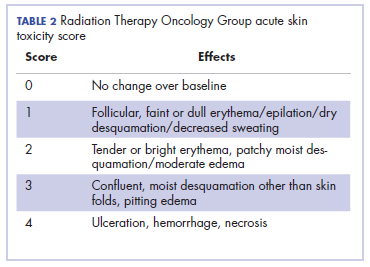
Az akut sugárterápiás dermatitis sugárterápiás dózisfüggő, és a külső sugárterápia megkezdése után néhány nappal vagy héttel jelentkezik. Előfordulása változó súlyosságú, és fokozatosan erythema, száraz vagy nedves desquamatio, súlyos esetben fekélyesedés formájában jelentkezik. Ezek súlyos tüneteket okozhatnak a betegnél, ami a kezelés gyakori megszakításához, a betegség kontrolljának csökkent arányához és a beteg életminőségének romlásához vezet.2 Az RTOG osztályozás mellett a sugárterápiás dermatitisz a BWAT segítségével is pontozható. Ezt az eszközt számos tanulmányban validálták a kezdeti sebállapot pontozására és a későbbi állapot numerikus nyomon követésére.4 Az indexes eset sugárterápiás dermatitiszét mind az RTOG, mind a BWAT pontozással pontozták és nyomon követték.Az előrehaladott sugárterápiás dermatitisz kezelése nehéz, és következményes késői morbiditást okoz a betegeknél. A sugárterápiás dermatitis kezelésére számos helyi hatóanyagot és kötszereket használnak, de alkalmazásuk alátámasztására minimális bizonyíték áll rendelkezésre.5 A Multinational Association for Supportive Care in Cancer kezelési útmutatója a sugárterápiás dermatitis megelőzésére és kezelésére vonatkozóan szintén arra a következtetésre jutott, hogy a szakirodalomban nincs elegendő bizonyíték bármely konkrét beavatkozás fölényének alátámasztására.6 A sugárterápiás dermatitis kezelése a szakemberek között változik, mivel a rendelkezésre álló kezelési lehetőségekre vonatkozó bizonyítékok nem meggyőzőek.
A szakirodalomban ezüstalapú antimikrobiális kötszerek alkalmazásáról számoltak be a sugárterápiás dermatitis megelőzésében és kezelésében, de vegyes eredményekkel.7 Az ilyen kötszerek felszívják a váladékot, nedves környezetet tartanak fenn, ami elősegíti a sebgyógyulást, harcolnak a fertőzések ellen, és minimalizálják a maceráció kockázatát a termékismertető szerint.8 A klinikai vizsgálatok eredményei szerint az ezüst hatékony a különböző típusú kórokozók, köztük a Methicillin-rezisztens Staphylococcus aureus és más gyógyszerrezisztens baktériumok elleni küzdelemben.
Aquino-Parsons és munkatársai 196 mellrákos beteget vizsgáltak, akik teljes mellkas sugárkezelésen estek át.9 Kimutatták, hogy az ezüsttartalmú habkötésnek nem volt előnye az akut 3. fokozatú sugárfertőzéses dermatitis megelőzésében a standard bőrápolásban részesülő betegekhez képest (hidratáló krémmel, lokális szteroidokkal, sóoldatos borogatással és ezüstszulfadiazin krémmel). A viszketés előfordulása azonban a sugárkezelés utolsó hetében és a kezelés befejezése után 1 héttel alacsonyabb volt a kötszereket használó betegek körében.
Diggelmann és munkatársai 24 mellrákos beteget vizsgáltak, akik sugárkezelésen estek át.10 Az egyes erythemás területeket (n = 34) véletlenszerűen 2 csoportra osztották; az egyik csoportot Mepilex Lite kötszerrel, a másikat standard vizes krémmel kezelték. Az akut sugárfertőzéses dermatitis súlyossága jelentősen csökkent azokon a területeken, amelyeken Mepilex Lite kötést alkalmaztak, szemben azokkal a területekkel, amelyeken standard vizes krémet használtak.
A jelen esetben a betegnek súlyos, 3-as fokozatú akut sugárfertőzéses dermatitise volt, a BWAT pontszám extrém súlyosságot jelzett. A seb steril vízzel történő tisztítása után a standard vizes krém helyett a sebeken a Mepilex AG ezüstsót tartalmazó antimikrobiális kötszert alkalmaztuk. Az eredmények figyelemre méltóak voltak (2. ábra és 2. táblázat). A beteg újra tudta kezdeni a sugárterápiát, és elvégezte a tervezett adagokat.
Ez az eset rávilágít az ezüstalapú antimikrobiális kötszer hatékonyságára az előrehaladott és súlyos sugárfertőzéses dermatitis kezelésében. További nagy és randomizált vizsgálatokra van szükség a kötszer rutinszerű használatának teszteléséhez a sugárfertőzéses dermatitis kezelésében.




