Elavult böngészőt használ
A fluid balance charts egy fontos dokumentáció, amelynek rossz híre van.
Noha értékes információkat nyújtanak, amelyek segíthetnek megelőzni a betegek súlyos megbetegedését, az egészségügyi személyzet hírhedt arról, hogy hiányosan és pontatlanul hagyják azokat (Vincent & Mahendiran 2015).
A kórházakban és az ápolási környezetben a dehidratáció gyakori probléma, sok beteg a személyzetre támaszkodik a folyadékbevitel kezelésében, de az időhiány és a pontatlanságok veszélybe sodorják ezeket az embereket (Litchfield, Magill & Flint 2018).
Elkerülhetetlen, hogy a folyadékegyensúlyi táblázatokat pontosan kitöltsék, hogy meghatározzák a beteg folyadékbevitelét és -kivitelét, és azonosítsák az esetleges folyadékveszteséget vagy -nyereséget, amely káros lehet, és az ellátás eszkalálását igényli.
Mi a folyadékegyensúly?
A folyadékegyensúly, más néven folyadékhomeosztázis, a szervezet folyadékbevitel és -kivitel szintjének kiegyensúlyozását írja le, hogy a folyadékkoncentráció ne változzon (Payne 2017; Bannerman 2018).
A tápanyagok, az oxigén és a víz szükséges egyensúlyának fenntartásához a felnőtt szervezetnek általában napi két-három liter folyadékbevitelre van szüksége, körülbelül ugyanennyi folyadékkibocsátás mellett (Bannerman 2018).
Az egyensúly fenntartása természetes módon szomjúsággal történik, ha túl koncentrált a folyadék, és vizeletürítéssel, ha kevésbé koncentrált a folyadék. Betegség vagy sérülés azonban megváltoztathatja ezeket a természetes mechanizmusokat, ami megfigyelést és beavatkozást igényel (Payne 2017; Bannerman 2018).
A homeosztázis fenntartása érdekében biztosítani kell, hogy a betegek megfelelő mennyiségű folyadékot vigyenek be és ürítsenek ki.
Mi a folyadékegyensúlyi táblázat?
A folyadékegyensúlyi táblázatot a beteg 24 órán belüli folyadékbevitelének és -kivitelének dokumentálására használják. Ezt az információt a klinikai döntések (például gyógyszeres és műtéti beavatkozások) megalapozására használják az egészségügyi személyzet, az ápolók és a dietetikusok, akik mindannyian pontos adatokat várnak el pontos méretekben (Georgiades 2016).
A folyadékegyensúlyi táblázat kitöltésekor a beteg által bevitt folyadékot pontos mennyiségben, valamint a folyadék típusát is fel kell jegyezni. Például, ha a betegnek egy 200 ml-es pohár vizet ad, akkor ezt az információt rögzíti. Folyamatos összesítést is kell vezetnie (CQC 2019).
A folyadékkiadást (vizelet, laza széklet, hányás stb.) szintén pontos mennyiségben kell mérni (Georgiades 2016).
Az NHS folyadékegyensúlyi táblázatának mintája elérhető a Betegtájékoztatók oldalán.
Noha a folyadékegyensúlyi táblázat koncepciója egyszerűnek tűnik, a gyakorlatban nehézségekbe ütközhet, és a rögzítés folyamatával kapcsolatban számos probléma merült fel.

Mi megy rosszul?
Egy 2015-ös tanulmány szerint az ápolószemélyzet nemcsak hogy nincs tisztában a folyadékegyensúly fontosságával, hanem szükségtelen monitorozást is végez – a monitorozás 47%-át klinikai indikáció nélkül végezték (Vincent & Mahendiran 2015).
A vizsgálat megállapította továbbá, hogy a folyadékegyensúlyi kartonok átlagos kitöltési aránya mindössze 50% volt (Vincent & Mahendiran 2015).
Egy másik vizsgálat megállapította, hogy bár az ápolószemélyzet elismerte a folyadékegyensúly fontosságát, a betegek hidratáltságának ellenőrzése “egyike volt a számos konkurens prioritásnak”, amelyek az időhiánynak voltak kitéve. Úgy találták, hogy a passzív, független betegeket érintette ez a legkedvezőtlenebbül, mivel ők képesek voltak saját maguk irányítani a folyadékbevitelüket, de túlságosan szorongtak ahhoz, hogy folyadékot kérjenek a személyzettől, attól tartva, hogy “nehéz esetnek” tűnnek (Litchfield, Magill & Flint 2018).
Egyértelmű, hogy a személyzet által végzett folyadékegyensúly-ellenőrzésben jelentős javításra van szükség. Felvetődött, hogy a folyadéktáblázatok napi orvosi felülvizsgálata nagyobb hatékonyságot és pontosságot tenne lehetővé, és csökkentené a felesleges munkaterhelést, azonban egy ilyen rendszer bevezetéséhez szükség lenne a személyzet oktatására a folyadékegyensúly fontosságáról (Vincent & Mahendiran 2015).
Pozitív és negatív folyadékegyensúly
Elkerülhetetlen a folyadékegyensúlyi táblázatok használata annak megállapításához, hogy a beteg folyadékegyensúlya pozitív vagy negatív, mivel ezeket az egyensúlytalanságokat orvosolni kell (Bannerman 2018).
Ha bármelyik típusú egyensúlytalansággal szembesül, ne feledje, hogy a beteg állapotromlása esetén eszkalálja az ellátást, és szükség esetén végezzen alapvető életmentést. A betegnek szüksége lehet intenzív ellátásra.
Pozitív folyadékegyensúly (hipervolémia)
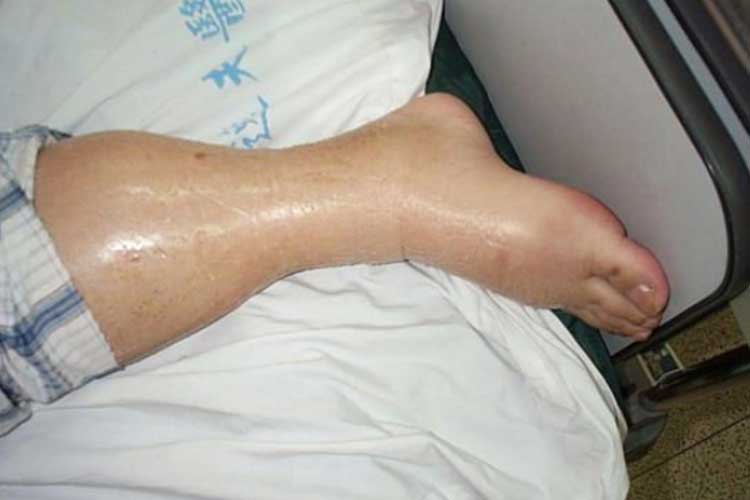
A pozitív folyadékegyensúly azt jelzi, hogy a beteg folyadékbevitele nagyobb, mint a folyadékkiadása (Bannerman 2018). A folyadéktöbbletet leíró állapotot hipervolémiának vagy folyadéktúlterhelésnek nevezzük.
A hipervolémiában a keringési rendszerben felesleges folyadék keletkezik, ami túlterhelheti a szívet, és tüdőödémához vezethet (Granado & Mehta 2016).
A hypervolaemia okai:
- intraoperatívan beadott túlzott mennyiségű folyadék;
- kongesztív szívelégtelenség;
- folyadék újraélesztés; és
- vesekárosodás.
(Knott 2019)
A hipervolémia jelei és tünetei:
- tüdőödéma;
- ödéma (duzzanat);
- gyors súlygyarapodás;
- magas vérnyomás; és
- szívproblémák (beleértve a pangásos szívelégtelenséget).
(Fresenius Kidney Care 2019; Granado & Mehta 2016)
A hipervolémia kezelése:
A következőkben néhány módszer a hipervolémia kezelésére és kezelésére, az ok és a kapott orvosi tanácsok függvényében.
- Vezesse le a felesleges folyadékot – fontolja meg a diuretikumok alkalmazását;
- Veseelégtelenség esetén fontolja meg a dialízist;
- Figyelje a beteg szívritmusát; figyelje meg az elektrolitegyensúly zavarát és vegyen vérvizsgálatot;
- Támogassa a légzési komplikációkat;
- Folyamatos hemodinamikai monitorozást alkalmazzon; és
- Végezzen EKG-t.
(Fresenius Kidney Care 2019)
Negatív folyadékegyensúly (hypovolaemia)
A negatív folyadékegyensúly azt jelzi, hogy a beteg folyadékkiadása nagyobb, mint a bevitele (Bannerman 2018). Az elégtelen folyadékbevitelt leíró állapotot hipovolémiának nevezzük.
A hipovolémiát jelentős folyadékveszteség okozza (hipovolémiás sokknak nevezzük a 20%-nál nagyobb veszteséget), ami megakadályozza, hogy a szív elegendő vért keringessen a szervezetben. Ez szervi elégtelenséghez vezethet. A hipovolémiás sokk életveszélyes (Nall & Gotter 2016).
A hipovolémia okai:
- jelentős és hirtelen vérveszteség (pl. sebekből, balesetekből, endometriózisból);
- túlzott hasmenés;
- túlzott hányás;
- túlzott izzadás;
- műtét;
- súlyos égési sérülések; és
- vízhajtók adása.
(Nall & Gotter 2016; Taghavi & Askari 2019)
A hypovolaemia jelei és tünetei:
- Hypotensio;
- Tachycardia/arrhythmiák;
- csökkent vizeletürítés;
- megváltozott mentális állapot;
- folyadék- és elektrolitegyensúlyzavar;
- zavart véralvadási faktorok;
- A kiszáradás jelei;
- Hideg és nyirkos bőr;
- Gyenge vagy hiányzó pedálpulzus (amit az okoz, hogy a vér a létfontosságú szervekbe kerül átirányításra, mivel nincs elég folyadék a keringési rendszerben).
(Bannerman 2018; Procter 2019; Nall & Gotter 2016)
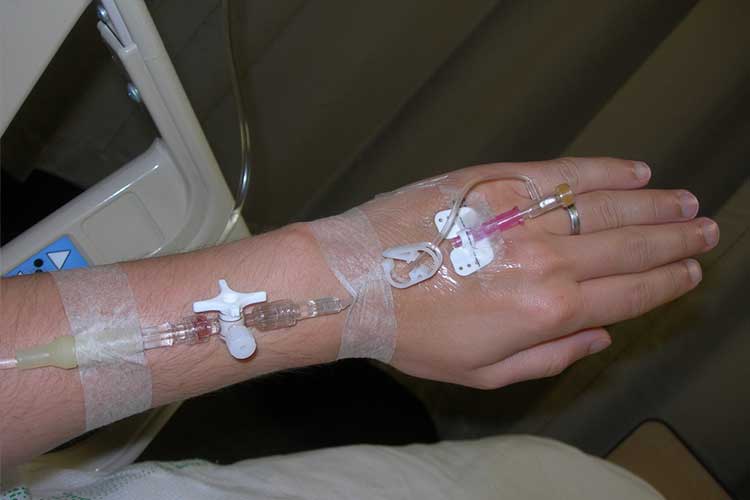
A hipovolémia kezelése:
- Intravénás folyadékpótló terápia adása;
- Szükség esetén intravénás vérkészítmények adása;
- Elektrolit-egyensúlyhiány pótlása;
- Légzési szövődmények támogatása;
- Folyamatos hemodinamikai monitorozás alkalmazása; és
- EKG készítése.
(Nall & Gotter 2016)
Folyadékegyensúlyhiány megelőzése
A megelőzhető folyadékegyensúlyhiány megfékezése érdekében elengedhetetlen, hogy helyesen rögzítse betegei folyadékbevitelét és -leadását. A jól dokumentált folyadékegyensúlyi táblázat lehetővé teszi az ápolók számára, hogy felismerjék azokat a tendenciákat, amelyek azt jelzik, hogy a beteg esetleg lefelé tartó spirál felé tart.
Az egyensúlyhiány korai felismerése lehetővé teszi a megfelelő visszafordítást, és csökkenti a betegek intenzív osztályra való felvételének kockázatát.
Az e feladat megfelelő elvégzéséhez elengedhetetlen, hogy a személyzetet oktassák a folyadékegyensúly fontosságáról, és hogy minden szükséges beavatkozást megtegyenek a folyamat megfelelő elvégzése érdekében.
Kiegészítő források
- NHS, Fluid Balance Monitoring poster, https://www.bsuh.nhs.uk/library/wp-content/uploads/sites/8/2019/01/Fluid-Balance-Monitoring-Poster.pdf
- NHS, Sample Fluid Balance chart, https://www.therotherhamft.nhs.uk/Patient_Information/Patient_Information_Leaflets/
- Fuid and Electrolyte Imbalances course, https://www.ausmed.com.au/cpd/courses/fluid-and-electrolyte-imbalance
- Bannerman, C 2018, Fluid Balance Monitoring, NHS Brighton and Sussex University Hospitals, megtekintve 2020. május 8., https://www.bsuh.nhs.uk/library/wp-content/uploads/sites/8/2019/01/Fluid-Balance-Monitoring-Poster.pdf
- Care Quality Commission 2019, Fluid Administration Charts, Care Quality Commission, megtekintve 2020. május 8., https://www.cqc.org.uk/guidance-providers/adult-social-care/fluid-administration-charts
- Fresenius Kidney Care 2019, Understanding Hypervolemia and Fluid Overload, Fresenius Kidney Care, megtekintve 2020. május 8., https://www.freseniuskidneycare.com/thrive-central/hypervolemia
- Georgiades, D 2016, A Balancing Act: Maintaining Accurate Fluid Balance Charting, HealthTimes, megtekintve 2020. május 8., https://healthtimes.com.au/hub/nutrition-and-hydration/42/practice/nc1/a-balancing-act-maintaining-accurate-fluid-balance-charting/2167/
- Granado, R C & Mehta, R L 2016, ‘Fluid Overload in the ICU: Evaluation and Management’, BMC Nephrol, megtekintve 2020. május 12., https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4970195/
- Knott, L 2019, Fluid Overload, Patient.info, megtekintve 2020. május 8., https://patient.info/doctor/fluid-overload#nav-2
- Litchfield, I, Magill, L & Flint, G 2018, ‘A Qualitative Study Exploring Staff Attitudes to Maintaining Hydration in Neurosurgery Patients’, NursingOpen, vol. 5 no. 3, megtekintve 2020. május 8., https://onlinelibrary.wiley.com/doi/full/10.1002/nop2.154
- Nall, R & Gotter, A 2016, Hypovolemic Shock, Healthline, megtekintve 2020. május 8., https://www.healthline.com/health/hypovolemic-shock
- Payne, J 2017, Osmolality, Osmolarity and Fluid Homeostasis, Patient.info, megtekintve 2020. május 8., https://patient.info/treatment-medication/osmolality-osmolarity-and-fluid-homeostasis-leaflet
- Procter, L D 2019, Intravenous Fluid Resuscitation, MSD Manual, megtekintve 2020. május 8., https://www.msdmanuals.com/en-au/professional/critical-care-medicine/shock-and-fluid-resuscitation/intravenous-fluid-resuscitation
- Taghavi, S & Askari, R 2019, Hypovolemic Shock, StatPearls, megtekintve 2020. május 8., https://www.ncbi.nlm.nih.gov/books/NBK513297/
- Vincent, M & Mahendiran, T 2015, ‘Improvement of Fluid Balance Monitoring Through Education and Rationalisation’, BMJ Quality Improvement Reports, vol. 4 no. 1, megtekintve 2020. május 8., https://www.researchgate.net/publication/286492187_Improvement_of_fluid_balance_monitoring_through_education_and_rationalisation




