Meccanismo – Come l’ibuprofene (Advil; Motrin) inibisce l’attività antitrombotica dell’aspirina
Chiunque faccia una semplice ricerca in letteratura incontrerà una pletora di articoli che discutono, dibattono e persino litigano su questo argomento.Le ragioni di tutti questi problemi, a nostro avviso, hanno a che fare con numerose incongruenze tra gli studi nelle dosi e nella durata dell’ibuprofene utilizzato, il tempo di dosaggio dell’ibuprofene in relazione alla somministrazione di aspirina, la dose e la formulazione (enterica o non enterica) di aspirina utilizzata, la popolazione di pazienti studiata (volontari sani vs. pazienti con malattia cardiovascolare nota (CVD)), se sono stati utilizzati marcatori di laboratorio surrogati rispetto a test che valutano effettivamente l’aggregazione piastrinica e, infine, il progetto di studio utilizzato dagli investigatori per generare i loro risultati.1-6 Come tale, è molto difficile, quasi impossibile, estrapolare i dati attuali da ciascuno di questi studi, che hanno tutti limitazioni o incongruenze tra loro, e generare una risposta definitiva che può effettivamente tradursi in endpoint clinicamente significativi che sono applicabili alla popolazione generale. Alcune delle discrepanze nella letteratura possono essere dovute alla capacità delle piastrine di aggregarsi in momenti in cui le concentrazioni dei farmaci antinfiammatori non steroidei (FANS) sono basse rispetto ai primi tempi dopo la somministrazione quando le concentrazioni sono più alte.7 Nel momento in cui l’ibuprofene si libera dal sito di legame nella COX-1, parte dell’aspirina sarà già stata eliminata dal corpo.
L’avvertimento della Food & Drug Administration (FDA) agli operatori sanitari ha recentemente dichiarato: “I pazienti che usano aspirina a rilascio immediato (non enterica) e prendono una singola dose di ibuprofene 400 mg dovrebbero dosare l’ibuprofene almeno 30 minuti o più dopo l’ingestione di aspirina, o più di 8 ore prima dell’ingestione di aspirina per evitare l’attenuazione dell’effetto dell’aspirina. Inoltre, ci sono un certo numero di studi con risultati contrastanti. “8 Sulla base di questa raccomandazione, lo scopo di questo numero non è quello di criticare ogni singolo studio pubblicato su questo argomento, ma piuttosto di spiegare il meccanismo proposto per l’interazione farmacologica e quindi di evidenziare alcuni dei problemi con la sua interpretazione in relazione alla letteratura medica.
Cosa succede durante la normale aggregazione piastrinica?
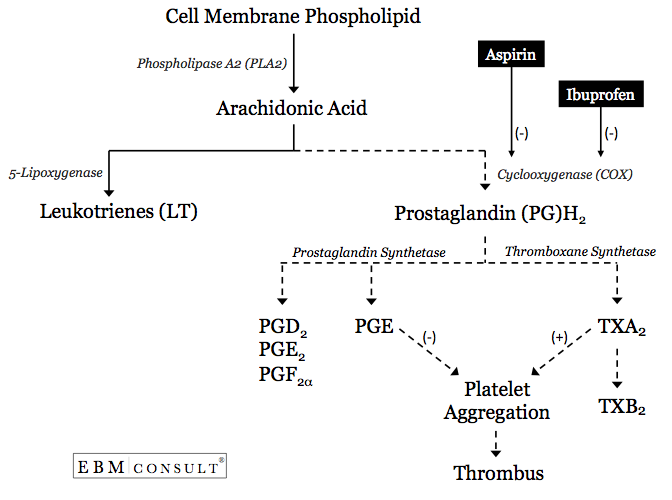
- Il processo di aumento dell’aggregazione piastrinica inizia con il rilascio di acido arachidonico (AA) dalla membrana cellulare di una piastrina.6
- L’AA può poi scendere lungo una delle due vie metaboliche, la via della lipossigenasi, che genererà leucotrieni (LT), o la via della cicloossigenasi (COX)-1 per formare prostaglandina (PG) H2.9 La prostaglandina H2 può poi essere metabolizzata dalla prostaglandina sintetasi per formare altri PG o può essere metabolizzata dalla trombossano (TX)sintetasi per formare TXA2.
- Se si forma TXA2, l’aggregazione piastrinica sarà facilitata o incoraggiata.10 Ciò avviene specificamente quando l’AA è in grado di viaggiare attraverso un canale idrofobico dove può entrare in contatto con il sito catalitico all’interno dell’enzima COX-1. Se questo canale o le aree che circondano il sito catalitico sono bloccate, l’AA non sarà in grado di essere metabolizzato in PGH2 e poi in TXA2, riducendo così la probabilità di aggregazione piastrinica.6,9,11
Come fa l’aspirina a interferire con l’aggregazione piastrinica?
- In seguito alla somministrazione di aspirina, essa acetilerà irreversibilmente un residuo di serina in posizione 529 all’interno del canale idrofobico, che è in prossimità del sito catalitico dove l’AA può essere metabolizzato in TXA2 derivato dalle piastrine dall’enzima COX-1.6,9,11 L’acetilazione di questa area crea un blocco in cui l’AA non sarà in grado di accedere al sito catalitico all’interno di COX-1.
- Siccome l’aspirina fa questo in modo irreversibile, la capacità di quel sito catalitico all’interno dell’enzima COX-1 di metabolizzare l’AA è bloccata o inibita per la vita di quella piastrina (di solito circa 7-12 giorni). Questo è uno dei motivi principali per cui l’aspirina conferisce un beneficio cardioprotettivo contro gli eventi cardiovascolari quando viene utilizzata principalmente per la prevenzione secondaria.
- Quindi, se qualcos’altro compete o blocca l’accesso dell’aspirina ad acetilare questo residuo di serina all’interno dell’enzima COX-1, i benefici cardioprotettivi forse diminuiscono.
Come interferisce l’ibuprofene con l’attività farmacologica dell’aspirina?
- Come tutti i FANS, l’ibuprofene è un inibitore reversibile e competitivo del sito catalitico per il metabolismo degli AA nel canale idrofobico dell’enzima COX-1.7,12
- La presenza di ibuprofene all’interno di questo canale idrofobico blocca competitivamente l’accesso dell’aspirina per acetilare il residuo di serina che si trova in prossimità del sito catalitico per gli AA.7,12,13
- Il grado di inibizione dell’accesso dell’aspirina per esercitare il suo effetto farmacologico da parte dell’ibuprofene sarà influenzato da una serie di fattori.
Il primo e più ovvio fattore ha a che fare con l’ordine con cui aspirina e ibuprofene sono somministrati in relazione l’uno all’altro. Se l’aspirina viene somministrata per prima, avrà accesso per acetilare irreversibilmente il residuo di serina nell’enzima COX-1. Ricordate, una volta che l’aspirina ha inibito irreversibilmente l’enzima COX-1, l’effetto antipiastrinico continuerà ad esistere per tutta la vita per quella piastrina. Il prossimo fattore è la concentrazione di ibuprofene presente in relazione al tempo di co-somministrazione dell’aspirina. Poiché l’inibizione dell’ibuprofene è competitiva, l’aggregazione delle piastrine non è solo influenzata dalla concentrazione di ibuprofene presente, ma è anche reversibile in natura. Pertanto, man mano che i livelli del farmaco diminuiscono attraverso le vie di eliminazione, diminuisce anche la quantità di ibuprofene in grado di bloccare l’accesso dell’aspirina al suo sito attivo, specialmente data la sua breve emivita di 2-4 ore.14 Questa caratteristica farmacocinetica dell’ibuprofene è la ragione per cui deve essere ridosato più volte durante il giorno, mentre l’aspirina viene dosata solo una volta al giorno. Pertanto, si può capire perché c’è una variazione nei risultati di più studi pubblicati nella letteratura medica. Così l’impatto clinico di questa interazione farmacologica è influenzato dall’ordine in cui i due farmaci sono somministrati, la dose e la formulazione di aspirina utilizzata, la dose e la frequenza di somministrazione di ibuprofene utilizzato, la popolazione di pazienti studiati e il tipo di endpoint da quello studio.
Alla fine, la vera domanda è se questa interazione si traduce in un risultato clinicamente rilevante pre-definito paziente orientato cardiovascolare definito. A nostra conoscenza nessun tale studio clinico prospettico, opportunamente progettato è stato fatto per rispondere a questa domanda con dati convincenti nella popolazione di pazienti in questione.
- GengoFM, Rubin L, Robson M et al. Effetti di ibuprofene sulla grandezza e la durata di inibizione dell’aspirina di aggregazione piastrinica: conseguenze cliniche nella profilassi dell’infarto. J Clin Pharmacol 2008;48:117-22.
- GladdingPA, Webster MWI, Farrell HB et al. The antiplatelet effect of sixnon-steroidal anti-inflammatory drugs and their pharmacodynamic interactionswith aspirin in healthy volunteers. Am J Cardiol 2008;101:1060-1063.
- CryerB, Berlin RG, Copper SA et al. Double-blind, randomized, parallel, placebo-controlled study of ibuprofen effects on thromboxane B2 concentrationsin aspirin-treated healthy adult volunteers. Clin Ther2005;27:185-191.
- MacDonaldTM, Wei L et al. Effetto dell’ibuprofene sull’effetto cardioprotettivo dell’aspirina. Lancet 2003;361:573-74.
- KurthT, Glynn RJ, Walker AM et al. Inibizione dei benefici clinici di aspirinon primo infarto miocardico da farmaci antinfiammatori non steroidei. Circulation 2003;108:1191-1195.
- Catella-LawsonF, Reilly MP, Kapoor SC et al. Inibitori della cicloossigenasi e gli effetti antipiastrinici dell’aspirina. N Engl J Med 2001;345:1809-17.
- EvansAM. Farmacodinamica e farmacocinetica dei profeni: enantioselettività, implicazioni cliniche e particolare riferimento aS(+)-ibuprofene. J Clin Pharmacol 1996;36:7S-15S.
- Food& Drug Administration. Informazioni per gli operatori sanitari: uso concomitante di ibuprofene e aspirina. Dipartimento della Salute degli Stati Uniti &Servizi Umani. Ultimo accesso: 09-19-2011.
- FunkCD, Funk LB, Kennedy ME et al. Placchetta umana/eritroleucemia cellulaprostaglandina G/H sintasi: clonazione cDNA, espressione, e gene chromosomalassignment. FASEB J 1991;5:2304-12.
- FitzgeraldGA. Meccanismi di attivazione piastrinica: trombossano A2 come segnale di amplificazione per altri agonisti. Am J Cardiol 1991;68:11B-15B.
- LollPJ, Picot D, Garavito RM. La base strutturale dell’attività dell’aspirina, derivata dalla struttura di cristallo della prostaglandina H2sintetasi inattivata. Nat Struct Biol 1995;2:637-43.
- LollPJ, Picot D, Ekabo O et al. Sintesi e uso di analoghi iodati di farmaci non steroidei antinfiammatori come sonde cristallografiche del sito attivo della cicloossigenasi prostaglandinaH2 sintasi. Biochimica 1996;35:7330-40.
- RaoGH, Johnson GG, Reddy KR et al. Ibuprofene protegge la ciclossigenasi piastrinica dall’inibizione irreversibile dell’aspirina. Arteriosclerosi 1983;3:383-8.




