Hemoglobin och dess mätning
Normal cellfunktion är beroende av en kontinuerlig tillförsel av syre. När syre förbrukas under cellmetabolismen produceras koldioxid.
En av blodets huvudfunktioner är att leverera syre (O2), som finns i inandningsluften, från lungorna till varje cell i kroppen och att leverera koldioxid (CO2) från cellerna till lungorna för att elimineras från kroppen i utandningsluften.
Dessa vitala gastransportfunktioner är beroende av proteinet hemoglobin som finns i erytrocyter (röda blodkroppar). Var och en av de 5 × 1010 erytrocyter som normalt finns i 1 ml blod innehåller cirka 280 miljoner hemoglobinmolekyler.
1. HEMOGLOBINETS STRUKTUR OCH FUNKTION
Hämoglobinmolekylen (Hb) är ungefär sfärisk och består av två par olikartade subenheter (FIGUR 1).
Varje underenhet är en veckad polypeptidkedja (globindelen) med en hembgrupp (som härrör från porfyrin) fastsatt.
I mitten av varje hemgrupp finns en enda järnatom i järnhaltigt tillstånd (Fe2+). Häm är alltså ett metallporfyrin, som för övrigt är ansvarigt för blodets röda färg.
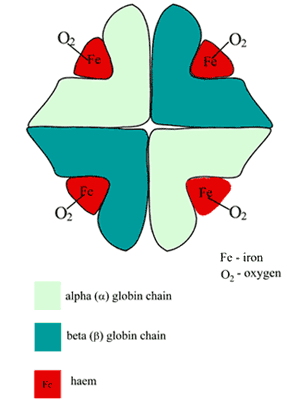
FIGUR 1: Schematisk bild av den syresatta hemoglobinets (HbA) struktur
Hb:s syrebindningsställen är de hemfickor som finns i var och en av de fyra polypeptidkedjorna; en enda syreatom bildar en reversibel bindning med det järnhaltiga järnet vid vart och ett av dessa ställen, så en Hb-molekyl binder fyra syremolekyler; produkten är oxihämoglobin (O2Hb).
Hb:s syretillförselfunktion, dvs. dess förmåga att ”plocka upp” syre i lungorna och ”släppa ut” det till vävnadscellerna, möjliggörs av små konformationsförändringar i den kvartära strukturen som sker i hemoglobinmolekylen och som förändrar hemfickans affinitet för syre. Hb har två kvartära strukturella tillstånd: deoxytillståndet (låg syreaffinitet) och oxytillståndet (hög syreaffinitet).
En rad miljöfaktorer bestämmer Hb:s kvartära tillstånd och därmed dess relativa syreaffinitet. Mikromiljön i lungorna gynnar det kvaternära oxytillståndet, och därför har Hb hög affinitet för syre här.
Däremot inducerar mikromiljön i vävnaderna konformationsförändringen i Hb-strukturen som minskar dess affinitet för syre, vilket gör att syre kan frigöras till vävnadscellerna.
1.1. HEMOGLOBIN OCH ELIMINERING AV KOLDIOXID
En liten mängd (upp till 20 %) koldioxid transporteras från vävnaderna till lungorna löst bunden till den N-terminala aminosyran i de fyra globinpolypeptidenheterna i hemoglobin; produkten av denna kombination är karbaminohemoglobin. Det mesta koldioxid transporteras dock som bikarbonat i blodplasma.
Erytrocyternas omvandling av koldioxid till bikarbonat, som är nödvändig för detta sätt att transportera koldioxid, resulterar i produktion av vätejoner (H+). Dessa vätejoner buffras av syrefritt hemoglobin.
Hemoglobins roll i transporten av syre och koldioxid sammanfattas i FIGUR 2a och 2b.
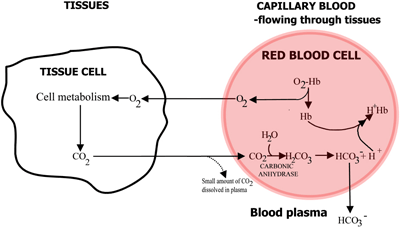
FIGUR 2a: TISSUES O2 diffunderar från blod till vävnader, CO2 diffunderar från vävnader till blod
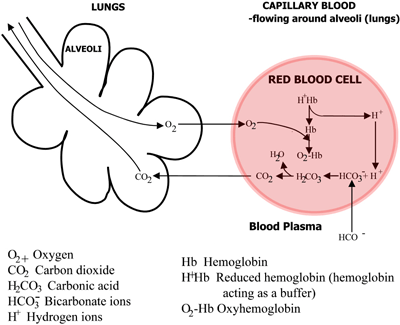
FIGUR 2b: LUNGOR CO2 diffunderar från blodet till lungorna, O2 diffunderar från lungorna till blodet
I kapillärt blod som strömmar genom vävnaderna frigörs syre från hemoglobin och passerar in i vävnadscellerna. Koldioxid diffunderar ut ur vävnadscellerna till erytrocyter, där de röda cellernas enzym kolsyraanhydras möjliggör dess reaktion med vatten för att bilda kolsyra.
Kolsyra dissocieras till bikarbonat (som passerar in i blodplasman) och vätejoner, som förenas med det nu syrefria hemoglobinet. Blodet strömmar till lungorna, och i lungornas kapillärer i alveolerna vänds ovanstående vägar om. Bikarbonat kommer in i erytrocyterna och kombineras här med vätejoner, som frigörs från hemoglobin, för att bilda kolsyra.
Denna dissocieras till koldioxid och vatten. Koldioxiden diffunderar från blodet till lungornas alveoler och elimineras med utandningsluften. Samtidigt diffunderar syre från alveolerna till kapillärblodet och förenas med hemoglobin.
1.2. HEMOGLOBIN SOM INTE KAN BINDA SYRE
Och även om de normalt bara förekommer i spårmängder finns det tre arter av hemoglobin: methemoglobin (MetHb eller Hi), sulfhemoglobin (SHb) och karboxyhemoglobin (COHb) som inte kan binda syre.
De är således funktionellt bristfälliga, och ökade mängder av någon av dessa hemoglobinarter, vanligen resultatet av exponering för specifika läkemedel eller miljögifter, kan allvarligt äventyra syretillförseln.
En utförlig redogörelse för hemoglobinets struktur och funktion finns i referens .
ctHb, den totala hemoglobinkoncentrationen definieras vanligen som summan av syresatt hemoglobin, syrefattigt hemoglobin, karboxyhemoglobin och methemoglobin.
KLINISK NUTTIGHET FÖR MÄTNING AV ctHb
Den främsta anledningen till att mäta ctHb är upptäckt av anemi och bedömning av dess svårighetsgrad.
Anemi kan definieras som en minskning av blodets syrebärande förmåga på grund av en minskning av antalet erytrocyter och/eller en minskning av ctHb, så att anemi konstateras om ctHb ligger under den nedre gränsen för referensintervallet (normalt) (TABELL I). Ju lägre ctHb, desto allvarligare är anemin.
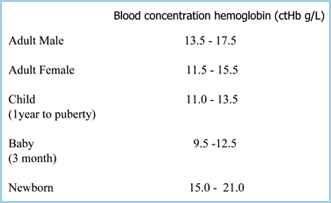
TABELL I: ctHb-referensområden (Ref 2)
Anemi är inte en sjukdomsenhet, utan snarare en konsekvens eller ett tecken på sjukdom. Anledningen till att ctHb är ett så ofta efterfrågat blodprov är att anemi är ett kännetecken för en rad olika patologier, varav många är relativt vanliga (tabell II).
Samma symtom, varav de flesta är ospecifika, är blekhet, trötthet och slöhet, andfåddhet – särskilt vid ansträngning, yrsel och svimning, huvudvärk, förstoppning och ökad pulsfrekvens, hjärtklappning och takykardi.

TABELL II: Några av de kliniska tillstånd som är förknippade med anemi
Frånvaron av dessa symtom utesluter inte anemi; många lindrigt anemiska individer förblir symtomfria, särskilt om anemin har utvecklats långsamt.
2.2. POLYCYTHEMIA
Vid anemi kännetecknas av minskat ctHb, men ett förhöjt ctHb tyder på polycytemi. Polycytemi uppstår som en reaktion på något fysiologiskt eller patologiskt tillstånd där blodet innehåller mindre syre än normalt (hypoxemi).
Kroppens svar på hypoxemi innefattar ökad produktion av erytrocyter för att öka syretillförseln, och som en följd av detta höjs ctHb. Denna så kallade sekundära polycytemi är en del av den fysiologiska anpassningen till hög höjd och kan vara ett kännetecken för kronisk lungsjukdom.
Primär polycytemi är en mycket mindre vanlig malignitet i benmärgen som kallas polycytemia vera, som kännetecknas av okontrollerad produktion av alla blodkroppar, inklusive erytrocyter. Polycytemi, vare sig den är sekundär eller primär, är i allmänhet mycket mindre vanlig än anemi.
3.1. HISTORISKT PERSPEKTIV
Det första kliniska testet för Hb-mätning som utarbetades för mer än hundra år sedan gick ut på att tillsätta droppar destillerat vatten till en uppmätt blodvolym tills färgen överensstämde med färgen på en konstgjord färgad standard.
En senare modifiering innebar att man först mättade blodet med kolgas (kolmonoxid) för att omvandla hemoglobin till det mer stabila karboxyhemoglobinet. Modern hemoglobinometri är från 1950-talet, efter utvecklingen av spektrofotometri och hemiglobincyanidmetoden (cynamethemoglobin).
Anpassning av denna och andra metoder för användning i automatiserade hematologiska analysatorer följde. Under de senaste två decennierna har framstegen varit inriktade på utveckling av metoder som möjliggör testning av hemoglobin på plats i vården (POCT).
Detta avsnitt behandlar först några av de metoder som för närvarande används i laboratoriet och sedan de POCT-metoder som används utanför laboratoriet.
3.2. HEMIGLOBINCYANID – EN SPECTROPHOTOMETRISK METOD
Nästan 40 år efter att den först antogs som referensmetod för mätning av hemoglobin av Internationella kommittén för standardisering inom hematologi (ICSH) är hemiglobincyanidtestet (HiCN) fortfarande ICSH:s rekommenderade metod, mot vilken alla nya ctHb-metoder bedöms och standardiseras.
Det detaljerade övervägandet som följer återspeglar dess fortsatta betydelse både som referens- och rutinmässig laboratoriemetod.
3.2.1. Testprincip
Blodet späds ut i en lösning som innehåller kaliumferricyanid och kaliumcyanid. Kaliumferricyanid oxiderar järnet i heme till ferrikt tillstånd för att bilda methemoglobin, som omvandlas till hemiglobincyanid (HiCN) av kaliumcyanid.
HiCN är en stabil färgad produkt som i lösning har ett absorptionsmaximum vid 540 nm och följer strikt Beer-Lamberts lag. Det utspädda provets absorbans vid 540 nm jämförs med absorbansen vid samma våglängd för en standardlösning av HiCN vars ekvivalenta hemoglobinkoncentration är känd.
De flesta hemoglobinderivat (oxyhemoglobin, methemoglobin och karboxyhemoglobin, men inte sulfhemoglobin) omvandlas till HiCN och mäts därför med denna metod.
3.2.1.1. Reagensutspädningsmedel (modifierad Drabkin-lösning)
| Kaliumferricyanid (K3Fe(CN)6) | 200 mg |
| Kaliumcyanid (KCN) | 50 mg |
| Dihydrogenkaliumfosfat (KH2 PO4) | 140 mg |
| Non-joniskt rengöringsmedel (t.ex.t.ex. Triton X-100) | 1 ml |
| Ovanstående utspätt till 1000 ml i destillerat vatten |
3.2.1.2. Manuell metod
25 µl blod tillsätts till 5,0 mL reagens, blandas och lämnas i 3 minuter. Absorbansen avläses vid 540 nm mot ett blankt reagens. Absorptionen av HiCN-standarden mäts på samma sätt.
3.2.1.3. ICSH HiCN-standard
Den stora fördelen med denna metod är att det finns en HiCN-standardlösning som tillverkas och tilldelas ett koncentrationsvärde enligt mycket exakta kriterier som fastställs och regelbundet granskas av Internationella rådet för standardisering inom hematologi (ICSH) .
Denna internationella standardlösning är den primära kalibreringsmedlet för de kommersiella standardlösningar som används i kliniska laboratorier runt om i världen. Således använder alla som använder HiCN-standardisering i praktiken samma standard, vars värde har validerats noggrant.
3.2.1.4. Interferens
Turbiditet på grund av proteiner, lipider och cellulärt material är ett potentiellt problem vid spektrofotometrisk uppskattning av alla blodkomponenter, inklusive hemoglobin.
Den stora utspädningen (1:251) av provet eliminerar i stort sett problemet, men felaktigt förhöjda ctHb-resultat kan förekomma hos patienter vars plasmaproteinkoncentration är särskilt hög .
Svårt lipemiska prover och prover som innehåller ett mycket stort antal vita blodkroppar (leukocyter) kan också höja ctHb på ett konstlat sätt genom en liknande mekanism .
3.2.1.5. Fördelar med HiCN
- Internationell standard – exakt
- Lätt anpassat till automatiserade hematologiska analysatorer; därmed reproducerbart (låg SD och CV – inom batch CV typiskt
- Väletablerat och grundligt undersökt – ICSH rekommenderat
- Billigt reagens
3.2.1.6. Nackdelar med HiCN
- Manuell metod kräver noggrann pipettering och spektrofotometer
- Reagens (cyanid) farligt
- Ovanstående begränsar dess användning utanför laboratoriet
- Förutsätter interferens från förhöjda lipider, plasmaproteiner och leukocytantal
- Det går inte att särskilja de hemoglobinderivat som inte har någon syretransporterande förmåga (MetHb, COHb, SHb). Kan därför överskatta blodets syrebärande kapacitet om dessa förekommer i onormala mängder (mer än spår).
3.3. ALTERNATIVA (CYANIDFRIA) LABORATORIUMMETODER
Natriumlaurylsulfat (SLS) är ett ytaktivt ämne som både lyserar erytrocyter och snabbt bildar ett komplex med det frigjorda hemoglobinet. Produkten SLS-MetHb är stabil i några timmar och har ett karakteristiskt spektrum med maximal absorbans vid 539 nm .
Komplexet följer Beer-Lamberts lag, så det finns ett exakt linjärt samband mellan Hb-koncentrationen och absorbansen av SLS-MetHb.
Metoden innebär helt enkelt att man blandar 25 µl blod med 5,0 mL av en 2,08-mmol/L lösning av SLS (buffrad till ett pH-värde på 7,2) och avläser absorbansen vid 539 nm. Resultaten av ctHb med SLS-Hb-metoden har visat sig korrelera mycket nära (r = 0,998) med HiCN-referensmetoden .
Metoden har anpassats för automatiserade hematologianalysatorer och är lika tillförlitlig när det gäller både noggrannhet och precision som automatiserade HiCN-metoder . En stor fördel är att reagensen är giftfri. Den är också mindre benägen att störas av lipemi och ökad koncentration av leukocyter .
Den långsiktiga instabiliteten hos SDS-MetHb utesluter dess användning som standard, så metoden måste kalibreras med blod vars ctHb har bestämts med HiCN-referensmetoden.
3.3.2. Azid-methemoglobinmetoden
Denna metod bygger på omvandling av hemoglobin till en stabil färgad produkt azid-methemoglobin som har ett nästan identiskt absorbansspektrum som HiCN .
Reagenset som används i denna metod är mycket likt det som används i HiCN-referensmetoden med utbyte av natriumazid mot den mer giftiga kaliumcyaniden. Liksom i HiCN-metoden omvandlas hemoglobin till methemoglobin av kaliumferricyanid; azid bildar sedan ett komplex med methemoglobin.
ctHb-resultaten med denna metod är jämförbara med de resultat som erhålls med HiCN-referensmetoden; detta är en godtagbar alternativ manuell metod. Natriumazidens explosiva potential förhindrar dock att den används i automatiserade hematologiska analysatorer. Azid-MetHb-reaktionen har anpassats för POCT hemoglobinometrar.
3.4. MÄTNING AV ctHb UTANFÖR LABORATORIET
De POCT-metoder som beaktas här är:
- Portabla hemoglobinometrar
- CO-oximetri – en metod som används i POCT-blodgasanalysatorer
- WHO-färgskala
3.4.1. Bärbara hemoglobinometrar
Den bärbara hemoglobinometern som HemoCue-B möjliggör noggrann bestämning av hemoglobin vid sängkanten. De är i huvudsak fotometrar som gör det möjligt att mäta färgintensiteten hos lösningar.
Den engångsmikrokuvett i vilken dessa mätningar görs fungerar också som reaktionskärl. De reagenser som är nödvändiga för både frisättning av Hb från erytrocyter och omvandling av Hb till en stabil färgad produkt finns i torkad form på kuvettens väggar.
Det enda som krävs är att ett litet prov (vanligtvis 10 µl) av kapillärt, venöst eller arteriellt blod förs in i mikrokuvetten och att mikrokuvetten sätts in i instrumentet.
Instrumentet är förkalibrerat i fabriken med HiCN-standard, och testlösningens absorbans omvandlas automatiskt till ctHb. Resultatet visas på mindre än en minut.
3.4.1.1. Fördelar med moderna hemoglobinometrar är bland annat
- Portabilitet
- Batteridrift eller nätdrift, kan användas var som helst
- Liten provvolym (10 µl) erhålls genom fingerstick
- Snabbt (resultat på 60 sekunder)
- Användningsvänlighet – ingen pipettering
- Minimalt utbildningsbehov för personal som inte är laboratoriepersonal
- Standardiserat mot HiCN – resultaten är jämförbara med dem som erhålls i laboratoriet
- Korrigering för turbiditet. I detta avseende är bärbara hemoglobinometrar överlägsna de flesta ctHb-metoder .
Denna teknik har utvärderats utförligt i en rad olika miljöer och de flesta studier har bekräftat acceptabel noggrannhet och precision jämfört med laboratoriemetoder.
3.4.1.2. Nackdelar
Vissa studier har dock gett upphov till farhågor om att resultaten kan vara mindre tillfredsställande om de används av personal som inte är laboratoriepersonal. Trots att dessa instrument är enkla att använda är de inte immuna mot användarfel, och det är viktigt med effektiv utbildning.
Det finns belägg för att resultat från kapillärprover (fingerstickprov) är mindre exakta än resultat från välblandade kapillär- eller venösa prover som samlats in i EDTA-flaskor.
3.4.2. CO-oximetri
En CO-oximeter är en specialiserad spektrofotometer, vars namn återspeglar det ursprungliga användningsområdet, som var att mäta COHb och MetHb.
Många moderna blodgasanalysatorer har en inbyggd CO-oximeter, vilket gör det möjligt att samtidigt uppskatta ctHb under blodgasanalysen.
Mätningen av ctHb med CO-oximetri bygger på det faktum att hemoglobin och alla dess derivat är färgade proteiner som absorberar ljus vid specifika våglängder och därmed har ett karakteristiskt absorbansspektrum (FIGUR 3).
Beer-Lamberts lag föreskriver att absorbansen av en enskild förening är proportionell mot koncentrationen av denna förening. Om spektralegenskaperna för varje absorberande ämne i en lösning är kända kan absorbansmätningar av lösningen vid flera våglängder användas för att beräkna koncentrationen av varje absorberande ämne.
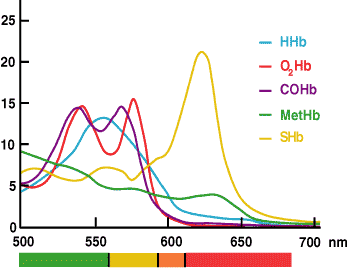
FIGUR 3.
I CO-oximetern används absorbansmätningar av ett hemolyserat blodprov vid flera våglängder inom det område som hemoglobinarter absorberar ljus (520-620 nm) av den installerade programvaran för att beräkna koncentrationen av vart och ett av hemoglobinderivaten (HHb, O2Hb, MetHb och COHb). ctHb är den beräknade summan av dessa derivat.
Det enda som krävs av operatören är injektion av ett välblandat arteriellt blodprov i blodgasanalysatorn/CO-oximetern.
Provet, eller en del av det, pumpas automatiskt till CO-oximeterns mätkuvett, där – genom antingen kemisk eller fysikalisk verkan – erytrocyter lyseras för att frigöra hemoglobin, som spektroskopiskt skannas enligt ovan.
Resultaten visas tillsammans med blodgasresultaten inom en minut eller två.
Flera studier har bekräftat att ctHb-resultat som erhålls med CO-oximetri inte skiljer sig kliniskt signifikant från de resultat som erhålls med referenslaboratoriemetoder. CO-oximetri är ett godtagbart sätt att snabbt uppskatta ctHb inom intensivvården.
3.4.2.1. De särskilda fördelarna med ctHb genom CO-oximetri omfattar
- Snabb analys
- Enkla analyser
- Liten provvolym
- Ingen kapital- eller förbrukningskostnad utöver den som krävs för blodgasanalys
- Övrig parameter (MetHb, COHb, O2Hb) mäts
- Inte påverkas av höga antal vita celler
3.4.3. WHO:s färgskala för hemoglobin (HCS)
Detta lågteknologiska test, som utvecklats för Världshälsoorganisationen (WHO), har begränsad tillämpning i utvecklade länder men har stor betydelse för de ekonomiskt eftersatta länderna i utvecklingsländerna, där anemi är vanligast.
I områden där det inte finns några laboratorieanläggningar och otillräckliga resurser för att finansiera mer sofistikerade POCT hemoglobinometrar är det praktiskt taget det enda sättet att bestämma ctHb.
HCS-testet bygger på den enkla principen att blodets färg är en funktion av ctHb. En droppe blod absorberas på papper och färgen jämförs med ett diagram med sex röda nyanser, där varje nyans representerar en motsvarande ctHb: den ljusaste 40 g/L och den mörkaste 140 g/L. Även om det i princip är mycket enkelt har mycket forskning och teknik använts vid utvecklingen för att säkerställa största möjliga noggrannhet och precision.
Till exempel har omfattande försök med olika papper legat till grund för det slutliga valet av papper för matrisen för testremsan, och spektrofotometrisk analys av blod och färgämnesblandningar har använts för att uppnå en så nära överensstämmelse som möjligt mellan kartans färg och blodets färg vid varje referens ctHb.
3.4.3.1. Fördelar med HCS-testet
- Är lätt att använda – kräver endast 30 minuters utbildning
- Kräver ingen utrustning eller kraft
- Är snabb – resultat inom 1 minut
- Kräver endast ett prov från ett fingerstick (kapillärprov)
- Är mycket billigt (cirka 0,12 USD per test)
3.4.3.2. Nackdelar med HCS-testet
Pålitliga resultat är beroende av att testinstruktionerna följs strikt .
De vanligaste felen är:
- Otillräckligt eller för mycket blod på testremsan
- Läsning av resultatet för sent (mer än 2 minuter) eller för tidigt (mindre än 30 sekunder)
- Läsning av resultatet under dåliga ljusförhållanden
HSC-testet har helt klart inneboende begränsningar . I bästa fall kan det fastställa att ctHb i ett patientprov ligger inom ett av sex koncentrationsområden: 30-50 g/L, 50-70 g/L, 70-90 g/L, 90-110 g/L, 110-130 g/L eller 130-150 g/L. Fortfarande är detta teoretiskt sett tillräckligt för att identifiera alla utom de mest lindrigt anemiska patienterna och ge en indikation på allvarlighetsgraden.
En tidig studie visade testets förmåga att identifiera anemi (definierat som ctHb
SUMMARY
ctHb är en av två parametrar som rutinmässigt används för att bedöma blodets syrebärande förmåga och därmed fastställa en diagnos av anemi och polycytemi.
Det alternativa testet, som kallas hematokrit (Hct) eller Packed Cell Volume (PCV), var föremål för en tidigare kompletterande artikel, där förhållandet mellan ctHb och Hct diskuterades . Fokus i denna artikel har varit mätning av ctHb.
En mängd metoder har utarbetats, varav de flesta bygger på att mäta färgen på hemoglobin eller ett derivat av hemoglobin. För denna korta genomgång har det oundvikligen varit nödvändigt att vara selektiv. De metoder som valts ut för diskussion är bland de vanligaste som används idag.
I samband med urvalet har man försökt förmedla det utbud av tekniker som för närvarande används och hur dessa tillämpas för att tillgodose den kliniska efterfrågan på ctHb i miljöer som sträcker sig från fattiga områden i utvecklingsländerna, där den medicinska vården knappt har fotfäste, till den moderna intensivvårdsavdelningens högteknologiska värld.




