Asociación Nacional de Vulvodinia
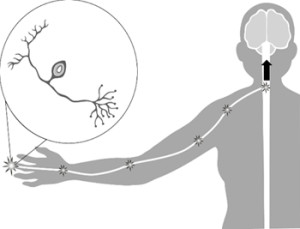 El dolor es un proceso fisiológico complejo. Un mensaje de dolor es transmitido al cerebro por células nerviosas especializadas conocidas como nociceptores, o receptores del dolor (representados en el círculo de la derecha). Cuando los receptores del dolor son estimulados por la temperatura, la presión o las sustancias químicas, liberan neurotransmisores dentro de las células. Los neurotransmisores son «mensajeros» químicos del sistema nervioso que facilitan la comunicación entre las células nerviosas.
El dolor es un proceso fisiológico complejo. Un mensaje de dolor es transmitido al cerebro por células nerviosas especializadas conocidas como nociceptores, o receptores del dolor (representados en el círculo de la derecha). Cuando los receptores del dolor son estimulados por la temperatura, la presión o las sustancias químicas, liberan neurotransmisores dentro de las células. Los neurotransmisores son «mensajeros» químicos del sistema nervioso que facilitan la comunicación entre las células nerviosas.
Como se ve en el diagrama, estos mensajeros transmiten una señal de dolor desde el receptor del dolor a la médula espinal, y luego al tálamo, una región del cerebro. A continuación, el tálamo transmite la señal de dolor a otras zonas del cerebro para su procesamiento.
Una vez que el cerebro ha recibido e interpretado el mensaje de dolor, coordina una respuesta adecuada. El cerebro puede enviar una señal a la médula espinal y a los nervios para aumentar o disminuir la intensidad del dolor. Por ejemplo, el cerebro puede indicar la liberación de analgésicos naturales conocidos como endorfinas. Por otra parte, el cerebro puede dirigir la liberación de neurotransmisores que aumentan el dolor o de hormonas que estimulan el sistema inmunitario para responder a una lesión. Investigaciones recientes han demostrado que las personas poseen diferentes cantidades de estos neurotransmisores, lo que posiblemente explique por qué algunas personas experimentan el dolor con más intensidad que otras. Además, estudios recientes han descubierto que la composición genética puede influir en la sensibilidad de un individuo al dolor.
Tipos de dolor
En general, el dolor se divide en dos categorías: agudo y crónico. En un episodio de dolor agudo, los receptores del dolor transmiten información sobre una lesión a la médula espinal y al cerebro, lo que le lleva a proteger la zona lesionada. Ejemplos de dolor agudo son quemarse con la estufa o tropezar con el dedo del pie. Este tipo de dolor se resuelve una vez que la lesión se cura. Sin embargo, a veces el cuerpo se cura, pero el cerebro sigue percibiendo el dolor. La genética, los mecanismos fisiológicos e incluso los factores psicológicos pueden intervenir en la transformación del dolor agudo en crónico. Tratar de determinar exactamente cómo el dolor agudo se convierte en crónico es uno de los principales retos para los investigadores que estudian el dolor.
La mayoría de los médicos definen el dolor crónico como un dolor que persiste durante al menos tres o seis meses, pero algunos sanitarios lo describen como un dolor que perdura más allá del tiempo normal de curación del cuerpo. En algunos casos, el dolor crónico se debe a una afección médica en curso, como la artritis o el cáncer, pero en muchos casos no tiene una causa identificable.
También existe una distinción entre el dolor somático, visceral y neuropático. El dolor somático se origina en la piel o en el tejido musculoesquelético y puede describirse como agudo, punzante, palpitante o roedor, mientras que el dolor visceral se origina en un órgano interno, por ejemplo, el estómago, y suele describirse como profundo y doloroso. El dolor neuropático es el resultado de una lesión en un nervio o nervios periféricos, la médula espinal o el cerebro, y suele describirse como una sensación de quemazón o punzante.
El dolor crónico puede durar meses o años, ser constante o intermitente, y variar en gravedad con el tiempo. Dado que asociamos el dolor con una lesión, los que sufren dolor crónico tienden a sentirse perplejos y angustiados por su condición.




