Los escáneres cerebrales revelan por qué es tan difícil recuperarse del TOC – y sugieren formas de avanzar
A menudo nos referimos a las personas que son extremadamente pulcras u organizadas como «un poco TOC». Pero la realidad de vivir con un trastorno obsesivo compulsivo es un asunto muy diferente y serio.
Las personas que padecen este trastorno cerebral luchan enormemente con pensamientos recurrentes e intrusivos (obsesiones) y con impulsos no deseados de repetir una y otra vez conductas de búsqueda de seguridad (compulsiones). Ejemplos comunes son los temores exagerados a la contaminación o a causar lesiones, lo que lleva a lavarse o revisarse excesivamente. Es fácil ver por qué esto causa una angustia extrema e interfiere con la vida diaria.
En algunos casos, las personas con TOC son atormentadas con pensamientos tabúes agonizantes, por ejemplo, el miedo a abusar sexualmente de un niño aunque no tengan ningún deseo de hacerlo. Esto va unido a la compulsión de buscar seguridad, por ejemplo, evitando a los niños o consultando los periódicos por si han sido acusados. Estas personas a menudo se avergüenzan de revelar sus síntomas, preocupadas por ser castigadas o juzgadas como «locas». Al escuchar a estos pacientes queda claro que su tormento es real, y que se pasan día tras día soportando miedos irracionales y repitiendo comportamientos aparentemente sin propósito.
Un tratamiento estándar para el TOC consiste en la exposición y prevención de la respuesta (ERP). Esto implica que el paciente se enfrente a sus peores miedos mientras aprende a no realizar sus compulsiones. Por ejemplo, puede incluir tocar el asiento del inodoro y no poder lavarse las manos. Este tratamiento suele combinarse con dosis comparativamente altas de fármacos inhibidores selectivos de la recaptación de serotonina (ISRS), normalmente tres veces más altas que las necesarias para tratar la depresión. Todo ello puede ayudar a muchos pacientes con TOC, pero no a todos. Entonces, ¿por qué el TOC es un trastorno tan debilitante y por qué puede ser tan difícil de tratar? Nuestra nueva investigación ofrece una pista, y algo de esperanza para los que lo padecen.
Naomi Fineberg, que dirige una clínica especializada en pacientes con TOC, atiende a muchos para los que la vida diaria es difícil y que siguen luchando con su trastorno a pesar del tratamiento. Según ella, alrededor del 40% de los pacientes no responden a los tratamientos personalizados. Es más, muchos quedan con síntomas problemáticos residuales, como pensamientos obsesivos continuos o recaídas.
Estos pacientes pueden seguir cayendo en la depresión y el comportamiento suicida después del tratamiento, viéndose tan abrumados por sus comportamientos obsesivos compulsivos que acaban descuidando su familia, su trabajo, sus amigos y su salud. El TOC, en su forma más grave, altera incluso las actividades más básicas de autocuidado, como comer o beber, lo que a veces provoca la necesidad de una hospitalización a largo plazo o de atención residencial.
El TOC en el cerebro
El nuevo estudio de nuestro equipo de la Universidad de Cambridge, publicado en Proceedings of the National Academy of Sciences, empieza a demostrar por qué ocurre esto. Comparamos a 43 pacientes con TOC con 35 participantes sanos de control en un experimento diseñado para investigar por qué los pacientes con TOC luchan por aprender que no realizar sus conductas de seguridad es de hecho «seguro». Lo hicimos examinando su capacidad para ajustar de forma flexible sus reacciones a los cambios en la amenaza mientras estaban dentro de un escáner fMRI, que mide la actividad cerebral mediante el seguimiento de los cambios en el flujo sanguíneo, en el Wolfson Brain Imaging Centre.
Mostramos a los participantes dos caras enfadadas, de las cuales una se emparejaba a veces con una leve descarga eléctrica en la muñeca, haciéndola amenazante. Las grabaciones de pequeños cambios en el sudor indicaban cuándo los participantes esperaban una descarga. Para probar la actualización flexible de la amenaza, también invertimos los estímulos de modo que la cara «segura» se convirtiera en la amenazante y viceversa. El experimento pone a prueba la capacidad del individuo para aprender cuándo un estímulo es seguro y, por tanto, para no esperar una descarga. Al invertir los estímulos, introdujimos la ambigüedad, ya que ambas caras se habían asociado para entonces con la posibilidad de una descarga.
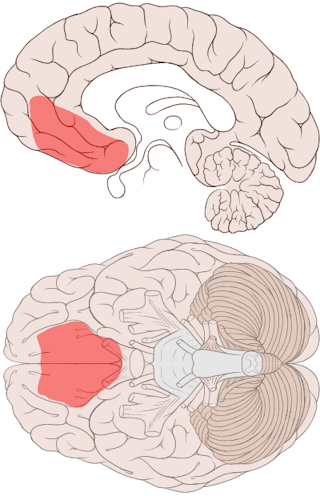
Los pacientes con TOC podían aprender inicialmente qué cara predecía una amenaza. Pero una vez que esto se había invertido, eran incapaces de diferenciar entre el estímulo amenazante nuevo y el antiguo: trataban ambos como amenazantes. Creemos que esto se debe a que nunca aprendieron realmente que una de las caras era realmente segura, algo que se reflejó en su actividad cerebral. A diferencia de los participantes sanos, en los pacientes con TOC no había ninguna señal del córtex prefrontal ventromedial, una zona del cerebro que normalmente señala la seguridad.
Los resultados sugieren que es probable que los pacientes con TOC tengan dificultades para aprender cuándo las situaciones son seguras en la vida cotidiana, y que esto tiene que ver con diferencias en el cerebro. Esto tiene una gran relevancia para el tratamiento psicológico actual del TOC, en el que se espera que los pacientes aprendan que no realizar conductas de seguridad excesivas y compulsivas es de hecho «seguro» y, por tanto, innecesario. Es posible que las terapias de exposición actuales sólo enseñen a los pacientes a lidiar con sus compulsiones en lugar de aprender realmente que las situaciones que tanto temen no son realmente peligrosas. Esto significa que los pensamientos obsesivos pueden persistir, y que es posible que el comportamiento compulsivo regrese en futuras situaciones estresantes.
La investigación sigue a otro estudio reciente publicado en Biological Psychiatry, que descubrió una falta de comunicación entre áreas cerebrales específicas en pacientes con TOC. En concreto, descubrió una conectividad alterada entre las vías neuronales que conectan la parte frontal del cerebro con los ganglios basales, que son fundamentales para el pensamiento flexible y los comportamientos dirigidos a objetivos que sabemos que están deteriorados en los pacientes con TOC y que probablemente contribuyen a la dificultad de superar el impulso de realizar compulsiones innecesarias.
Una vía para mejorar el tratamiento futuro del TOC sería explorar un mejor aprendizaje en los pacientes de que no realizar comportamientos compulsivos de seguridad es realmente seguro. Esto podría conseguirse potenciando las recompensas en la terapia por no realizar conductas de seguridad o, posiblemente, con la ayuda de ciertos fármacos que puedan potenciar la experiencia positiva de no tener que realizar las compulsiones.




