Computerized Provider Order Entry
Background
Lääketieteen digitaalista muutosta kuvaa kenties parhaiten CPOE (Computerized Provider Order Entry), jolla tarkoitetaan järjestelmää, jossa lääkärit tekevät tilaukset suoraan sähköisesti ja tilaukset välitetään suoraan vastaanottajalle. Vielä 10 vuotta sitten useimmat lääkärin tilaukset tehtiin käsin. Vuoden 2009 liittovaltion HITECH-lain ja siihen liittyvän Meaningful Use -ohjelman myötä CPOE:n käyttö lisääntyi nopeasti sekä sairaala- että avohoitoympäristössä. Valtaosa sairaaloista ja useimmat avohoitokäytännöt käyttävät nyt jonkinlaista CPOE:tä. CPOE-järjestelmät kehitettiin alun perin parantamaan lääkemääräysten turvallisuutta, mutta nykyaikaiset järjestelmät mahdollistavat nykyään myös kokeiden, toimenpiteiden ja konsultaatioiden sähköisen tilaamisen. CPOE:n laajamittainen käyttöönotto on hyödyttänyt lääkäreitä ja potilaita, mutta se myös havainnollistaa elävästi terveydenhuollon perustavanlaatuisen prosessin digitalisointiin liittyviä riskejä ja tahattomia seurauksia.
Lääkkeen määräämis- ja antoprosessi käsittää useita vaiheita, joista kuhunkin liittyy haavoittuvuuksia, joihin CPOE:lla puututaan suuremmassa tai pienemmässä määrin:
- Päätöksentekoprosessi: Lääkärin on valittava sopiva lääkitys sekä annos ja antotiheys, jolla se on tarkoitus antaa.
- Kirjoittaminen: jos resepti on käsinkirjoitettu, vastaanottajan (yleensä apteekkiteknikon tai farmaseutin) on luettava se ja ymmärrettävä se.
- Toimittaminen: farmaseutin on tarkistettava, ettei lääkkeiden välillä ole yhteisvaikutuksia ja allergioita, ja sen jälkeen luovutettava asianmukainen määrä lääkettä oikeassa muodossa.
- Hallinnointi: oikean henkilön on saatava lääkkeet oikeaan osoitteeseen ja annettava ne oikealle potilaalle oikeaan aikaan oikeassa annoksessa. Sairaalahoidossa hoitajat ovat yleensä vastuussa tästä vaiheesta, mutta avohoidossa tämä vaihe on potilaan tai hoitajan vastuulla.
Klassisessa tutkimuksessa sairaalahoidossa tapahtuneista lääkitysvirheistä todettiin, että noin 90 % tapahtui joko tilaus- tai siirtovaiheessa. Näihin virheisiin oli monenlaisia syitä, kuten huono käsiala, epäselvät lyhenteet tai yksinkertaisesti tilaavan lääkärin tiedon puute. CPOE-järjestelmä voi ehkäistä virheitä tilaus- ja puhtaaksikirjoitusvaiheessa varmistamalla (vähintään) vakiomuotoiset, luettavat ja täydelliset määräykset.
CPOE-järjestelmät on yleensä yhdistetty jonkinlaiseen kliinisen päätöksenteon tukijärjestelmään (CDSS, Clinical Decision Support System), joka voi auttaa ehkäisemään virheitä lääkkeiden tilaus- ja jakeluvaiheessa ja parantaa myös muuntyyppisten tilausten turvallisuutta. Tyypillinen CDSS-järjestelmä ehdottaa oletusarvoja lääkeannoksille, antoreiteille ja antotiheydelle, ja se voi tarjota kehittyneempiä lääketurvallisuusominaisuuksia, kuten lääkeallergioiden tai lääkkeen ja lääkkeen tai jopa lääkkeen ja laboratorion välisten vuorovaikutusten tarkistamisen (esim. varoittaa lääkäriä ennen kuin hän tilaa nefrotoksisen lääkkeen potilaalle, jolla on kohonnut kreatiniini). Kehittyneimmät CDSS-järjestelmät estävät paitsi tekovirheet (esim. lääkkeen tilaaminen liian suurina annoksina tai lääkkeen, jolle potilaalla on tiedossa oleva allergia) myös laiminlyönnit (esim. syvän laskimotromboosin ehkäisyn määräämättä jättäminen potilaalle, jolle on tehty tekonivelleikkaus). CDSS-järjestelmiä käytetään yhä useammin myös liialliseen käyttöön – esimerkiksi radiologisten tutkimusten CPOE-järjestelmiä koskevassa järjestelmällisessä katsauksessa todettiin, että CDSS-järjestelmillä voidaan parantaa kuvantamisdiagnostiikan ohjeiden noudattamista ja vähentää testien kokonaiskäyttöä.
Todisteet vaikuttavuudesta
CPOE-järjestelmillä on lukuisia etuja perinteisiin paperipohjaisiin tilausten kirjoitusjärjestelmiin verrattuna. Esimerkkejä näistä eduista ovat: käsinkirjoitukseen, samankaltaisiin lääkkeiden nimiin, lääkkeiden yhteisvaikutuksiin ja määrittelyvirheisiin liittyvien ongelmien välttäminen; integrointi sähköisiin potilastietoihin, kliinisen päätöksenteon tukijärjestelmiin ja lääkkeiden haittatapahtumien raportointijärjestelmiin; nopeampi siirto laboratorioon, apteekkiin tai radiologian osastolle; mahdollisuus suositella vaihtoehtoisia testejä tai hoitoja, jotka voivat olla turvallisempia tai edullisempia; ja mahdolliset taloudelliset säästöt. CPOE:n ehdotetut hyödyt, joita varhaiset todisteet tukivat, olivat keskeinen osa perusteluja liittovaltion rahoitukselle, jolla tuettiin CPOE:n laajamittaista käyttöönottoa.
Nämä ehdotetut hyödyt ovat jossain määrin osoittautuneet todeksi, lähinnä lääkitysturvallisuuden parantamisen osalta. CPOE näyttää erityisesti ehkäisevän tehokkaasti lääkkeiden määräämisessä tapahtuvia virheitä. Vuonna 2013 tehdyssä meta-analyysissä todettiin, että lääkkeenmääräämisvirheen todennäköisyys väheni 48 prosenttia, kun CPOE-järjestelmää käytettiin verrattuna paperipohjaisiin määräyksiin, mikä tarkoittaa, että Yhdysvaltojen sairaaloissa estetään vuosittain yli 17 miljoonaa lääkitysvirhettä. Tutkimuksissa, jotka koskevat sähköisiä lääkemääräysjärjestelmiä – pääasiassa avohoitokäytännöissä käytettäviä CPOE-järjestelmiä, jotka mahdollistavat lääkemääräysten suoran lähettämisen apteekkiin – on myös todettu, että ne ovat yhtä tehokkaita lääkemääräysvirheiden ehkäisemisessä avohoitokäytännöissä.
CPOE:n vaikutus kliinisten lääkkeiden haittatapahtumien määrään ei ole yhtä selvä. Muissa katsauksissa on todettu, että CPOE ei ehkäise luotettavasti potilasvahinkoja, ja joissakin sairaaloissa, joissa on täysin tietokonepohjainen lääkemääräysten syöttöjärjestelmä, lääkkeiden haittatapahtumien määrä on edelleen korkea. Yksi tulkinta näistä tuloksista on se, että kliinisen päätöksenteon tuki on keskeinen toimenpide virheiden vähentämisessä ja että ilman CDSS:ää CPOE saattaa ehkäistä lähinnä kliinisesti merkityksettömiä virheitä. Käytettävyystestit ovat kuitenkin osoittaneet, että CPOE-järjestelmät, joissa on kliinisen päätöksenteon tuki, mahdollistavat edelleen vaarallisten tilausten syöttämisen ja käsittelyn ja että lääkärit voivat ohittaa turvavaiheet pienin vaikeuksin. Toinen tulkinta on, että merkittävä osa lääkitysvirheistä tapahtuu lääkkeiden jakelu- ja antovaiheessa, eikä CPOE-järjestelmä ehkä estä näitä virheitä. Lupaavia virheiden vähentämisstrategioita annostelu- ja antovaiheessa ovat muun muassa yksikön farmaseuttien osallistuminen ja viivakoodilla varustettujen lääkkeiden antojärjestelmien käyttö. Vaikka CPOE parantaakin potilasturvallisuutta joiltakin osin, yhä useammin tunnustetaan, että se voi myös johtaa uusiin turvallisuusongelmiin – etenkin jos järjestelmä on suunniteltu huonosti.
Uudet turvallisuusongelmat: CPOE:n käyttöönottokysymykset ja työnkulun vaikutus
CPOE:n käyttöönotto on osoittautunut monimutkaiseksi prosessiksi, ja ensimmäiset käyttäjät ovat kokeneet paljon julkisuutta saaneita epäonnistumisia tai turvallisuusriskejä, jotka ovat joissakin tapauksissa johtaneet järjestelmästä luopumiseen. Monet tutkimukset ovat kuvailleet CPOE:n käyttöönotosta johtuvia tahattomia seurauksia ja häiriöitä kliinikon työnkulussa. Näissä tutkimuksissa on tietoja laitoksista, joilla on useiden vuosien kokemus CPOE:stä, ja ne tarjoavat tärkeitä oppeja organisaatioille, jotka ottavat käyttöön CPOE:n lisäksi myös erilaisia teknologioita osana lääketieteen lisääntyvää digitaalista muutosta.
CPOE:n tahattomat seuraukset
CPOE:n käyttöönotosta on luonnehdittu erilaisia tahattomia seurauksia (taulukko). Eräässä kaupallisen CPOE-järjestelmän käyttöönoton jälkeen tehdyssä tutkimuksessa todettiin, että järjestelmä vaati lääkäreitä suorittamaan monia uusia tehtäviä, mikä lisäsi kognitiivista kuormitusta ja vähensi tehokkuutta ja lisäsi näin ollen virhemahdollisuuksia. Kyseisessä tutkimuksessa lääkemääräysvirheet vähenivät, mutta itse CPOE-järjestelmään liittyvät ongelmat aiheuttivat lähes puolet lääkemääräysvirheistä käyttöönoton jälkeen. Muut tutkimukset ovat osoittaneet, että käyttäjät käyttävät usein kiertoteitä ohittaakseen turvaominaisuudet. Monissa tapauksissa nämä kiertotiet ovat kohtuullisia mukautuksia, jotka johtuvat CPOE-järjestelmien suunnitteluun ja käytettävyyteen liittyvistä ongelmista. Kuten Food and Drug Administrationin vuonna 2015 julkaisemassa valkoisessa kirjassa (tiivistelmä täällä) todetaan, nykyisissä CPOE-järjestelmissä on perustavanlaatuisia ongelmia, kuten sekavat näytöt, epätyypillisen terminologian käyttö sekä hälytyksiä ja varoituksia koskevien standardien puute. Kirjoittajat vaativat inhimillisten tekijöiden suunnittelun periaatteiden integroimista, mukaan lukien reaalimaailman käytettävyys- ja haavoittuvuustestit, jotta CPOE:n turvallisuuspotentiaali voitaisiin hyödyntää.
Lääkäreille lisää tai uutta työtä
Epäedullisia työnkulkuongelmia
Ei koskaan-loppuvat järjestelmävaatimukset
paperimuotoisten tilausten pysyvyyteen liittyvät ongelmat
Epäsuotuisat muutokset kommunikaatiomalleissa ja -käytännöissä
Negatiiviset tunteet uutta teknologiaa kohtaan
Uudenlaisten virheiden synnyttäminen
Ei-toivottujen muutosten syntyminen laitoksen valtarakenteessa, organisaatiokulttuuri tai ammatilliset roolit
Yliriippuvuus teknologiasta
(Reprinted with permission from Elsevier. In: Campbell EM, Sittig DF, Ash JS, Guappone KP, Dykstra RH. Tietokoneistettuun palveluntarjoajan tilausten kirjaamiseen liittyvien tahattomien seurausten tyypit. J Am Med Inform Assoc. 2006;13:547-556.)
Kliinisen päätöksenteon tuen integrointi CPOE-järjestelmiin vaatii myös huolellista suunnittelua. Päätöksentukihälytykset voivat ehkäistä haitallisia lääkkeiden yhteisvaikutuksia ja edistää näyttöön perustuvien testien ja hoitojen käyttöä. Liialliset ja epäspesifit varoitukset voivat kuitenkin johtaa varoitusväsymykseen, jolloin käyttäjät jättävät kriittisetkin varoitukset huomiotta. Varoitusväsymys on nykyään tunnustettu turvallisuusuhka, ja sitä käsitellään yksityiskohtaisesti asiaan liittyvässä potilasturvallisuuden perusoppaassa. Varoitusväsymys selittää todennäköisesti sen, miksi CDSS-järjestelmät näyttävät parantavan suositellun hoidon noudattamista vain vähän ja miksi niillä ei ehkä pystytä ehkäisemään virheitä. Viimeaikaisessa tutkimuksessa on keskitytty hälytysten räätälöintiin turvallisuuden maksimoimiseksi ja samalla hälytysväsymyksen välttämiseksi, mutta tietotekniikan alalla ei ole vielä kehitetty vakiomuotoisia lähestymistapoja tämän tasapainon saavuttamiseksi.
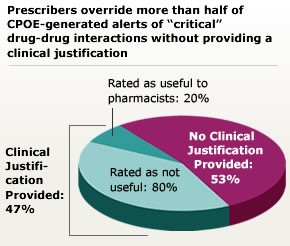
Lähde: Reasons provided by prescribers when overriding drug-drug interaction alerts. Am J Manag Care. 2007;13:573-578.
Kun laitokset saavat enemmän kokemusta CPOE:n käyttöönotosta, parempi tietoisuus näistä asioista voi auttaa välttämään uuteen teknologiaan liittyviä ongelmia. Käyttöönottoprosessin huolellinen suunnittelu työnkulun häiriöiden minimoimiseksi ja järjestelmän helppokäyttöisyyden maksimoimiseksi on osoittautunut CPOE:hen liittyvien haittatapahtumien välttämiseksi. CPOE:n tehokas käyttöönotto edellyttää huomattavaa panostusta aikaan ja resursseihin sekä sitoutumista sekä CPOE-toimittajilta että organisaation johdolta sen varmistamiseksi, että teknologia integroidaan turvallisesti olemassa oleviin työnkulkuihin.
Nykytilanne
CPOE:tä suositellaan kansallisessa laatufoorumissa yhdeksi 30:stä ”turvallisesta käytännöstä parempaan terveydenhuoltoon”, ja Leapfrog Group suosittelee CPOE:a yhdeksi kolmesta ensimmäisestä suositeltavasta harppauksesta potilasturvallisuuden parantamiseksi. CPOE:n käyttöönotto sekä sairaaloissa että klinikoilla lisääntyi nopeasti sen jälkeen, kun HITECH Act -laki hyväksyttiin vuonna 2009. Tuoreiden tietojen mukaan 84 prosenttia liittovaltion akuuttisairaaloista oli ottanut käyttöön CPOE-järjestelmän vuoden 2015 loppuun mennessä, mutta vain 40 prosenttia oli ottanut käyttöön järjestelmän, joka sisälsi integroidun CDSS-järjestelmän. Käyttöönotto avohoitoympäristössä lisääntyy myös nopeasti, ja vuoden 2015 loppuun mennessä yli puolet toimistokäytännöistä oli ottanut käyttöön sähköisen lääkemääräyksen (CPOE:n tärkein muoto avohoitoympäristössä).




