Take a look at the Recent articles
Abstract
Introduction: Kikuchi-Fujimoton tauti eli histiosyyttinen nekrotisoiva lymfadeniitti on harvinainen sairaus, jolla on hyvänlaatuinen kulku, mutta joka jäljittelee pahanlaatuisuutta esittelyn yhteydessä. Diagnoosin huolellinen tutkiminen ja histologinen varmistus on siksi ratkaisevan tärkeää.
Tapauksen esittely: 53-vuotiaalle naiselle, joka esitettiin kuumeen, yleistyneen lymfadenopatian ja konstitutionaalisten oireiden vuoksi, tehtiin imusolmukebiopsia sen jälkeen, kun hän oli huolestunut pahanlaatuisesta lymfoomasta.
Hoito ja lopputulos: Potilaalla diagnosoitiin Kikuchi-Fujimoton tauti sen jälkeen, kun histopatologisesti oli varmistettu nekroosi, jossa oli runsaasti histiosyyttejä ja neutrofiilit puuttuivat.
Keskustelu:
Esittely
Kikuchi-Fujimoton tauti (KFD) eli Kikuchin histiosyyttinen nekrotisoiva lymfadeniitti eli Kikuchin histiosyyttinen nekrotisoiva lymfadeniitti on hyvänlaatuinen, itsestään rajoittuva sairaus, jolle tyypillisesti on ominaista kuume ja fokaalinen lymfadenopatia. KFD:llä on maailmanlaajuinen levinneisyys, ja se vaikuttaa molempiin sukupuoliin, mutta sen esiintyvyys on suurempi nuorilla naisilla ja aasialaisilla . Todellista esiintyvyyttä ei tiedetä. KFD:n etiologiasta kiistellään edelleen kirjallisuudessa, mutta tartunnanaiheuttajia on epäilty, ja uudemmat tutkimukset viittaavat viruksen aiheuttamaan etiologiaan, joka perustuu siihen liittyvään histologiaan ja kliiniseen patologiaan . Vaikka kirjallisuudessa on keskusteltu yhteydestä systeemiseen lupus erythematosukseen (SLE), lopullista yhteyttä ei ole osoitettu. Mielenkiintoista on, että SLE on edelleen suljettava pois ennen diagnoosin vahvistamista. KFD voi aiheuttaa oireita, jotka tyypillisesti kestävät yhdestä neljään kuukautta, mutta uusiutumista
on raportoitu 3-4 prosentilla sairastuneista henkilöistä . Esittelemme KFD-tapauksen naisella, jolla oli kuumetta, yleistynyttä lymfadenopatiaa ja systeemisiä oireita, jotka diagnosoitiin imusolmukebiopsiassa, joka tilattiin alun perin pahanlaatuista lymfoomaa koskevan epäilyn perusteella.
Tapauksen esittely
53-vuotias afrikkalaisamerikkalainen nainen esiteltiin, kun hänellä oli ollut kahden viikon ajan kuumeilua, yöllisiä hikoiluja, väsymystila, tahatonta painonpudotusta ja kaulan alueelle ilmaantunut kivulias lymfadenopatia. Hän myönsi, että hänellä oli ollut kuuden kuukauden ajan samanlainen kivulias lymfadenopatia kainalossa. Hänellä oli aiemmin ollut päänsärkyä ja kroonista selkäkipua, jota hän itse hoiti marihuanalla. Vuoden takainen HIV-antigeenitutkimus oli negatiivinen.
Kuntotutkimuksessa todettiin arat, tunnusteltavat imusolmukkeet kaulan takaosan ketjussa, korvalehden alueella, kainalossa ja reisiluun alueella. Suurin solmu löytyi oikeasta takimmaisesta kaulaketjusta, ja sen koko oli ultraäänitutkimuksessa 1,43 cm (kuva 1).

Kuva 1. 1,43 cm:n imusolmuke oikeassa takimmaisessa kaulaketjussa ultraäänitutkimuksessa
Alustavat laboratoriotulokset osoittivat, että valkosolujen (WBC) määrä oli 3 000, joka koostui 50-prosenttisesti lymfosyyteistä, erytrosyyttien laskeutumisnopeus (ESR) oli 105 ja C-reaktiivinen proteiini (CRP) oli 32,3. Edellisenä vuonna saadut ESR- ja CRP-arvot olivat 10 ja 1,6. ANA-, lupusantikoagulantti- ja anti-smith-vasta-aineet olivat kaikki negatiivisia. Lannepunktiosta saatiin merkittävää nestettä, jossa WBC oli 12 ja proteiini 47. EBV-antigeeni ja IgG olivat positiivisia samoin kuin Varicella IgG. CSF-viljelyt ja happofastinen preparaatti olivat negatiivisia, samoin kudos-, veri- ja sieniviljelyt. Myös syfiliksen seulonta, CMV PCR ja serologia kryptokokkiantigeenin, kokkidioidien ja toksoplasmoosin varalta olivat negatiivisia. Kaulan ja rintakehän kontrastitietokonetomografia osoitti 5 mm:n keuhkokyhmyn, ei suurentuneita imusolmukkeita eikä viitteitä akuutista keuhkoemboliasta.
Potilaan konstitutionaaliset oireet viittasivat aluksi uuteen diagnoosiin, joka koski pahanlaatuista imusolmukesyövän diagnoosia, ja potilaan oikean kaulan takakolmion imusolmukkeesta suoritettiin ultraääniohjattu ydinnauhasbiopsia ja FNA. Biopsia osoitti imusolmukkeen leikkauksia, joissa oli kuoren sisällä polttomaisia nekroosialueita, joille oli ominaista fibrinoidinen materiaali, joka sisälsi lukuisia pieniä ydinfragmentteja (kuva 2). Näiden pesäkkeiden sisällä ja ympärillä oli histiosyyttien ja muuntuneiden imusolujen populaatio. Plasmasoluja esiintyi paikoitellen, mutta neutrofiilit ja granulomatoottinen tulehdus puuttuivat (kuva 3). Immunohistokemiallinen värjäys paljasti CD68-positiivisia histiosyyttejä, joilla oli muutamia CD20-positiivisia B-lymfosyyttejä nekroottisilla alueilla ja monia suurempia, CD3-positiivisia soluja, jotka sopivat T-soluperäisiin soluihin.
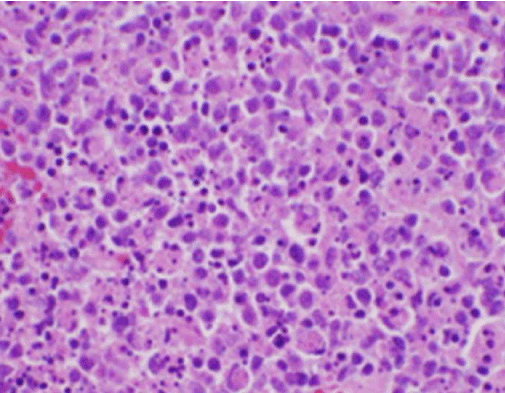
Kuva 2. H&E-värjäys imusolmukebiopsiasta, jossa näkyy nekroosi ja neutrofiilien puuttuminen
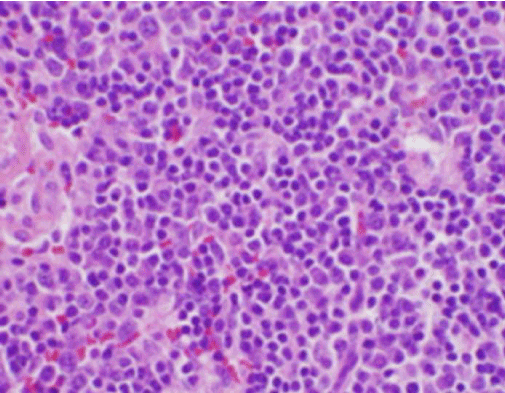
Kuva 3. H&E-värjäys kaulan imusolmukebiopsiasta, jossa näkyy lukuisia histiosyyttejä ja neutrofiilien puuttuminen
Potilaalla diagnosoitiin KFD histologisten löydösten perusteella, jotka olivat nekrotisoiva imusolmuketulehdus, CD68-positiiviset histiosyytit, nekroosi neutrofiilien puuttuessa ja histiosyyttien runsaus. Sairaalajakson loppuosa oli tapahtumarikas, ja hän pääsi myöhemmin kotiin glukokortikoidihoidolla, jota seurattiin reumatologin vastaanotolla.
Keskustelu
Kikuchi-Fujimoton tauti eli histiosyyttinen nekrotisoiva imusolmuketulehdus kuvattiin ensimmäisen kerran nuorilla naisilla Japanissa vuonna 1972, ja sitä on sittemmin selvitetty kirjallisuudessa. Sille on ominaista kuume ja lymfadenopatia, mutta siihen voi liittyä monenlaisia oireita, kuten systeemisiä oireita, kuten väsymystä, laihtumista, yöhikoilua, ja muita harvinaisempia oireita, kuten aseptista aivokalvontulehdusta, splenomegaliaa, ihottumaa ja niveltulehduksia. KFD ilmenee nuorilla naisilla tavallisimmin kuumeena ja yksipuolisena kohdunkaulan lymfadenopatiana, mutta lymfadenopatia voi olla myös multifokaalinen. Esimerkiksi ihon ja luuytimen ekstranodaaliseen osallistumiseen liittyy usein systeemisiä oireita, kuten yöhikoilua, laihtumista, väsymystä, pahoinvointia, oksentelua ja ripulia.
KFD:ssä esiintyvään kuumeeseen ja imusolmukkeiden lymfadenopatiaan liittyy erotusdiagnostiikka, joka on varsin laaja ja käsittää infektio-, autoimmuuni- ja pahanlaatuisen etiologian. Kuumeen ja lymfadenopatian erotusdiagnostiikka on monipuolinen ja käsittää monenlaisia sairauksia, joiden ennusteet vaihtelevat. Potilaan virheellinen diagnosointi sairaudesta, jolla on epäsuotuisa ennuste, ja erityisesti aggressiivisempi hoito-ohjelma voi johtaa epätarkoituksenmukaiseen hoitoon ja huonoihin lääketieteellisiin seurauksiin. Useat raportit ovat osoittaneet, että KFD:n oireet on sekoitettu tuberkuloosin ja pahanlaatuisen lymfooman kaltaisiin sairauksiin. Tämän vuoksi on tärkeää, että lääkärit ovat tietoisia Kikuchi-Fujimoton taudista ja sisällyttävät sen kuumeen ja lymfadenopatian erotusdiagnostiikkaan, vaikka se onkin harvinainen sairaus, jolla on vaihteleva taudinkuva.
Tarkka patogeneesi on edelleen epäselvä, mutta tauti voi kliinisesti muistuttaa useita sairauksia, joilla on vakavampi ennuste, kuten tuberkuloosia (tuberkuloosi (TBC)), toksoplasmoosia, kuppaista kuppaista kuppaista kuppaista kuppaista kuppaista kuppaista tautia (syphilis), lymfogranulooma venereumia (lymfogranuloma venereum), SLE:tä ja lymfoomaa . Fujimoton tapaussarjassa 58 prosenttia potilaista diagnosoitiin väärin ja hoidettiin epäasianmukaisesti imusolmuketuberkuloosin vuoksi, ennen kuin histopatologia vahvisti KFD-diagnoosin . Eräässä raportissa käsiteltiin KFD-tapausta, jolla oli ihomuutoksia ja joka alun perin diagnosoitiin suurisoluiseksi lymfoomaksi. Potilaalle annettiin yksi sytotoksinen hoitojakso, ennen kuin oikea diagnoosi tehtiin.
KFD:n diagnoosi tehdään imusolmukebiopsiassa, jossa havaitaan parakortikaalisia koagulatiivisen nekroosin pesäkkeitä, joissa on karyorrektiojätteitä ja histiosyyttistä soluinfiltraattia . Histopatologinen löydös fragmentoituneista ydinjätteistä viittaa apoptoosiin solukuoleman mekanismina, ja immunohistokemialliset löydökset, mukaan lukien lisääntynyt Fas/FasL- ja CD 8+ T-solujen määrä, tukevat edelleen tätä mekanismia . Laboratoriolöydökset ovat tyypillisesti normaalit, mutta kohonnutta EKG:tä ja leukopeniaa voi esiintyä. Lisäksi laboratoriolöydöksissä voi esiintyä leukopeniaa, kohonnutta ESR:ää ja anemiaa. Tehokasta hoitoa ei ole muuta kuin oireiden hallinta antipyreettisillä lääkkeillä, kipulääkkeillä,
ja lepo. Jotkut raportit ovat kuitenkin osoittaneet, että potilaat, joilla on vaikeita oireita, voivat hyötyä kortikosteroideista.
Johtopäätös
Kikuchi-Fujimoton tauti on harvinainen, mutta sen tiedostaminen lääkäreiden keskuudessa on ratkaisevan tärkeää harkittaessa erotusdiagnoosia potilaalle, jolla on kuumeen ja lymfadenopatian oireita. KFD on itsestään rajoittuva sairaus, jonka ennuste on erinomainen, ja hoito on yleensä tukevaa, ja oireita lievitetään levolla ja tulehduskipulääkkeillä. Kun se sekoitetaan vakavampaan sairauteen, kuten tuberkuloosiin tai pahanlaatuiseen lymfoomaan, potilaille saatetaan tarpeettomasti antaa aggressiivisia hoitoja.
- Bosch X, Guilabert A, Miquel R, Campo E (2004) Enigmatic Kikuchi-Fujimoto disease: a comprehensive review. Am J Clin Pathol 122: 141-152.
- Chiu CF, Chow KC, Lin TY, Tsai MH, Shih CM, et al. (2000) Virusinfektio potilailla, joilla on histiosyyttinen nekrotisoiva lymfadeniitti Taiwanissa. Epstein-Barr-viruksen, tyypin I ihmisen T-solulymfotrooppisen viruksen ja parvovirus B19:n toteaminen. Am J Clin Pathol 113: 774-781.
- Tsang WY, Chan JK, Ng CS (1994) Kikuchin lymfadeniitti. Morfologinen analyysi 75 tapauksesta kiinnittäen erityistä huomiota epätavallisiin piirteisiin. Am J Surg Pathol 18: 219-231.
- Dorfman RF, Berry GJ (1988) Kikuchin histiosyyttinen nekrotisoiva lymfadeniitti: 108 tapauksen analyysi painottaen erotusdiagnostiikkaa. Semin Diagn Pathol 5: 329-345.
- Aneja A, Maheswari K U1, H J GD1, Sheikh S2 (2014) Harvinainen multifokaalisen lymfadenopatian tapaus nuorella miehellä. Oxf Med Case Reports 2014: 141-144.




