A vaszkuláris hozzáféréssel összefüggő steal-szindróma kezelése protetikus graft szegmens juxta-anasztomotikus véna interpozíciójával | Nefrología
INTRODUCTION
Az arteriovenosus fisztula (AVF) a végstádiumú veseelégtelenségben szenvedő betegek hemodialízise során a választott módszer a vaszkuláris hozzáférésre, mivel a protetikus arteriovenosus vagy központi vénás katéterekhez képest alacsonyabb szövődményszámmal jár.1,2 Van azonban az AVF-nek vagy a protézisgraftoknak egy sajátos szövődménye, amely súlyos lehet, és akár az érintett végtag életképességét is veszélyeztetheti: a steal-szindróma.
A steal-szindrómát a distalis vér perfúziójának csökkenése okozza, ami a proximális preferált véráramlásnak az érbejárati vénán keresztül történő, a distalis artériás ágyhoz képest kisebb ellenállású kivezetése miatt következik be.3 Annak ellenére, hogy fiziológiás jelenség, amelyet az AVF-ek akár 73%-ában és a protézisek 91%-ában megfigyelnek (steal-szindróma I. fokozat),4 a hozzáférések akár 8%-ában tüneteket okozhat5: fájdalmat dialízis közben (II. fokozat), nyugalmi fájdalmat (III. fokozat) vagy fekélyesedést és nekrózist (IV. fokozat).6 Amikor ezek a tünetek jelentkeznek, különösen a III. és IV. fokozatban, endovaszkuláris vagy sebészeti eljárásokra van szükség a distalis véráramlás helyreállításához és a visszafordíthatatlan sérülés vagy amputáció megelőzéséhez, lehetőség szerint az átjárhatóság és az érbejárat használatának fenntartásához.
A steal-szindrómára javasolt kezelések számos technikát tartalmaznak: (általában hatékony, de a hozzáférés elvesztésével jár), a társuló artériás elváltozások proximális vagy distalis helyreállítása7, a distalis radiális artéria (DRAL)8 vagy a proximális vaszkuláris hozzáférés (PRAL)9 lekötése steal-esetekben a tenyérívnél a distalis cephalicus fisztuláknál, az anasztomózis proximalizálása vagy distalizálása (PAVA és RUDI)10,11, áramláscsökkentő technikák (mint például a banding, amelynek eredményei megjósolhatatlanok, ha intraoperatív monitorozás nélkül végzik, vagy ennek változatai, mint például a MILLER12, a külső banding protézisszalagokkal13,14 vagy a nem hasznos kollaterális vénák egyszerű lekötése15,16), vagy a DRIL3,17 (distalis revaszkularizáció artériás bypass behelyezésével és a natív artéria lekötésével). E technikák eredményei változóak, a DRIL-lel kezelt esetek akár 77%-ában fenntartják a hozzáférést és megszüntetik az iszkémiás tüneteket. Sok közülük azonban bonyolult és morbiditást okoz3.
A tanulmány célja, hogy bemutassa a steal-szindróma kezelésére szolgáló egyszerű és hatékony technika kezdeti eredményeit: a vaszkuláris hozzáférési áramlás csökkentése (és a distalis artériás perfúzió növelése) a juxta-anasztomotikus vénába helyezett protézis graft szegmens közbeiktatásával.
MATERIAL AND METHOD
Vaszkuláris hozzáférési egységünk (UFAV, Hospital Clínic, Universidad de Barcelona; Barcelona, Spanyolország) multidiszciplináris megközelítést kínál a hemodialízishez vaszkuláris hozzáférésre szoruló betegek számára, és beutalóközpont az egészségügyi körzetünkben és más központokban élő betegek számára a vaszkuláris hozzáférések létrehozása és javítása tekintetében. Minden, az egységünk által értékelt és kezelt beteget szisztematikusan, prospektív módon beviszünk egy multidiszciplináris adatbázisba, amely összegyűjti az alapadatokat, a társbetegségeket, a korábbi vaszkuláris hozzáféréseket, a részletes anamnézist, a fizikális és a rutin ultrahangvizsgálatokat. Minden műtéti beavatkozást is feljegyeznek, szintén fizikális vizsgálattal, intraoperatív és azonnali posztoperatív eredményekkel, valamint posztoperatív nyomon követéssel.
Ezzel a vizsgálattal minden olyan beteget bevontunk, aki 2009 és 2012 között a mi egységünkben vagy más központokban végzett natív arteriovenosus ércsatlakozás következtében kialakult tüneti steal-szindróma miatt került hozzánk. A tüneti steal-szindrómát úgy definiáltuk, mint a dialízis során jelentkező fájdalom, állandó fájdalom vagy fekély (II., III. és IV. fokozat) az ércsatlakozás helyén lévő kézben vagy alkarban, amely általában a kéz iszkémiájának egyéb jeleivel (sápadtság, hidegség) társult, és miután fizikális vizsgálattal és szelektív kiegészítő vizsgálatokkal (carpalis alagút szindróma, ízületi fájdalom, magas vénás nyomás stb.) kizártunk más differenciáldiagnózisokat.
A vizsgálati időszak alatt egységünk 51 beteget értékelt tartósan fennálló tüneti steal-szindrómával. Az egyes esetek egyéni felmérése és megbeszélése, fizikális vizsgálat, rutin ultrahang és szelektív angio-radiológiai vizsgálat után kizártuk a sorozatból a vesetranszplantált, normálisan működő vesével rendelkező betegeket (náluk a hozzáférések lekötése történt), a más technikával helyreállítandó kiegészítő hozzáféréseket (endovaszkuláris eljárásokkal kezelt proximális vagy distalis artériaszűkület, DRAL-lal kezelt disztális hozzáférések, a proximális hozzáférések haszontalan vénás kollaterálisainak egyszerű lekötése), haszontalan hozzáférések, súlyos disztális artériás betegségek, nagyon kiterjedt fekélyes elváltozásokkal járó esetek, rossz egészségi állapot vagy a beteg preferenciája.
A több kimeneti elvezető vénával (bazilusi, könyökperforáló és/vagy fejvéna) rendelkező brachio-bazilusi oldalsó fisztulák esetében a haszontalan vénás kollaterálisok egyszerű lekötését választottuk, ha ezek közül az egyik átmérője nagyobb volt, mint 4 mm, és a hasznos vénához (a haszontalan kollaterálisok lekötése mellett) protézisinterpozíciót adtunk, ha az említett kollaterálisok mind kisebbek voltak. Elvetettük, hogy ezt a döntést az áramlás alapján hozzuk meg, mivel ennek kiszámítása ultrahanggal nehéz és megbízhatatlan, különösen a perforáló könyökvéna esetében.
Végeredményben 14 esetet vontunk be, amelyeket a protézisinterpozíciós technikával kezeltünk. Egy 2 cm hosszú, 6 mm-es, egyenes csöves, politefluoretilén (PTFE) graftból készült 6 mm-es protézis szegmenst interponáltak a juxta-anasztomotikus vénaszegmensbe a két vénacsonk végétől végéig tartó anasztomózissal (1. ábra). A haszontalan vénás kollaterálisokat (4 mm-nél kisebb átmérőjűek) az oldalsó brachio-bazális AVF-ben ligálták, és ha a műtét előtti vizsgálat (ultrahang és/vagy angiográfia) perianasztomotikus artériaszűkületet mutatott, ezt a juxta-anasztomotikus protézis szegmens interpozíciója mellett patch-angioplasztikával javították.
A betegek preoperatív alap- és klinikai adatain kívül a következőket gyűjtöttük egy prospektív adatbázisban:
Preoperatív vizsgálat: fizikális vizsgálat (steal-szindróma fokozata), ultrahangvizsgálat (korábbi ércsatlakozás típusa, helye, vénás elvezetés, artériás és vénás átmérők, szisztolés, diasztolés és átlagsebesség a proximalis artériában és a distalis arteria radialisban a csuklóban).
Intraoperatív vizsgálat: elvégzett beavatkozás, azonnali fizikális vizsgálat (pulzus, tapintható borzongás, zörej a hozzáférésben, distalis artériás pulzus) és ultrahang (ugyanazok a műtét előtti mérések).
Követés: a klinikai tünetek és a hozzáférés megfelelősége a hemodialízis ülésekhez, az átjárhatóság és a másodlagos beavatkozások szükségessége posztoperatív követése.
Minden műtétet és vizsgálatot ugyanaz a sebész végzett, ugyanazon ultrahang készülékkel: SonoSite MicroMaxx ultrahangrendszerrel (Sonosite Inc, WA, USA) és egy HFL38/13-6 MHz-es 38 mm-es lineáris tömbös transzducerrel, az impulzushullám-doppler szögének 60º-os beállításával és irányításával az ér irányához és a kapu méretének az ér átmérőjéhez igazításával. Az intraoperatív méréseket a műtőben, a műtét alatt és az anasztomózis létrehozása után rögzítették; az aszeptikus körülményeket figyelembe vették. Ezeket a méréseket nem vették figyelembe a műtéti döntéseknél. A sebességeket (PSV, EDV, MV) és a RI-t automatikusan kiszámították, az érátmérőt (adventitia-adventitia) pedig manuálisan mérték. Az áramlásokat (ml/perc) a gyártó által javasolt paraméterek segítségével számoltuk ki: keresztmetszeti terület (0,785xD2, cm2-ben) x időátlagolt átlagsebesség (MV, cm/s-ban) x konverziós tényező (0,06). Minden pre- és intraoperatív mérést mindig ugyanazon a helyen végeztünk. az érbe való bejutás áramlását a proximális artéria áramlása alapján becsültük, mint a legmegbízhatóbb módszer,18,19 a vénák áramlási sebességét elvetve (kevésbé megbízható18,19 és mivel több lefolyó véna létezik, ami sok esetben befolyásolja ezt az értelmezést). A teljes distalis artériás perfúziós áramlást nem számoltuk ki, mivel több elvezető distalis artéria (radiális, ulnaris, interossealis) létezik, amelyeket össze kell számítani, és az ezzel járó technikai és számítógépes bonyolultság miatt ennek ellenére a distalis radiális artéria áramlásának változásait kiszámítottuk, és a distalis perfúzió teljes változásának becslésének tekintettük.
Statisztikák
Sokasági és leíró statisztikákat kaptunk, és az összehasonlításokat az SPSS szoftver 19.0 verziójával végeztük, a mediánok és tartományok vagy interkvartilis tartományok (25-75 percentilisek) és százalékok leírásával. Az áramlások változásait százalékos változásként (/preoperatív) határozták meg, és mediánként és interkvartilis tartományokként írták le. A csoportok közötti statisztikai különbségeket a Wilcoxon szignált rangsorpróbával értékeltük a pre-postoperatív áramlások összehasonlítására. Az esemény bekövetkezéséig eltelt időt Kaplan-Meier túlélési elemzéssel elemezték, 12 és 24 hónapos becsült százalékos értékekkel. A P-érték
eredmények
A vizsgálatba bevont 14 beteg (57% férfi, átlagéletkor 72 év) magas arányban rendelkezett társbetegségekkel (86% magas vérnyomás, 78% dohányzás, 71% dyslipidaemia, 57% ischaemiás szívbetegség, 43% diabetes mellitus, 29% súlyos tünetekkel járó perifériás artériás betegség, 21% krónikus obstruktív tüdőbetegség). Mindannyian hemodialízissel végzett vesepótló kezelésben részesültek átlagosan 1,1 éve (tartomány 0,2-5,1), bár a tényleges arteriovenosus hozzáférésre 1,5 évvel korábban került sor (tartomány 0,1-12,7), ez az esetek 50%-ában másodlagos hozzáférés volt. Mindegyiküknél tüneti steal-szindróma volt (II. fokozat: 2, III. fokozat: 8, IV. fokozat: 4).
Az eredeti AVF-hozzáféréseket az 1. táblázat ismerteti. Mindegyik proximalis fisztula volt, cephalicus vagy bazilicus drainációs vénával, vagy mindkettővel. Ahogyan azt már az oldalsó brachio-bazális fisztuláknál leírták, a könyökperforáló véna vagy más haszontalan vénák (proximális bazilika vagy cephalia) elzáródtak, vagy 4 mm alatti átmérőjűek voltak. A hozzáférések 71%-a a bal karban volt.
Az összes esetet a juxta-anasztomotikus protézisinterpozíciós technikával kezelték (a fent leírtak szerint). Arteriális anasztomotikus szűkületeket 2 esetben diagnosztizáltak és további artériás patch-angioplasztikával javították. Az oldalról oldalra elhelyezkedő, brachio-bazilusi arteriovenosus fisztulák 8 esetében a kis haszontalan kollaterális vénák (4 mm-nél kisebb átmérőjű perforáló vénák vagy proximalis bazilusi véna) ligatúráját is elvégeztük, 5 esetben pedig a proximalis bazilusi véna felületes transzpozícióját végeztük el. Minden esetet helyi vagy regionális érzéstelenítésben, kórházi felvétel nélkül, ambulánsan végeztünk.
A beavatkozás technikai sikere 100%-os volt. A műtét előtti és utáni ultrahangvizsgálat 39%-os azonnali hozzáférési áramláscsökkenést (proximális artériás áramlás) és 477%-os áramlásnövekedést mutatott a distalis arteria radialisban (2. táblázat).
Az ischaemiás tünetek teljesen megszűntek és az ischaemiás elváltozások 12 esetben (86%, 2. ábra) gyógyultak a protézisinterpozíciós technikát követően. A másik két esetben azonban részleges javulás következett be, tartós iszkémiás fájdalommal, ami végül a három hónapos követésen belül hozzáférési ligatúrát igényelt. A technikai sikertelenséget a kezdetben nem diagnosztizált proximális artériaszűkületnek, valamint a kis kaliberű és alacsony áramlású artériának tulajdonították. Mindkét esetben a kezdeti javítást követően az összes sorozatban a legalacsonyabb volt a distalis véráramlás növekedése és a hozzáférési áramlás csökkenése. A posztoperatív szövődmény a felületes transzpozíción átesett, túlságosan kitágult bazilusi véna megrepedése miatt következett be, három nappal az eredeti beavatkozás után, ami állandó hozzáférési ligatúrát igényelt. Kisebb vagy nagyobb amputáció egyik esetben sem történt a műtét után vagy az utánkövetés során.
Az átlagos utánkövetés 12,04 hónap volt (0,2 és 33,5 hónap közötti tartomány). Az utánkövetés során nem volt veszteség, nem volt új ischaemiás tünet, sem hozzáférési trombózis, és csak egy újbóli beavatkozásra (ballonos angioplasztika) került sor az interponált protézis szűkülete miatt az utánkövetés során. Ezért az ischaemiás tünetektől mentes elsődleges, asszisztált elsődleges és másodlagos átjárhatóság 78%, 78% és 78% volt 12 hónap után, illetve 62%, 78% és 78% 24 hónap után (3. ábra).
DISZKURZUS
A szteális szindrómát a distalis vér perfúziójának csökkenése okozza, ami a proximális, előnyös véráramlásnak a vaszkuláris hozzáférési vénán keresztül történő, a distalis artériás ágynál kisebb ellenállással rendelkező kivezetése miatt következik be3. A steal-szindróma egyes esetei speciális kezelésekkel javíthatók (a proximális vagy distalis artériaszűkület általában endovaszkuláris technikákkal kezelhető, a tenyérív steal miatt kialakuló steal-szindrómák radiocephalis fisztulákban DRAL8 segítségével javíthatók, vagy a nagy kollaterálisok miatt kialakuló egyéb vénatöbblet szindrómák egyszerű, nem hasznos vénaligatúrákkal15,16).
Az artériás elváltozás vagy nagy, haszontalan kollaterális vénák nélküli proximális hozzáférések sok esetben azonban a steal-szindróma közvetlenül az artériából a vénás kiáramlásba történő többletáramlásnak köszönhető, a distalis artériás rendszer kárára. Ezekben az esetekben a csoportunk által javasolt kezelés (egy 6 mm-es protézis graft szegmens juxta-anasztomotikus véna interpozíciója, az artériás szűkületek szelektív helyreállítása patch angioplasztikával és a haszontalan kollaterális vénák lekötése) részben visszafordítja ezt az állapotot, csökkentve a teljes fisztulaáramlást és növelve a distalis vér perfúzióját. Ezeket az áramlási változásokat echográfiás méréssel látták. A hozzáférési áramlás általános csökkenése 39%-kal és a distalis radiális artéria áramlásának növekedése 477%-kal (ebből következik, hogy a hozzáférési áramlás csökkenése a vénás kiáramlás csökkenésének rovására történik, ezáltal nő a distalis artériás vér perfúziója). Továbbá a kétéves utánkövetés eredményei ígéretesek (asszisztált elsődleges és másodlagos átjárhatóság 78%).
A protézisinterpozíciós technika áramláscsökkentő technika (a klasszikus szalagozás egyik változata, de az átmérő és a hossz szabályozásával), ezáltal növeli a distalis artériás perfúziós nyomást. Más áramláscsökkentő technikák is hatásosak, de eredményük nem kiszámítható. A világszerte legszélesebb körben alkalmazott módszer a banding, amely a juxta-anastomotikus véna részleges lekötése. Bár egyes esetekben hatásos, nem következetes eredményekkel és a túl szoros vagy laza ligatúrák miatti magas hibaaránnyal hozható összefüggésbe. A ligatúra átmérőjének biztosítására olyan technikákat terveztek, mint a MILLER-féle szalagozás (a ligatúra átmérőjének biztosítása endoluminális golyóval),12 a tágítóval20 segített szalagozás, vagy az intraoperatív ellenőrzés áramlás- és digitális nyomásméréssel,21 így jobb eredmények érhetőek el. A véna átmérőjének csökkentésére a protézis szegmensek külső sávozásként történő alkalmazása13,14 szintén jobb eredményeket mutatott, mint a szokásos sávozás, azonban a véna átmérőjétől függően aggályok merülnek fel a szűkület és a trombózis kockázatával kapcsolatban a sávozáson belüli túlzott szövetszövet miatt.
Az egyéb technikák, mint például a PAVA vagy a RUDI10,11 vagy a hosszú hurokprotézis szegmensek interpozíciója22 összetettebb eljárások, amelyek hosszabb protézis szegmenseket használnak, és fokozott trombózisveszélyt jelentenek, de céljuk ugyanaz, mint a bemutatott eljárásé: a hozzáférési áramlás csökkentése az érátmérőnek az interponált protézis szegmens átmérőjéhez való csökkentése révén, és ezért ugyanaz az eredmény érhető el.
A steal-szindróma kezelésére leggyakrabban alkalmazott technika valószínűleg a DRIL3,17: a humero-humeralis artériás bypass alkalmazása az arteriovenosus anasztomózistól proximálisan distalisan (általában egy véna saphenus szegmenssel), valamint a natív artéria lekötése (az eredeti fistula és a distalis bypass-anasztomózis között). Így a natív artéria a bypass eredetétől az arteriovenosus anasztomózisig (kisebb átmérőjű, mint a bypass, és különösen és határozottan kisebb átmérőjű, mint a kiáramló véna) a vénás kiáramlás tekintetében szűkületként viselkedik. Ebből a szempontból és más, kevésbé érthető hemodinamikai magyarázatok ellenére a DRIL ugyanazt a célt éri el, mint a protézisinterpozíció: az artériás rendszert a vénás kiáramlással összekötő ér (a DRIL esetében a natív artéria, az interpozíciós technikában pedig a protézis szegmens) méretének csökkenését okozza, hogy a proximális artériából a vénába irányuló áramlás csökkenjen, és a distalis artériás véráramlás növekedjen. A DRIL azonban bonyolultabb és nagyobb morbiditással járó technikát alkalmaz ugyanerre a célra, mint az interpozíciós technika, és fennáll annak a kockázata, hogy a bypass szövődményei kar ischaemiát okozhatnak.3 Az interpozíciós technikában az eljárás elzáródása csak az arteriovenosus hozzáférést érinti, a kar életképességét nem. Továbbá a DRIL a korai sikerek és az átjárhatóság közel 77%-os arányát érte el, hasonlóan a protetikus interpozíciós technikához.
A sorozatunkban előforduló három kezdeti szövődmény valószínűleg elkerülhető lett volna. A túlságosan kitágult véna felületes transzpozíciója növeli a vérzés kockázatát, ezért nem lett volna szabad elvégezni, hanem protetikai hozzáféréssel kellett volna helyettesíteni. Diagnosztikai hiba miatt nem diagnosztizáltuk a proximális artériaszűkületet, amelyet korábban kezelhettünk volna, és így elkerülhető lett volna a protetikai interpozíció. A kis kaliberű artériákban pedig a javításokat kisebb átmérőjű (4 mm) protézissel kell elvégezni.
A sipoly ultrahang- és kompressziós vizsgálata két esetben mutatott ki artériaszűkületet az eredeti anasztomózis disztális szegmensében. Ezekben az esetekben a protézisinterpozíció mellett artériás patch-angioplasztikával történő helyreállításra volt szükség. Lehetséges, hogy ezek jó jelöltek lettek volna a DRIL segítségével történő javításra, megmentve az artériás szűkületet egy bypass segítségével, de ezzel a technikával mindkét hibát kezelték: az artériás szűkületet és a vénás túláramlást. Más eljárások, mint például a haszontalan járulékos vénák ligatúrája vagy a proximális bazilusi véna felületes transzpozíciója fontosak az áramlás teljes csökkentéséhez és a végső hozzáférés hasznosságának növeléséhez.
Amint korábban leírtuk, a haszontalan járulékos vénák (proximális bazilusi vagy könyökperforáló vénák) elvezetésével rendelkező oldalsó brachio-bazilusi fisztulák esetében ezek egyszerű ligatúrája elegendő lehet a steal-szindróma megoldásához.15 Tekintettel azonban az ezzel a technikával kapcsolatos korábbi rossz tapasztalatainkra, valamint a kollaterális áramlás echo-Dopplerrel történő kiszámításának nehézségére és megbízhatatlanságára, különösen a perforáló könyökvéna esetében (nehéz mérni vagy szelektíven komprimálni), az említett kollaterálisok ligálása mellett döntöttünk, ha azok szabadok és 4 mm-nél nagyobb átmérőjűek voltak. Csak ha ezek kisebbek voltak, akkor adtuk hozzá a ligatúrához a protézisinterpozíciós technikát, mivel az egyszerű ligatúra felelős lehet az eljárás sikertelenségéért a hozzáférési áramlás elégtelen csökkentése miatt. Talán a jövőben, a bemutatott eredmények nyomán, az egyszerű kollaterálisok intraoperatív, ligatúrát megelőző és követő áramlásának ultrahangos monitorozása (az átmérőjük vagy a szisztematikus egyszerű ligatúra és a klinikai követés helyett) segíthetne meghatározni, hogy mely oldalirányú hozzáférések igénylik a protézisinterpozíciós technika elvégzését.
Ez a vizsgálathoz egy hordozható hagyományos duplex készüléket használtunk a morfológiai és áramlási átmérők mérésére. Annak ellenére, hogy nagyon hasznos, intraoperatív körülmények között is könnyen használható és a legtöbb szolgálatnál rendelkezésre áll, a becsült áramlások magasabbak lehetnek, és alacsony a korreláció más megbízhatóbb technikákkal (ultrahangos hígulási arány vagy kvantitatív sebességi színindexek); ennek oka valószínűleg a hagyományos Doppler nagyfokú érzékenysége a turbulens áramlásokra23. Pontosan emiatt számos csoport javasolja a proximális artériában történő áramlásmérést a hozzáférési áramlás mértékének becsléseként, elkerülve a vénás méréseket: ez jobb összefüggést mutat a hozzáférési áramlással, laminárisabb áramlással rendelkezik, szabályos falú, körkörös területű, és nehezebb a szondával összenyomni.18,19 Ez volt az oka annak, hogy az arteriovenosus hozzáférési áramlást a proximális artériás áramlással becsültük meg.
Vizsgálatunk érvényességének több korlátja is van: rövid sorozatról van szó, kontrollcsoport nélkül, amelyben nehéz az összehasonlítás, és az ultrahangos mérések rendszerhibásak lehetnek. Továbbá, mint már említettük, a sorozat egyes eseteiben a kollaterális vénák egyszerű lekötése alternatív kezelési mód lehetett volna az interpozíció plusz kollaterális lekötés helyett.
Végeredményben a juxta-anasztomotikus vénába történő protézis graft szegmens interpozíciója, az artériaszűkület szelektív helyreállítása patch angioplasztikával és a haszontalan vénás kollaterálisok lekötésével hatékonyan kezelhető az artériás-vénás érbejárat okozta tüneti steal-szindróma, növelve a distalis artériás perfúziót és csökkentve a hozzáférési áramlást. Annak ellenére, hogy sorozatunkban néhány elkerülhető hibát követtünk el, ez a technika a kétéves követés során ígéretesnek bizonyult. Lehetséges indikációi a tüneti steal-szindrómák (II-IV. fokozat) proximális arteriovenosus hozzáférésekben, proximális artériás elváltozások vagy nagyméretű, szabad, haszontalan vénás kollaterálisok nélkül, valamint a kimutatott hyperflow.
Érdekütközések
A szerzők kijelentik, hogy nincsenek a cikk tartalmával kapcsolatos érdekellentétek.

1. táblázat. A sorozatban tárgyalt arteriovenosus hozzáférések típusainak leírása.

2. táblázat. A műtét előtti és utáni áramlások összehasonlítása a proximalis arteria humeralis és a distalis arteria radialisban (mediánok és interkvartilis tartományok, valamint a változás százalékos aránya)
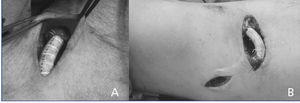
1. ábra. Intraoperatív felvételek a protézis szegmens interpozíciójáról , egy (B) a nem hasznos kollaterális vénák (proximális bazilusi véna) kiegészítő ligatúrájával.
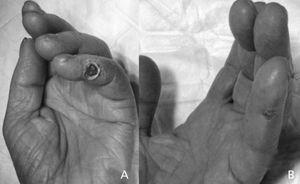
2. ábra. Ischaemiás elváltozás a kéz 5. ujjában, brachio-cephalicus arteriovenosus fistula miatt kialakult steal-szindróma következtében (A); az elváltozás javulása 2 héttel az interpozíciós graft technikával történő helyreállítás után (B).
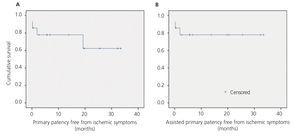
3. ábra. Kaplan-Meier túlélési függvény.




