OAサインと症状
OAのサインと症状の発見、特に早期発見は、OA症状と他の共存疾患の両方に最も適した管理経路を選択する上で、医師と患者にとってより有益となるものです。
PDFダウンロード
変形性関節症(OA)は、関節周辺の骨、軟骨、半月板、滑膜組織、腱・靭帯、筋肉に影響を及ぼす複合疾患で、「関節障害」に例えられる1、2。リスク要因としては、老化、関節損傷、遺伝、性別、解剖学的要因、合併する慢性疾患の存在などが確立している3,4。
OA は、3つのデータソースを組み合わせて診断し、特徴づけることができる。
- 患者の症状と病歴
- 身体検査
- 画像評価
患者の症状と病歴
患者は特定の関節の痛みやこわばりなどのOAの明らかな症状を報告するかもしれないが、状態を示すより微妙な症状は包括的な病歴と身体検査の際に生じるかもしれない(機能変化、睡眠障害、関節損傷の経歴、併存疾患など)。
PAIN AND STIFFNESS
OAによくある症状
- 運動不足や酷使した後の関節-特に腰、膝、腰-に痛みやこわばりがある。
- 可動域の制限や、動かした後に治まるこわばり
- 関節を曲げるとカチカチと音がする
- 関節周囲の軽い腫れ
- 活動後や一日の終わりに悪化する痛み
OAで最もよく影響を受ける関節部位には手、腰、膝、足、脊椎が含まれます。 症状は、罹患した関節や症状の重さによって異なります。 5,6)一般的に、軽症の患者さんでは、安静にしていると緩和されますが、活動すると悪化するような局所的で弛緩性の疼痛を経験します。 OAは必ずしも進行性ではありませんが、中等度から重度の患者では、痛みの強さが変化し、特に一日を通して活動量が多かった夜間に痛みが生じます。8 OAは片側または両側のいずれかになりますが、しばしば複数の関節を侵します。 特に長時間の運動後は、患部の関節が腫れることがあります。
OA は、さまざまな方法で体の複数の関節に影響を与えます。
- 腰-鼠径部または臀部に痛みを感じ、時には膝や太ももの内側に痛みを感じることがあり、座ると硬くなります
- 膝-膝を動かすとすり減ったりこすれる感覚があり、座ると硬くなります。
- 手- 骨の拡大(結節)は、指が腫れ/拡大し、圧痛を起こすことがあります。
- 足-母趾の付け根の大関節と中足に痛みと圧痛が感じられます。 足首または足指に腫れがある場合があります。
Activities of Daily Living AND FUNCTIONAL CHANGES
 OA の痛み、腫れまたは硬さにより、職場または家庭で通常の作業を行うことが困難になる場合があります。9 ベッドシーツを挟む、食品の箱を開く、コンピューターのマウスをつかむ、または車を運転するなど簡単な作業がほぼ不可能となる場合があります。 下半身の関節が侵されると、歩く、階段を上る、物を持ち上げるなどの動作が困難になる場合があります。 指や手の関節が侵されると、鉛筆などの物をつかんで持つことが難しくなったり、針仕事や衣服を留めるなどの繊細な作業ができなくなったりします。
OA の痛み、腫れまたは硬さにより、職場または家庭で通常の作業を行うことが困難になる場合があります。9 ベッドシーツを挟む、食品の箱を開く、コンピューターのマウスをつかむ、または車を運転するなど簡単な作業がほぼ不可能となる場合があります。 下半身の関節が侵されると、歩く、階段を上る、物を持ち上げるなどの動作が困難になる場合があります。 指や手の関節が侵されると、鉛筆などの物をつかんで持つことが難しくなったり、針仕事や衣服を留めるなどの繊細な作業ができなくなったりします。
Hawkerら7は、患者が報告する痛みや機能制限に基づき、OAの3つの段階を説明しています。
- 初期のOA:患者は、衝撃の大きいスポーツなどの特定の動作や活動により、頻度が少なく予測可能だが鋭い痛みを経験します。
- 進行したOA:患者は、予測できない鋭い痛みの断続的なエピソードを伴う、持続的な鈍痛や痛みを持つようになる。 機能障害とともに疲労を感じ、活動やQOLが著しく制限される。 7
患者はまた、不眠症に特徴的な睡眠障害(不十分な睡眠、時には睡眠の開始や維持の難しさを含む)およびすっきりしない感じ(または非回復性、睡眠経験への満足感の欠如)を報告することがある。11
HISTORY OF JOINT INJURY
関節損傷の既往がある患者は、関節炎を発症するリスクが高いとされている。 前十字靭帯(ACL)または半月板の断裂の既往がある人は、膝関節症を発症する確率が2.5倍、最終的に人工膝関節全置換術を受ける確率が4倍高くなります13-15。 ACL損傷後10年以内に、初期の治療方針にかかわらず、約3人に1人がX線画像上ではOAになっています。 他の疾患が併存していることは、患者がOAである可能性やOAを発症する危険性があること、あるいは併存する疾患がOA管理を複雑にしている可能性を示す指標となりえます。 OA & その他の併存疾患の詳細については、「併存疾患と併発する症状」モジュールを参照してください。 OAを有する関節は通常、顕著に温かく、赤く、または大きく腫れることはないが、腫脹および圧痛が生じることがある。 クレピタスとは、関節の中でパチパチと音がすることで、触知できる場合があります。 筋肉の衰え(例:大腿四頭筋や足底筋)や関節の変形(骨の肥大、強直、不整列による)も見られることがあります。 骨棘は骨の突起として触知でき、特に手の遠位指節間関節や近位指節間関節に変形をもたらすことがあります。 18
Heberden’s & Bouchard’s Nodes
手のOA患者は、それぞれ遠位または近位指節間関節の骨拡大を示すHeberden節および/またはBouchard節を提示するかもしれません。 このような結節は、女性および多関節OAの患者でより一般的である。
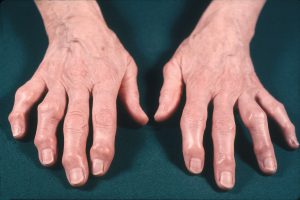
Copyright 2019. アメリカン・カレッジ・オブ・リューマチ。 Used with permission.
DIFFERENTIAL DIAGNOSIS
患者が「関節痛」の訴えを示したとき、最善のケアを指示するために特定の重要な要素を評価する必要がある。 表1は、関節リウマチ(RA)や痛風、結晶性関節炎など、OAと他の一般的な関節炎の特徴を区別するための図である。 もし、患者が症状を呈しているか、実験室(例. を有する場合、RAや急性痛風の存在を示唆している可能性があるため、さらなる評価のためにプライマリーケア提供者に迅速に紹介することが推奨される。
表1: 変形性関節症、関節リウマチの比較。 急性痛風19
| 特徴 | 変形性関節症 | 関節リウマチ | 急性痛風 |
|---|---|---|---|
| 目に見えてわかること 炎症の兆候 | 全くないか非常に軽度 | しばしば見られる | ある |
| 痛みの開始 | 徐々に(数ヶ月から数年) | 徐々 に (数週間から数ヶ月) | 突然のことが多い(一晩で終わることが多い) |
| 運動不足の硬直 | < 30分 | > 30分 | 予測不可能 |
| 全身症状 | なし | あり | 定期的ではない |
| 患部の初期関節数 | しばしば1〜。2 | 2+(bilateral, 対称的) | 1 (多くは母趾) |
| よくある関節病変 | 遠位手、基部親指、膝、腰、脊椎 | 足、足首、近位手、手首、足首 | Hands, 手首、肘、膝、足首、母趾 |
関連検査所見
歩行評価&マラリア
臨床で患者の歩行を観察すると、不均一または不安定な歩行が認められることがあります。 また、マルアライメント(すなわち、瘤状または弁状)は、膝関節OAの発症または進行のリスクを高める結果となる可能性があります。 アライメントと歩行の問題は、PTの紹介によってよりよく評価されるかもしれません。 大腿四頭筋の筋力の低下は、膝関節痛の患者における機能障害や痛みの増加と関係しており21,22、高齢者における膝関節痛と転倒の危険因子である23。
画像評価
病歴と臨床検査により、OA診断の確認や精緻化のために様々な画像診断によるさらなる検査が必要な場合もあるが、多くの場合必要ではない。 画像診断は、一般的に治療方針の決定には必要ない。 OA患者は、衰弱した症状を経験しながらもOAを裏付けるX線写真の証拠がほとんどない場合もあれば、有意なX線写真の証拠があっても症状がほとんどない場合もある。24 不確実な場合や他の病因が考えられる場合には、診断を確定するためにX線写真を考慮できる(例.
X-RAYS
単純X線写真、またはX線は、OAに対する最も一般的で費用対効果が高く、利用しやすい画像診断法であるが、限界がないわけではない。 X線は二次元の構造変化を見るのに役立ち、罹患した関節が特徴的な外観を示すため、OAの診断に役立つことがある。
-
-
- 骨棘(骨棘)はしばしば関節縁に生じ、あらゆる罹患関節におけるOAの重要な特徴の1つとなる
- 関節空間の縮小はあらゆる罹患関節で見られるが、しばしば軟骨が薄くなったり損傷したり、完全に喪失することを反映する。 膝では、半月板の損傷や突出により、関節腔が狭く見えることがある。 関節腔の狭小化は、X線写真の視野と患者の位置によって影響を受けることがある。
- 軟骨下嚢胞と硬化は、下にある軟骨下骨の損傷を示し、しばしば軟骨損傷のある領域に隣接する。
-
X線画像は軟部組織を示すものではなく、またOAの初期徴候を識別することができない。 2
膝のレントゲン写真の例
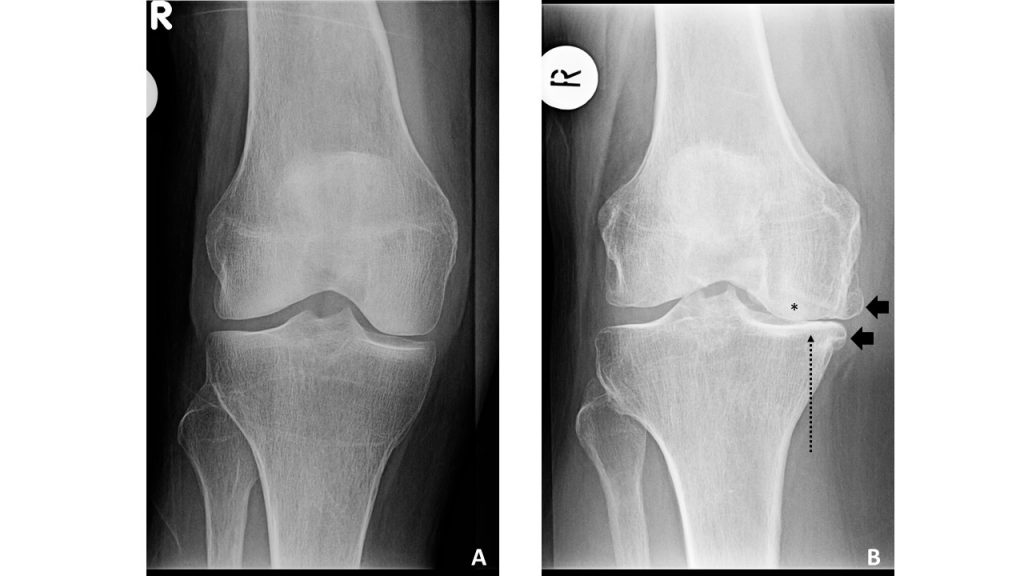
B. KLG=4の右膝、硬化(*)、内側の関節腔狭窄(長破線矢印)、骨棘(黒矢印)
画像はJohnston County Osteoarthritis Projectより、Amanda E.の好意により提供されたものです。 Nelson MD MSCR
ADVANCED IMAGING MODALITIES
MRI(磁気共鳴画像)、CT(コンピュータ断層撮影)、US(超音波)はOA関節のさまざまな変化を検出するための感度の高い方法ですが、これらは臨床使用の適応外となっています。 しかし、これらの検査法は、解像度、感度が高く、疾患過程の早期に変化を検出することができるため、研究において非常に有用である。 このような情報は、新しい治療法が開発されたときに、特定の治療に反応する可能性の高いOAのサブグループ(または表現型)を特定するのに有用であることが証明されるかもしれない。 さらに、USは、介入指導25のためのポイントオブケア・ツールとして有用である(例:。
早期発見と治療
症候性OAと放射線性OAは常に重なるわけではありません。
患者が報告する痛みと関連する障害の症状は、医療従事者がOAを診断し、患者が症状や機能制限の管理を始めるために使用する、より重要な指標である26。
しかし、OAは何年もかけて発症する可能性があり、患者がOAの兆候や症状を示す前でさえ、医療機関は潜在的な危険因子を認識し、予防レベルで患者に介入することが重要である27,28。 特にOA発症のリスクが高いのは、ACL損傷や関節内骨折をした患者さん、股関節形成不全27やカムの形態29を持つ患者さん、また、体重過多3,30-33の方、関節に繰り返しあるいは過剰な負荷をかける職業的・運動的活動に参加した方です。34-37 これらの患者さんにできるだけ早く予防や自己管理戦略に取り組んでいただき、症状を管理するとともに、OAを予防あるいは進行を遅らせることが重要です。
患者を自己管理活動やプログラムにつなげる

自己管理教育や身体活動の増加を支援する地域ベースのプログラムに参加することは、症状管理およびOAの予防や進行遅延に役立つとされています。 OAの臨床管理」「地域と患者のリソース」モジュールでは、CDCが推奨するプログラムに関する情報や、地域でこれらのプログラムを見つける方法についてのガイダンスを提供している。
生活の質を高める疼痛管理および他の慢性疾患の管理
心疾患、糖尿病、肥満の治療法として運動療法(例えば、心臓リハビリ、通常の身体活動)に参加する患者の能力や意欲は、OA関連の痛みや機能制限により制限されている場合がある。 医療提供者は、他の慢性疾患を持つ患者さんの関節痛の有無を評価し、運動に対するこの障害を特定し対処することが重要です。 医療提供者は、OAを伴う運動は安全であると患者を安心させ、水中療法38やWalk With Ease39などの専門的な介入に関するリソースを患者に提供することができます。 配布資料のResources for People with Arthritisには、これらのプログラムやその他の資料についての詳細が記載されています。 また、APAPsやNSAIDsのような適切な疼痛コントロールを、運動セッションの前後での投与について具体的な指示とともに推奨することができます。 Lancet. 2019;393(10182):1745-1759.
CLINICAL TAKE-HOME POINTS
![]()
-
- OA は臨床診断で、痛み、痛み、硬直が特徴で最も頻繁に膝、腰、背中、手、足が侵されます。
- 画像診断が必要な場合、他の病因を除外し、診断を確定するためには、通常、X線写真で十分である。
- OAを早期に発見することは、患者をできるだけ早く予防や自己管理戦略に参加させ、症状を管理し、OAの進行を予防または遅らせるために有益である
-
- Nuki G. 変形性関節症: a problem of joint failure. Z Rheumatol. 1999;58(3):142-147.
- Loeser RF, Goldring SR, Scanzello CR, Goldring MB. 変形性関節症:臓器としての関節の病気。 Arthritis Rheum。 2012;64(6):1697-1707.
- Loeser R. Pathogenesis of osteoarthritis.日本学術振興会特別研究員(PD)。 において。 Post T, ed. UpToDate. ウォルサム、マサチューセッツ州。 UpToDate; 2018: www.uptodate.com. Accessed January 23, 2019.
- Centers for Disease Control and Prevention(米国疾病対策予防センター). 変形性関節症(Osteoarthritis)。 http://www.cdc.gov/arthritis/basics/osteoarthritis.htmで入手可能。 2019年発行。 2019年2月21日更新. Accessed.
- Arthritis Foundation. 変形性関節症の診断。 https://www.arthritis.org/about-arthritis/types/osteoarthritis/diagnosing.phpで利用可能です。 2018年6月12日アクセス.
- Johns Hopkins Arthritis Center. 変形性関節症。 徴候と症状。 https://www.hopkinsarthritis.org/arthritis-info/osteoarthritis/signs-and-symptoms/で利用可能。 Accessed Accessed June 4, 2018.
- Hawker GA, Stewart L, French MR, et al. Understanding the pain experience in hip and knee osteoarthritis-an OARSI/OMERACT initiative.「変形性関節症における痛みの経験を理解する」。 Osteoarthritis Cartilage. 2008;16(4):415-422.
- Hochman JR, Gagliese L, Davis AM, Hawker GA.(ホフマン JR, ガグリース L, デイビス AM, ホーカー GA)。 地域の膝OAコホートにおける神経障害性疼痛症状。 Osteoarthritis Cartilage. 2011;19(6):647-654.
- McDonough CM, Jette AM. 機能制限と障害に対する変形性関節症の寄与。 Clin Geriatr Med. 2010;26(3):387-399.
- Theis KA, Murphy L, Hootman JM, Wilkie R. Social participation restriction among US adults with arthritis: a population-based study using the International Classification of Functioning, Disability and Health.関節炎を患う米国の成人の社会参加の制限:国際機能分類、障害および健康を用いた集団ベースの研究。 Arthritis Care Res (Hoboken). 2013;65(7):1059-1069.
- Allen KD, Renner JB, Devellis B, Helmick CG, Jordan JM.(邦訳は「関節炎」)。 変形性関節症と睡眠:Johnston County Osteoarthritis Project(ジョンストン郡変形性関節症プロジェクト)。 J Rheumatol。 2008;35(6):1102-1107.
- Punzi L, Galozzi P, Luisetto R, et al. Post-traumatic arthritis: overview on pathogenic mechanisms and role of inflammation.「外傷後関節炎: 炎症の発症メカニズムと役割に関する概要」。 RMD Open. 2016;2(2):e000279.
- Buys LM, Wiedenfeld SA. 変形性関節症。 にて。 DiPiro JT, Talbert RL, Yee GC, Matzke GR, Wells BG, M P, eds.(ディピロJT、タルバートRL、イーGC、マツケGR、ウェルズBG、M P、編)。 薬物療法。 病態生理学的アプローチ、10e. New York, NY: 7140>
- Vina ER, Kwoh CK. 変形性関節症の疫学:文献の更新。 Curr Opin Rheumatol. 2018;30(2):160-167.
- Hunter DJ, Zhang YQ, Niu JB, et al. 症候性変形性膝関節症における半月板病理変化と軟骨喪失の関連性. Arthritis Rheum. 2006;54(3):795-801.
- Luc B, Gribble PA, Pietrosimone BG. 前十字靭帯再建術後の変形性関節症の有病率:系統的レビューとnumber-need-to-treat分析。 J Athl Train. 2014;49(6):806-819.
- Harris KP, Driban JB, Sitler MR, Cattano NM, Balasubramanian E, Hootman JM.の項を参照。 前十字靭帯断裂の外科的治療または非外科的治療後の脛骨大腿骨骨関節炎。 システマティックレビュー。 J Athl Train. 2017;52(6):507-517.
- Hunter DJ, Felson DT. 変形性関節症(Osteoarthritis)。 BMJ. 2006;332(7542):639-642.
- Venables P, BChir M. Rheumatoid Arthritisの診断と鑑別診断. で。 UpToDate. ウォルサム,マサチューセッツ. UpToDate; 2018.
- Sharma L, Song J, Felson DT, Cahue S, Shamiyeh E, Dunlop DD.を掲載しました。 変形性膝関節症における疾患進行と機能低下における膝のアライメントの役割。 JAMA. 2001;286(2):188-195.
- O’Reilly SC, Jones A, Muir KR, Doherty M.(オライリーSC、ジョーンズA、ミュアKR、ドハーティM. 変形性膝関節症における大腿四頭筋の衰え:痛みと障害への影響。 アン-リウマチDIS。 1998;57(10):588-594.
- Bacon KL, Segal NA, Oiestad BE, et al. Thresholds in the relationship of quadriceps strength with functional limitations in women with knee osteoarthritis.(変形性膝関節症の女性における大腿四頭筋の強さと機能制限の関係の閾値). Arthritis Care Res (Hoboken). 2018.
- Ahmadiahangar A, Javadian Y, Babaei M, Heidari B, Hosseini S, Aminzadeh M. The role of quadriceps muscle strength in the development of falls in the elderly people, a cross-sectional study.高齢者における大腿四頭筋の筋力の役割. Chiropr Man Therap. 2018;26:31.
- Block JA. 第181章 変形性関節症の臨床的特徴. In: Hochberg MC, Gravellese EM, Silman AJ, Smolen JS, Weinblatt ME, Weisman MH, eds.(ホッホバーグMC、グラベリーズEM、シルマンAJ、スモーレンJS、ワインブラットME、ワイズマンMH)。 Rheumatology, 7th edition. Philadelphia, PA: Elsevier; 2019.
- Finnoff JT, Hall MM, Adams E, et al. American Medical Society for Sports Medicine (AMSSM) position statement: interventional musculoskeletal ultrasound in sports medicine.「スポーツ医学におけるインターベンション筋骨格系超音波療法」. Br J Sports Med. 2015;49(3):145-150.
- Nelson AE, Elstad E, DeVellis RF, et al. Composite measures of multi-joint symptoms, but not of radiographic osteoarthritis are associated with functional outcomes: the Johnston County Osteoarthritis Project.ネルソン、エルスタードE、デベリスRF、et al. Disabil Rehabil. 2014;36(4):300-306.
- Chu CR, Millis MB, Olson SA. Osteoarthritis: 緩和から予防へ。 AOA Critical Issues. J Bone Joint Surg Am. 2014;96(15):e130.
- Chu CR, Williams AA, Coyle CH, Bowers ME. 変形性関節症予備軍の早期治療を可能にするための早期診断。 Arthritis Res Ther. 2012;14(3):212.
- Agricola R, Waarsing JH, Arden NK, et al. Cam impingement of the hip: a risk factor for hip osteoarthritis.(股関節のカムインピンジメント:変形性股関節症の危険因子)。 Nat Rev Rheumatol. 2013;9(10):630-634.
- Garstang SV, Stitik TP. 変形性関節症:疫学、危険因子、および病態生理。 Am J Phys Med Rehabil. 2006;85(11 Suppl):S2-11; quiz S12-14.
- Johns Hopkins Arthritis Center. 変形性関節症における体重の役割。 https://www.hopkinsarthritis.org/patient-corner/disease-management/role-of-body-weight-in-osteoarthritis/でご覧いただけます。 Accessed June 4, 2018.
- Messier SP, Gutekunst DJ, Davis C, DeVita P. Weight loss reduces knee-joint loads in overweight and obese older adults with knee osteoarthritis.の項を参照。 Arthritis Rheum. 2005;52(7):2026-2032.
- Messier SP, Mihalko SL, Legault C, et al. Effects of intensive diet and exercise on knee joint loads, inflammation, and clinical outcomes among overweight and obese adults with knee osteoarthritis: the IDEA randomized clinical trial.「過体重および肥満の成人の変形性関節症における、膝関節荷重、炎症、臨床転帰に対する集中的な食事と運動の効果」。 JAMA. 2013;310(12):1263-1273.
- Yucesoy B, Charles LE, Baker B, Burchfiel CM. 変形性関節症の職業的・遺伝的リスクファクター:レビュー。 ワーク. 2015;50(2):261-273.
- Cameron KL, Driban JB, Svoboda SJ. 変形性関節症とタクティカルアスリート。 A Systematic Review. J Athl Train. 2016;51(11):952-961.
- Amoako AO, Pujalte GG. 若く活動的でアスリートな人々の変形性関節症。 Clin Med Insights Arthritis Musculoskelet Disord. 2014;7:27-32.
- Driban JB, Hootman JM, Sitler MR, Harris KP, Cattano NM.の項を参照。 特定のスポーツへの参加は膝の変形性関節症と関連するか? A Systematic Review. J Athl Train. 2017;52(6):497-506.
- Rahmann AE. 変形性股関節症または膝関節症の人のための運動:陸上介入と水中介入の比較。 Open Access J Sports Med. 2010;1:123-135.
- Arthritis Foundation. ウォークウィズイーズ。 https://www.arthritis.org/living-with-arthritis/tools-resources/walk-with-ease/ で利用可能です。 2019年6月25日にアクセスした.
.




