Microfractuurverrassingen bezoedelen de ervaring
 Door Emily Delzell
Door Emily Delzell
Amerikaanse orthopedisch chirurgen voeren jaarlijks meer dan 25.000 microfracturen uit, waardoor de procedure de meest gebruikte mergstimulerende techniek is voor het herstel van kraakbeendefecten waarmee actieve personen vaak te kampen hebben.1 Hoewel microfractuur een éénfasige, goedkope ingreep is die enkel operatietijd en gewone chirurgische instrumenten vereist, vereist ze een lange revalidatie en gaat ze gepaard met andere uitdagingen, zoals een beperkte duurzaamheid en een minder dan optimale return-to-sport ratio. En voor veel patiënten komt de procedure ook als een complete verrassing.
Shawn Reed, een fervent mountainbiker met een geschiedenis van knieproblemen, hoorde voor het eerst de term microfractuur toen hij wakker werd in de recovery na een meniscusoperatie aan zijn rechterknie. Hij vertelde LER dat hij vóór de operatie had begrepen dat de operatie tot op zekere hoogte verkennend zou zijn. Toch was het revalidatieproces, waarover hij die dag voor het eerst te horen kreeg, een grote verrassing.
“De orthopedisch chirurg vertelde me dat hij een aantal aanzienlijke scheuren in mijn meniscus had gevonden, dat hij alle scheuren had schoongemaakt en vervolgens zei dat hij een ongebruikelijke kraakbeenscheur op mijn dijbeen had gevonden, in feite een groot gat in het kraakbeen, en dat hij microfractuur op dat gebied had uitgevoerd. Hij zei verder dat ik ongeveer zes weken op krukken zou lopen en dat ik hopelijk drie tot vier maanden later weer op een goed activiteitenniveau zou kunnen komen,” zei Reed.
“Ik was een beetje in de war van de narcose, maar mijn vrouw was erbij en ik draaide me naar haar om toen hij wegging en vroeg: ‘Zei hij nou net dat ik zes weken van mijn voeten af ben?’ Het was ook een beetje verwarrend omdat hij me dit op een heel nuchtere manier voorstelde,” zei Reed, een 45-jarige inwoner van Raleigh, NC, wiens job als vertegenwoordiger in cardiovasculaire producten het tillen en dragen van dozen in en uit dokterspraktijken vereist.
Reed had al verschillende eerdere operaties aan zijn andere knie ondergaan, waaronder een meniscusherstel dat werd gevolgd door een relatief gemakkelijk en kort herstel. Dus ging hij met een zelfverzekerde, zelfs nonchalante houding naar zijn meest recente operatie, denkend dat hij binnen twee of drie dagen weer op de been zou zijn.
Hoewel Reed wenste dat hij voor de operatie had geweten dat het herstel lang kon duren, erkent hij dat hij meer vragen had moeten stellen en dat hij zijn chirurg had gezegd dat hij de intraoperatieve beslissingen mocht nemen die hij het beste achtte – “de knie behandelen alsof het zijn eigen knie was.”
“Ik gaf hem in wezen groen licht om door te gaan met wat hij dacht dat het beste zou zijn,” zei Reed, die opmerkte dat hij zeer gelukkig was een werkgever te hebben die tijdelijke arbeidsongeschiktheidsuitkeringen biedt, evenals een goede dekking voor fysiotherapie.
“Ik had het geluk dat ik echt onverwachts op korte termijn arbeidsongeschikt kon worden,” zei hij. “
Door zijn verzekeringsdekking kan hij ook doorgaan met fysiotherapie zolang hij en zijn therapeut denken dat het nodig is, en zijn flexibele baan in het veld betekent dat hij tijd kan vinden om naar de tweewekelijkse therapiesessies te gaan die zich tot nu toe hebben gericht op quadriceps- en bewegingsoefeningen.
Niet alle patiënten die eindigen met een “verrassings” microfractuur hebben Reed’s vangnet en andere middelen.
Voor Graham Cole, een 59-jarige onafhankelijke aannemer in Caerphilly, Wales, die geen ziekteverlofuitkeringen heeft, waren de gewichtdragende beperkingen die met zijn herstel van microfractuur kwamen, financieel verwoestend en de procedure zeer onbevredigend.
Tien weken na zijn operatie kampte Cole met aanzienlijke pijn en vreesde hij dat hij nooit meer zou kunnen squashen, wat hij eerder goed genoeg had gespeeld om een kans te maken op de nummer één plaats in de nationale ranglijst voor zijn leeftijdsgroep.
“Er werd mij verteld dat ik kon verwachten dat ik over ongeveer twee weken uit het ziekenhuis kon lopen en de sport kon hervatten,” zei Cole, die 36 weken op een chirurgische wachtlijst stond nadat hem was verteld dat hij een meniscus trim nodig had.
“De operatie klonk veelbelovend, maar na al die tijd was ik enigszins huiverig omdat de knie gestaag leek te verbeteren en ik weer aan het fietsen en squashen was, zij het slecht en in een brace,” zei hij. “Maar ik had geen idee dat dit zou gebeuren!”
Cole beschreef zichzelf als “enorm teleurgesteld en depressief,” opmerkend dat hij “uit de vierde hand” te horen kreeg over de microfractuur,” nooit heeft gesproken met de chirurg die de procedure uitvoerde, en geen goed advies heeft gekregen over de revalidatie die hij na zes weken nodig heeft.
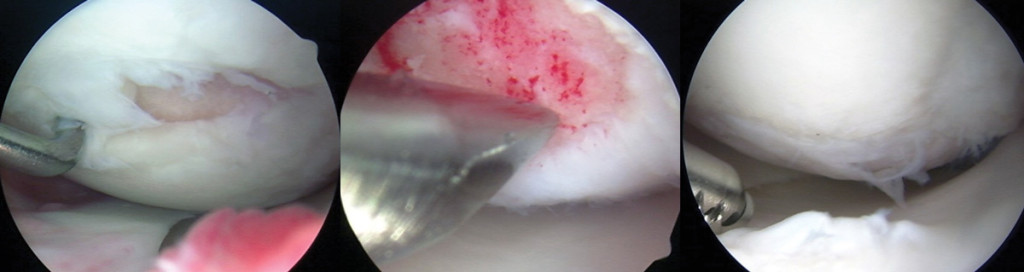
Linker artroscopische foto toont graad 4 laesie, 21 x 7 mm, op de mediale femorale condylus voorafgaand aan microfractuur. Middelste beeld toont perforaties van blootgelegd subchondraal bot tijdens microfractuur. Op de rechterfoto, twee jaar na de microfractuur, is te zien dat het vorige microbreukdefect volledig is opgevuld, met enige rafeling van graad 2. (Foto’s met dank aan Karen Briggs, MPH, directeur, Center for Outcomes-Based Orthopaedic Research, Steadman Philippon Research Institute, Vail, CO.)
“Ik wou dat ik dit nooit had laten doen; het heeft mijn leven in sommige opzichten echt verpest,” zei hij. “Ik ben gewoon hoopvol dat mijn situatie zal verbeteren.”
Hij doet zijn eigen onderzoek naar het herstel van microfractuur en probeert de latere fasen van het revalidatieprotocol te volgen dat is ontworpen door de orthopedisch chirurg die microfractuur heeft ontwikkeld, Richard Steadman, MD.2
Steadman vertelde LER dat hij nooit microfractuur zou uitvoeren zonder eerst de procedure en het herstel volledig met de patiënt te bespreken.
“Een patiënt hebben die bereid is zich aan het revalidatieprotocol te houden, is heel belangrijk voor het succes van microfractuur,” legde Steadman uit, die samen met collega’s aan de Colorado State University in Fort Collins microfractuur in de jaren tachtig ontwikkelde door studies op paarden.
“De meeste van mijn patiënten worden naar mij doorverwezen voor microfractuur, dus ze weten al dat ze het probleem hebben. Als ze een redelijke MRI hebben, wat al onze patiënten hebben, dan vinden we gewoon geen verrassend defect,” zei hij. “In duizenden gevallen kan ik me niet voorstellen dat dit maar één of twee keer is gebeurd. Het is niet moeilijk om de diepte en de locatie van het defect op MRI te bepalen en de situatie vóór de operatie te bespreken; op die manier kom je niet midden in de zaak te zitten.”
Imaging, imaging, imaging
Hoewel magnetic resonance imaging (MRI) beelden van hoge kwaliteit van kraakbeendefecten kan produceren, zijn niet alle MRI-apparaten gelijk geschapen, legde Riley J. Williams III, MD, een orthopedisch chirurg in Manhattan’s Hospital for Special Surgery (HSS), waar hij ook lid is van de Sports Medicine & Shoulder Service en directeur van het HSS Institute for Cartilage Repair.
“Het hangt af van de grootte van de betrokken magneet, evenals de software die het individuele apparaat gebruikt,” zei hij. “Over het algemeen zijn er nu veel meer MRI-apparaten die de aanwezigheid van gewrichtskraakbeenbeschadiging kunnen detecteren, maar de helderheid van die beelden varieert nog sterk van apparaat tot apparaat.”
Aaron Krych, MD, universitair hoofddocent orthopedische chirurgie aan de Mayo Clinic in Rochester, MN, merkte op: “Zeker, met de beschikbaarheid van drie-Tesla kraakbeenkartering, is MRI heel goed geworden in het diagnosticeren van de laesie, het helpt ons de grootte van de laesie te bepalen. Verrassingen kunnen komen wanneer er een slechte kwaliteit MRI is of het klassieke geval waarin chirurgen, bijvoorbeeld, een ACL-patiënt hebben wiens initiële letsel films , maar vervolgens instabiliteit tussen hun MRI en de huidige operatie, wat resulteert in meer letsel en laesies die pas op het moment van de operatie worden gevonden.”
Zowel Williams als Krych vinden dat het de taak is van chirurgen die kraakbeendefecten repareren om ervoor te zorgen dat hun patiënten een MRI ondergaan in een apparaat dat opgewassen is tegen de taak om de diepte en locatie van het defect duidelijk te bepalen
“Het is niet aan de MRI-operator of de radioloog om ervoor te zorgen dat de arts ziet wat hij moet zien,” zei Williams. “Als je een chirurg bent en dit is een gebied dat je interesseert, dan is het heel gemakkelijk om met de radioloog in zee te gaan, omdat deze veranderingen in detectie die nodig zijn, vrij eenvoudige aanpassingen zijn.”
Hij merkte op dat hij alle vijf de MRI-units binnen een straal van twee mijl van zijn ziekenhuis heeft aangewezen die kraakbeen goed afbeelden.
“Als ik kraakbeenbeschadiging vermoed, zorg ik ervoor dat ze in een van die eenheden komen,” zei hij,
Net als Steadman, zeiden zowel Krych als Williams dat ze nooit een microfractuur zouden uitvoeren zonder eerst de betrokken factoren uit te leggen en toestemming te krijgen van de patiënt.
“Het verandert hun revalidatie radicaal,” zei Krych. “In plaats van een eenvoudige kniedissebridement waarvan ze snel herstellen, betekent microfractuur zes weken krukken plus het gebruik van een machine voor continue passieve beweging, zes tot acht uur per dag. Ik kan me voorstellen dat veel patiënten daar niet zo blij mee zouden zijn, tenzij ze er eerst mee hadden ingestemd.”
Williams merkte op dat patiënten die de microfractuur niet verwachten, vaak de slechtste resultaten krijgen.
“De chirurg heeft geen tijd gehad om de patiënt voor te bereiden en de microfractuur wordt gedaan als een noodmaatregel omdat de chirurg wil proberen iets te doen,” zei hij. “De grote boodschap is beeldvorming, beeldvorming, beeldvorming, want je wilt nooit vastzitten aan een operatie die niet ideaal geschikt is voor de patiënt.”
Andere postoperatieve verrassingen
Microfractuur was geen verrassing voor elke patiënt met wie LER sprak. Toen Harold Rosenberg, een 60-jarige inwoner van Los Angeles, iets in zijn linkerknie hoorde en voelde scheuren tijdens een van zijn regelmatige tenniswedstrijden, vertelde zijn chirurg hem dat zijn MRI een gescheurde meniscus toonde en mogelijk andere schade waarvoor microfractuur geïndiceerd zou kunnen zijn.
Rosenberg werd echter niet verteld wat microfractuurherstel doorgaans inhoudt.
“Ik kreeg nooit de informatie over hoe moeilijk dat herstel zou zijn,” zei Rosenberg, die de procedure in januari onderging. “Ik dacht dat ik wist waar ik aan begon. Ik had eerder meniscusscheuren in mijn andere knie gehad en werd geopereerd, en tien dagen later kon ik tennisballen slaan, dus ik dacht, oké, ik doe dit.”
Rosenberg zei dat zijn chirurg nooit had besproken dat hij geen volledig gewicht hoefde te dragen.
“Ik heb een paar dagen krukken gebruikt en ze daarna weggedaan,” zei hij. “Ik voelde me een tijdje redelijk goed, maar toen nam de pijn echt toe.”
Rosenberg probeerde de oefeningen te doen die hij in zijn eerste fysiotherapiesessie had geleerd, maar ervoer te veel pijn om door te gaan, mogelijk omdat hij het genezende kraakbeen te vroeg in zijn herstel had belast.
“Het beste dat ik deed, was twee weken niets doen, toen nam de pijn als het ware af, en ik doe oefeningen die de therapeut heeft voorgeschreven,” zei hij.
Na ongeveer 10 weken van zijn herstel kon Rosenberg zonder pijn lopen, maar zei dat hij niet kon rennen en dat sommige bewegingen, zoals draaien, nog steeds pijnlijk waren.
Tijdens een vervolgafspraak met zijn chirurg eind maart, vroeg Rosenberg zijn chirurg wat hij sindsdien had geleerd over de typische revalidatie die bij microfractuur komt kijken. De chirurg vertelde hem dat hij geen beperkte gewichtsbelasting had aanbevolen omdat het defect van Rosenberg zich niet in een gewichtdragend gebied bevond, maar dat hij de beperking wel zou hebben aanbevolen als het defect zich op een meer kwetsbare plaats had bevonden.
Rosenbergs chirurg sloeg ook het voorschrijven van CPM over. Dat gold ook voor die van Graham Cole en Shawn Reed. Reed vroeg zijn chirurg naar het gebruik van CPM en kreeg te horen dat hij het niet nodig had. Alle chirurgen die voor dit artikel werden geïnterviewd, zeiden echter dat ze CPM voorschrijven gedurende zes tot acht uur per dag tijdens de eerste fase van het herstel.
“Wij denken dat CPM een boodschap geeft aan dit nieuw-vormende weefsel dat het een glad oppervlak wil zijn, dat het stevig wil zijn, en dat het tijd heeft om het type kraakbeen te ontwikkelen dat op de lange termijn stand zal houden,” zei Steadman.
Krych was het daarmee eens.
“Meestal bij kniechirurgie wordt CPM gebruikt om beweging aan te moedigen. Maar bij kraakbeenchirurgie is de CPM eigenlijk om een goed kraakbeenmetabolisme te bevorderen zonder het kraakbeen te overbelasten, omdat de knie beschermd is tegen het dragen van gewicht,” zei hij. “De meeste chirurgen die een aanzienlijk aantal kraakbeenherstelprocedures uitvoeren, zouden CPM gebruiken bij alle kraakbeenpatiënten, tenzij de verzekering dit weigert.”
Een recent onderzoek naar de chirurgische praktijk onder Canadese orthopedische chirurgen suggereert dat velen die microfractuur uitvoeren, geen CPM gebruiken.3 Onderzoekers ontvingen 299 antwoorden van leden van de Canadese Orthopaedische Vereniging; 131 meldden dat ze regelmatig microfractuur uitvoerden. Slechts 11% zei dat ze CPM voorschreven en 39% beperkte het dragen van gewicht niet. Sportchirurgen hadden een significant hoger gebruik van CPM en van het beperken van het dragen van gewicht dan chirurgen zonder een sportgeneeskundige praktijk.
In een systematische review van het klinisch bewijs voor het gebruik van CPM na herstel van kraakbeendefecten van de knie,4 identificeerden onderzoekers van The Ohio State University in Columbus vier niveau III studies die voldeden aan hun inclusiecriteria, maar geen gerandomiseerde gecontroleerde trials. Omwille van de brede waaier van herstelprocedures, konden zij geen meta-analyse uitvoeren en bijgevolg geen definitieve conclusies trekken over de doeltreffendheid van CPM. Zij merkten echter op dat de basiswetenschap het gebruik van CPM in deze setting sterk ondersteunt.
Duurzaamheid en terugkeer naar sport
De meeste onderzoeken en deskundigen zijn het erover eens dat microfractuur de beste resultaten oplevert bij jongere patiënten met enkele laesies die relatief klein en goed gedefinieerd zijn.5-9
“In onze studies6,9 die prospectief naar de werkzaamheid van microfractuur keken, identificeerden we leeftijd minder dan dertig, BMI minder dan vijfentwintig, en defectgrootte minder dan 2,5 cm2 ,” zei Williams. “Bovendien doen laesies die zich op het gewichtdragende oppervlak van de femorale condylus bevinden het beter dan laesies die zich in het patellofemorale gewricht bevinden.”
Krych merkte ook op dat hij de aanwezigheid van symptomen gedurende minder dan 12 maanden als een positieve prognostische indicator beschouwt.
“Naarmate deze defecten chronischer worden, gaat er meer spier verloren, is het been meer gedeconditioneerd en is het moeilijker voor patiënten om terug te keren naar eerdere activiteitenniveaus,” zei hij. Hij benadrukte ook het belang van een BMI onder de 30, en merkte op: “Sommige verzekeringsmaatschappijen zijn gestopt met het goedkeuren van microfractuur voor patiënten met een BMI hoger dan dertig.”
Voor Williams is de terugkeer naar sport zelfs bij de ideale patiënt onaanvaardbaar laag, en hij heeft microfractuur al enkele jaren niet meer gebruikt als een primaire procedure voor het herstel van kraakbeendefecten.
“Onderzoek dat we in 200610 publiceerden over de terugkeer naar atletiek na microfractuur – en dit was bij atleten op hoog niveau, jonge, zeer gemotiveerde, geconditioneerde personen – toonde aan dat het percentage dat terugkeerde naar sport slechts vierenveertig procent was, dus begon ik weg te lopen van die specifieke strategie,” zei Williams.
Duurzaamheid van het herstel is ook een punt van zorg. Een review van 28 studies door Mithoefer et al. uit 2009 toonde bijvoorbeeld aan dat, hoewel microfractuur verbeteringen in kniesymptomen teweegbracht tijdens de eerste twee jaar na de operatie, zeven van de studies in de review functionele achteruitgang meldden bij 47% tot 80% van de patiënten na 18 tot 36 maanden.11
Steadman heeft echter goede langetermijnresultaten gerapporteerd. Zijn studie uit 2003 van 68 patiënten die microfractuur ondergingen tussen 1981 en 1991 toonde significante verbeteringen in pijn en kniefunctie aan, gemiddeld 11,3 jaar na microfractuur.12 Een tweede studie uit 200313 van Steadman et al meldde goede terugkeer-naar-sportpercentages: Van 25 actieve National Football League-spelers die tussen 1986 en 1997 behandeld werden met microfractuur, keerden er 19 gemiddeld 10 maanden na de procedure terug naar het profpeloton. Elke teruggekeerde atleet speelde gemiddeld 57 NFL-wedstrijden (range, 2-180 wedstrijden) na microfractuur. Zes van de atleten gingen met pensioen; op één na hadden allen ten minste vijf jaar in de NFL gespeeld en drie hadden meer dan 10 jaar gespeeld.
Steadman vertelde LER dat zijn goede resultaten te maken kunnen hebben met de acht weken – niet zes – dat orthopedische chirurgen in The Steadman Clinic in Vail, CO, hun patiënten op krukken houden.
“Mensen hebben het teruggebracht tot zes weken, en het kan zijn dat dat een geschikte tijd is, maar, gebaseerd op ons werk met paarden, zijn we doorgegaan met het protocol van acht weken,” zei hij. “Je wilt zware gewichtsbelasting vermijden, maar je kunt zwemmen of fietsen na een of twee weken, dus je kunt actief zijn, maar je wilt niet veel druk uitoefenen op het onrijpe weefsel dat zich aan het vormen is.”
Net als Williams, zei Krych dat hij microfractuur minder vaak gebruikt.
“Ik denk dat we hier enigszins bevooroordeeld zijn omdat we veel mislukte microfractuur zien, dus ik heb de neiging om een ACI of een transfer te doen, maar dat is waarschijnlijk gewoon mijn praktijk,” merkte hij op. “Ik zou zeggen dat we weg zijn geëvolueerd van microfractuur, afhankelijk van het activiteitsdoel van de patiënt, maar we gebruiken het nog steeds in selectieve gevallen waar het een kleine, goed gesloten laesie is op een goed uitgelijnde knie.”
Hij merkte op dat hoewel de operatie kosteneffectief is, de kosten voor patiënten aanzienlijk zijn.
“Als we een procedure hebben die hen door dezelfde revalidatie leidt, maar duurzamer is, ben ik meer bereid om hen dat aan te bieden – vooral als ze een jonge atleet zijn met meer vraag – een transfer doen in plaats van microfractuur is in die situaties waarschijnlijk beter,” zei hij.
Ondanks zijn revalidatie-uitdagingen, heeft Rosenberg een relatief positieve houding over zijn microfractuur en zijn waarschijnlijke uitkomst.
“Ik wou dat ik meer kennis had gehad over wat ik postoperatief kon verwachten in termen van pijn en meer instructies over het niet dragen van gewicht gedurende de eerste paar weken,” zei hij. “Maar zelfs als ik dat allemaal wist, zou ik waarschijnlijk toch doorgaan en dit laten doen. Ik ben optimistisch dat ze me dit niet voor niets hebben laten doen en dat ik in staat zal zijn om weer redelijk actief te worden. Maar ik weet ook dat dit een tijdelijke oplossing zal zijn die misschien de komende drie tot vijf jaar zal duren.”
1. McNickle AG, Provencher MT, Cole BJ. Overzicht van bestaande technologie voor kraakbeenherstel. Sports Med Arthrosc 2008;16(4):196-201.
2. Hurst JM, Steadman JR, O’Brien L, et al. Revalidatie na microfractuur voor chondraal letsel in de knie. Clin Sports Med 2010;29(2):257-265.
3. Theodoropoulos J, Dwyer T, Whelan D, et al. Microfractuur voor chondrale defecten in de knie: een onderzoek naar de chirurgische praktijk onder Canadese orthopedische chirurgen. Knee Surg Sports Traumatol Arthrosc 2012;20(12):2430-2437.
4. Fazalare JA, Griesser MJ, Siston RA, Flanigan DC. The use of continuous passive motion following knee cartilage defect surgery: a systematic review. Orthopedics 2010;33(12):878.
5. Solheim E, Øyen J, Hegna J, et al. Microfractuur behandeling van enkelvoudige of meervoudige gewrichtskraakbeendefecten van de knie: een mediane follow-up van 5 jaar bij 110 patiënten. Knee Surg Sports Traumatol Arthrosc 2010;18(4):504-508.
6. Williams RJ 3rd, Harnly HW. Microfractuur: indicaties, techniek en resultaten. Instr Course Lect 2007;56:419-428.
7. Gobbi A, Nunag P, Malinowski K. Treatment of full thickness chondral lesions of the knee with microfracture in a group of athletes. Knee Surg Sports Traumatol Arthrosc 2005;13(3):213-221.
8. Gobbi A, Karnatzikos G. Microfractuurbehandeling van graad IV kniekraakbeenletsels: resultaten bij 15-jaar follow-up in een groep atleten. Gepresenteerd op de jaarlijkse bijeenkomst van de American Academy of Orthopedic Surgeons, Chicago, maart 2013.
9. Mithoefer K, Williams RJ 3rd, Warren RF, et al. The microfracture technique for the treatment of articular cartilage lesions in the knee. Een prospectieve cohortstudie. J Bone Joint Surg Am 2005;87(9):1911-1920.
10. Mithoefer K, Williams RJ 3rd, Warren RF, et al. High-impact athletics after knee articular cartilage repair: a prospective evaluation of the microfracture technique. Am J Sports Med 2006;34(9):1413-1418.
11. Mithoefer K, McAdams T, Williams RJ, et al. Clinical efficacy of the microfracture technique for articular cartilage repair in the knee: an evidence-based systematic analysis. Am J Sports Med 2009;37(10):2053-2063.
12. Steadman JR, Briggs KK, Rodrigo JJ, et al. Outcomes of microfracture for traumatic chondral defects of the knee: average 11-year follow-up. Arthroscopy 2003;19(5):477-484.
13. Steadman JR, Miller BS, Karas SG, et al. The microfracture technique in the treatment of full-thickness chondral lesions of the knee in National Football League players. J Knee Surg 2003;16(2):83-86.




