Las sorpresas de la microfractura empañan la experiencia
 Por Emily Delzell
Por Emily Delzell
Los cirujanos ortopédicos de EE.UU. realizan más de 25.000 microfracturas al año, lo que convierte a este procedimiento en la técnica de estimulación de la médula más utilizada para reparar los defectos del cartílago que suelen afectar a las personas activas.1 Aunque la microfractura es una intervención de una sola fase y de bajo coste que sólo requiere tiempo quirúrgico y herramientas quirúrgicas comunes, requiere una rehabilitación prolongada y conlleva otros retos, como una durabilidad limitada y unas tasas de retorno a la actividad deportiva menos que óptimas. Y, para muchos pacientes, el procedimiento también es una completa sorpresa.
Shawn Reed, un ávido ciclista de montaña con un historial de problemas de rodilla, escuchó por primera vez el término microfractura cuando se despertó en la recuperación tras una operación de menisco en su rodilla derecha. Dijo a LER que antes de la operación había comprendido que la cirugía sería, hasta cierto punto, exploratoria. Sin embargo, el proceso de rehabilitación, del que también se enteró por primera vez ese día, fue una gran sorpresa.
«El cirujano ortopédico me dijo que había encontrado algunos desgarros importantes en mi menisco, que había limpiado todos los desgarros, y luego dijo que había encontrado un desgarro de cartílago inusual en mi fémur, básicamente un gran bache en el cartílago, y que había hecho una microfractura en esa zona. Continuó diciendo que estaría con muletas durante unas seis semanas y que, con suerte, en tres o cuatro meses podría volver a tener un buen nivel de actividad», dijo Reed.
«Estaba un poco confundido por la anestesia, pero mi mujer estaba allí, y me volví hacia ella cuando se fue y le pregunté: ‘¿Acaba de decir que no voy a estar de pie durante seis semanas? También fue un poco confuso porque me lo presentó de una manera muy práctica», dijo Reed, un residente de 45 años de Raleigh, Carolina del Norte, cuyo trabajo como representante de ventas cardiovasculares requiere levantar y llevar cajas dentro y fuera de los consultorios médicos.
Reed se había sometido a varias cirugías anteriores en su otra rodilla, incluyendo una reparación de menisco que fue seguida por una recuperación relativamente fácil y breve. Por lo tanto, acudió a su intervención más reciente con una actitud confiada, incluso despreocupada, pensando que estaría de pie y caminando en dos o tres días.
Aunque Reed desearía haber conocido la posibilidad de una larga recuperación antes de la cirugía, reconoce que debería haber hecho más preguntas y que le dijo a su cirujano que tomara las decisiones intraoperatorias que considerara mejores: «tratar la rodilla como si fuera suya».»
«Esencialmente le di luz verde para que siguiera adelante con lo que considerara mejor», dijo Reed, quien señaló que fue muy afortunado de tener un empleador que proporciona beneficios de incapacidad temporal, así como una buena cobertura para la terapia física.
«Tuve la suerte de poder ir a una incapacidad a corto plazo realmente inesperada», dijo. «Estuve de baja las seis semanas completas, lo que me permitió cumplir con la rehabilitación».
La cobertura de su seguro también le permitirá continuar con la fisioterapia durante todo el tiempo que él y su terapeuta consideren necesario, y su trabajo flexible en el campo significa que puede encontrar tiempo para llegar a las sesiones de terapia dos veces a la semana que hasta ahora se han centrado en ejercicios de cuádriceps y de amplitud de movimiento.
No todos los pacientes que acaban con una microfractura «sorpresa» cuentan con la red de seguridad y otros recursos de Reed.
Para Graham Cole, un contratista independiente de 59 años de Caerphilly, Gales, que no cuenta con prestaciones por baja laboral, las restricciones para soportar peso que acompañaron a su recuperación de la microfractura han sido devastadoras desde el punto de vista económico y el procedimiento muy insatisfactorio.
Diez semanas después de la operación, Cole sufría un dolor considerable y temía no poder volver a jugar al squash, que hasta entonces había jugado lo suficientemente bien como para aspirar al número uno de la clasificación nacional de su grupo de edad.
«Me dijeron que podría salir caminando del hospital y reanudar el deporte en unos quince días», dijo Cole, que estuvo en una lista de espera quirúrgica durante 36 semanas después de que le dijeran que necesitaba un recorte de menisco.
«La operación parecía prometedora, pero después de todo ese tiempo tuve algunas dudas, ya que la rodilla parecía mejorar constantemente y volvía a montar en bicicleta y a jugar al squash, aunque mal y con una férula», dijo. «¡Pero no tenía ni idea de que esto se hiciera!»
Cole se describió a sí mismo como «enormemente decepcionado y deprimido», señalando que le hablaron de la microfractura «de cuarta mano», que nunca ha hablado con el cirujano que le hizo la intervención y que no ha recibido buenos consejos sobre la rehabilitación que necesita más allá de seis semanas.
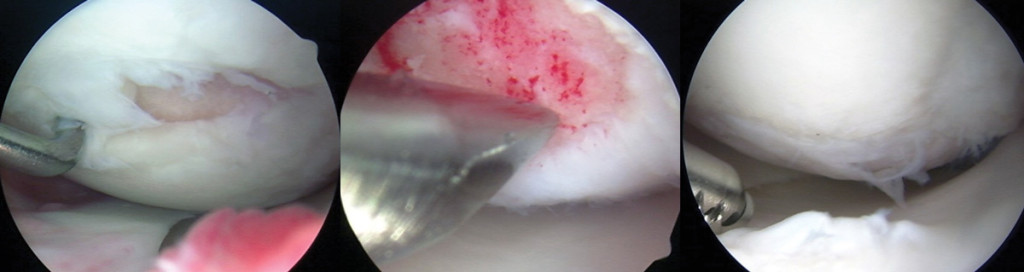
La imagen artroscópica izquierda muestra una lesión de grado 4, 21 x 7 mm, en el cóndilo femoral medial antes de la microfractura. La imagen central muestra las perforaciones del hueso subcondral expuesto durante la microfractura. La imagen de la derecha, dos años después de la microfractura, muestra el relleno de todo el defecto anterior de la microfractura con algún deshilachado de grado 2. (Fotos por cortesía de Karen Briggs, MPH, directora del Center for Outcomes-Based Orthopaedic Research, Steadman Philippon Research Institute, Vail, CO.)
«Desearía no habérmelo hecho nunca; realmente ha arruinado mi vida en algunos aspectos», dijo. «Sólo tengo la esperanza de que mi situación mejore».
Está investigando por su cuenta la recuperación de la microfractura y está intentando seguir las últimas fases del protocolo de rehabilitación diseñado por el cirujano ortopédico que desarrolló la microfractura, Richard Steadman, MD.2
Steadman dijo a LER que nunca realizaría una microfractura sin discutir primero el procedimiento y la recuperación completamente con el paciente.
«Contar con un paciente que esté dispuesto a cumplir el protocolo de rehabilitación es muy importante para el éxito de la microfractura», explicó Steadman, quien, junto con sus colegas de la Universidad Estatal de Colorado en Fort Collins, desarrolló la microfractura en la década de 1980 a través de estudios en caballos.
«La mayoría de mis pacientes me son remitidos para la microfractura, por lo que ya saben que tienen el problema. Si tienen una resonancia magnética razonable, que es lo que tienen todos nuestros pacientes, no encontramos un defecto sorprendente», dijo. «En miles de casos, sólo se me ocurre que esto ocurra una o dos veces. No es difícil determinar la profundidad y la ubicación del defecto en la IRM y hablar de la situación antes de la cirugía; así no te quedas atrapado en medio del caso.»
Imagen, imagen, imagen
Aunque la resonancia magnética (IRM) puede producir imágenes de alta calidad de los defectos del cartílago, no todas las unidades de IRM son iguales, explicó Riley J. Williams III, MD, cirujano ortopédico del Hospital de Cirugía Especial (HSS) de Manhattan, donde también es miembro del Servicio de Medicina Deportiva & de Hombro y director del Instituto de Reparación del Cartílago del HSS.
«Depende del tamaño del imán en cuestión, así como del software que utilice la unidad individual», dijo. «En general, ahora hay muchas más unidades de RM que pueden detectar la presencia de daños en el cartílago articular, pero la claridad de esas imágenes sigue siendo muy variable de una unidad a otra».
El Dr. Aaron Krych, profesor asociado de cirugía ortopédica en la Clínica Mayo de Rochester, MN, señaló: «Ciertamente, con la disponibilidad de la cartografía del cartílago de tres Tesla, la RM se ha vuelto muy buena para diagnosticar la lesión, ayudándonos a dimensionar la lesión. Las sorpresas pueden venir cuando hay una resonancia magnética de mala calidad o el caso clásico en el que los cirujanos tienen, por ejemplo, un paciente con LCA cuya lesión inicial películas , pero luego la inestabilidad posterior entre su resonancia magnética y la cirugía actual, lo que resulta en más lesiones y las lesiones que se encuentran sólo en el momento de la cirugía.»
Tanto Williams como Krych consideran que corresponde a los cirujanos que realizan reparaciones de defectos de cartílago asegurarse de que sus pacientes se someten a una RMN en una unidad que esté a la altura de la tarea de determinar claramente la profundidad y la localización del defecto
«No depende del operador de la RMN ni del radiólogo asegurarse de que el médico vea lo que tiene que ver», dijo Williams. «Si uno es cirujano y esta es un área de interés para él, entonces es muy fácil comprometerse con el radiólogo, porque estos cambios en la detección que se requieren son ajustes bastante sencillos».
Aseguró que ha localizado las cinco unidades de IRM en un radio de tres kilómetros de su hospital que obtienen buenas imágenes del cartílago.
«Si sospecho que hay daños en el cartílago, me aseguro de llevarlos a una de esas unidades», dijo,
Al igual que Steadman, tanto Krych como Williams dijeron que nunca realizarían una microfractura sin explicar primero los factores implicados y obtener el consentimiento del paciente.
«Altera radicalmente su rehabilitación», dijo Krych. «En lugar de someterse a un simple desbridamiento de rodilla del que se recuperan rápidamente, la microfractura supone seis semanas de muletas más el uso de una máquina de movimiento pasivo continuo de seis a ocho horas al día. Me imagino que muchos pacientes no estarían muy contentos con eso a menos que lo hayan aceptado primero».
Williams señaló que los pacientes que no esperan la microfractura suelen acabar con los peores resultados.
«El cirujano no ha tenido tiempo de preparar al paciente y la microfractura se hace como una medida provisional porque el cirujano quiere intentar hacer algo», dijo. «El gran mensaje que hay que llevarse a casa es el de la imagen, la imagen, la imagen, porque nunca se quiere estar atascado haciendo una operación que no es la ideal para el paciente».
Otras sorpresas posquirúrgicas
La microfractura no fue una sorpresa para todos los pacientes con los que habló LER. Cuando Harold Rosenberg, un residente de 60 años del área de Los Ángeles, oyó y sintió que algo en su rodilla izquierda se desgarraba durante uno de sus frecuentes partidos de tenis, su cirujano le dijo que su resonancia magnética mostraba una rotura de menisco y posiblemente algún otro daño para el que podría estar indicada la microfractura.
Sin embargo, a Rosenberg no se le dijo lo que suele suponer la recuperación de la microfractura.
«Nunca me dieron la información sobre lo difícil que sería esa recuperación», dijo Rosenberg, que se sometió al procedimiento en enero. «Pensé que sabía en qué me estaba metiendo. Ya había tenido desgarros de menisco en mi otra rodilla y me operé, y diez días después ya estaba golpeando pelotas de tenis, así que pensé, vale, lo haré».
Rosenberg dijo que su cirujano nunca le habló de la necesidad de evitar cargar todo el peso.
«Usé muletas durante un par de días y luego las dejé de lado», dijo. «Me sentí bastante bien durante un tiempo, pero luego el dolor aumentó».
Rosenberg trató de hacer los ejercicios que había aprendido en su primera sesión de fisioterapia, pero experimentó demasiado dolor para continuar, posiblemente porque había estresado el cartílago en curación demasiado pronto en su recuperación.
«Lo mejor que hice fue no hacer nada durante dos semanas, luego el dolor como que disminuyó, y estoy haciendo los ejercicios que el terapeuta prescribió», dijo.
Alrededor de 10 semanas después de su recuperación, Rosenberg podía caminar sin dolor, pero dijo que no podía correr y que algunos movimientos, como el giro, seguían siendo dolorosos.
En una cita de seguimiento con su cirujano a finales de marzo, Rosenberg preguntó a su cirujano sobre lo que había aprendido desde entonces sobre la rehabilitación típica que implica la microfractura. El cirujano le dijo que no había recomendado la limitación de peso porque el defecto de Rosenberg no estaba en una zona de peso, pero que habría recomendado la restricción si el defecto estuviera en un lugar más vulnerable.
El cirujano de Rosenberg también omitió la prescripción de CPM. Lo mismo hizo el de Graham Cole y el de Shawn Reed. Reed preguntó a su cirujano sobre el uso de CPM y le dijeron que no lo necesitaba. Sin embargo, todos los cirujanos entrevistados para este artículo dijeron que prescriben CPM de seis a ocho horas al día durante la primera fase de la recuperación.
«Creemos que el MPC da un mensaje a este tejido de nueva formación de que quiere ser una superficie lisa, que quiere ser firme, y que tiene tiempo para desarrollar el tipo de cartílago que resistirá a largo plazo», dijo Steadman.
Krych estuvo de acuerdo.
«La mayoría de las veces con la cirugía de rodilla, el MPC se utiliza para fomentar el movimiento. Sin embargo, en la cirugía de cartílago, el CPM es en realidad para promover el buen metabolismo del cartílago sin sobrecargarlo, ya que la rodilla ha protegido el soporte de peso», dijo. «La mayoría de los cirujanos que realizan un número significativo de procedimientos de reparación de cartílago utilizarían CPM en todos los pacientes con cartílago, a menos que el seguro lo deniegue».
Una encuesta reciente sobre la práctica quirúrgica entre los cirujanos ortopédicos canadienses sugiere que muchos de los que realizan microfracturas no utilizan CPM.3 Los investigadores recibieron 299 respuestas de miembros de la Asociación Ortopédica Canadiense; 131 informaron de que realizaban regularmente microfracturas. Sólo el 11% dijo que prescribía CPM y el 39% no restringía la carga de peso. Los cirujanos deportivos hicieron un uso significativamente mayor de la MPC y de la restricción del soporte de peso que los cirujanos sin una práctica de medicina deportiva.
En una revisión sistemática de las pruebas clínicas para el uso de la MPC después de la reparación de defectos del cartílago de la rodilla,4 los investigadores de la Universidad Estatal de Ohio en Columbus identificaron cuatro estudios de nivel III que cumplían sus criterios de inclusión, pero ningún ensayo controlado aleatorio. Debido a la amplia gama de procedimientos utilizados para la reparación, no pudieron realizar un metaanálisis y, por lo tanto, no pudieron llegar a ninguna conclusión definitiva sobre la eficacia del MPC. Sin embargo, señalaron que la ciencia básica apoya firmemente el uso de la MPC en este entorno.
Durabilidad y vuelta al deporte
La mayoría de las investigaciones y los expertos coinciden en que la microfractura produce los mejores resultados en los pacientes más jóvenes con lesiones únicas que son relativamente pequeñas y bien definidas.5-9
«En nuestros estudios6,9 que analizan de forma prospectiva la eficacia de la microfractura identificamos la edad inferior a treinta años, el IMC inferior a veinticinco y el tamaño del defecto inferior a 2,5 cm2», dijo Williams. «Además, las lesiones que están en la superficie de soporte del peso del cóndilo femoral obtienen mejores resultados que las que están en la articulación patelofemoral».
Krych también señaló que considera que la presencia de síntomas durante menos de 12 meses es un indicador de pronóstico positivo.
«A medida que estos defectos se hacen más crónicos, se pierde más músculo, la pierna está más desacondicionada y es más difícil para los pacientes volver a los niveles de actividad anteriores», dijo. También destacó la importancia de un IMC inferior a 30, señalando que «algunas compañías de seguros han dejado de aprobar la microfractura para patentes con IMC superiores a treinta».
Para Williams, la tasa de retorno al deporte incluso en el paciente ideal es inaceptablemente baja, y no ha utilizado la microfractura como procedimiento principal para la reparación de defectos del cartílago durante varios años.
«La investigación que publicamos en 200610 sobre el regreso al atletismo después de la microfractura -y esto fue en atletas de alto nivel, jóvenes, muy motivados, individuos condicionados- mostró que la tasa de regreso al deporte era sólo del cuarenta y cuatro por ciento, por lo que empecé a alejarme de esa estrategia en particular», dijo Williams.
La durabilidad de la reparación también es una preocupación. Una revisión de 2009 de 28 estudios realizada por Mithoefer y otros, por ejemplo, mostró que, aunque la microfractura produjo mejoras en los síntomas de la rodilla durante los dos primeros años después de la cirugía, siete de los estudios incluidos en la revisión informaron de descensos funcionales en el 47% al 80% de los pacientes después de 18 a 36 meses.11
Steadman, sin embargo, ha informado de buenos resultados a largo plazo. Su estudio de 2003 sobre 68 pacientes que se sometieron a una microfractura entre 1981 y 1991 mostró mejoras significativas en el dolor y la función de la rodilla una media de 11,3 años después de la microfractura.12 Un segundo estudio de 200313 realizado por Steadman et al informó de buenas tasas de retorno al deporte: De 25 jugadores en activo de la Liga Nacional de Fútbol Americano tratados con microfractura entre 1986 y 1997, 19 volvieron a jugar como profesionales una media de 10 meses después de la intervención. Cada atleta que regresó jugó una media de 57 partidos de la NFL (rango, 2-180 partidos) después de la microfractura. Seis de los atletas se retiraron; todos menos uno habían jugado al menos cinco años en la NFL y tres habían jugado más de 10 años.
Steadman dijo a LER que sus buenos resultados pueden estar relacionados con las ocho semanas -no seis- que los cirujanos ortopédicos de la Clínica Steadman en Vail, CO, mantienen a sus pacientes con muletas.
«La gente lo ha reducido a seis semanas, y puede que ese sea un tiempo adecuado, pero, basándonos en nuestro trabajo con caballos, hemos continuado con el protocolo de ocho semanas», dijo. «Usted quiere evitar el soporte de peso pesado, pero se puede nadar o puede girar en una bicicleta después de una o dos semanas, por lo que puede ser activo, pero usted no quiere poner mucha presión sobre el tejido inmaduro que se está formando.»
Al igual que Williams, Krych dijo que está utilizando la microfractura con menos frecuencia.
«Creo que estamos algo sesgados aquí porque vemos una gran cantidad de microfractura fallida, por lo que tiendo a hacer una ACI o una transferencia, pero eso es probablemente sólo mi práctica», señaló. «Diría que hemos tendido a alejarnos de la microfractura, dependiendo del objetivo de actividad del paciente, pero todavía la utilizamos en casos selectos en los que se trata de una lesión pequeña y bien contenida en una rodilla bien alineada».
Aseguró que, aunque la cirugía es rentable, sus costes para los pacientes son significativos.
«Si tenemos un procedimiento que les haga pasar por la misma rehabilitación pero que sea más duradero, estoy más dispuesto a ofrecérselo -especialmente si se trata de un atleta joven de alta exigencia- hacer una transferencia en lugar de una microfractura en esas situaciones es probablemente mejor», dijo.
A pesar de los retos de la rehabilitación, Rosenberg tiene una actitud relativamente positiva sobre su microfractura y su probable resultado.
«Ojalá hubiera tenido más conocimientos sobre qué esperar en el postoperatorio en términos de dolor y más instrucciones sobre no soportar peso durante las primeras semanas», dijo. «Pero, incluso sabiendo todo eso, probablemente seguiría adelante y me lo haría. Soy optimista de que no me han hecho pasar por esto para nada, y que podré alcanzar un nivel de actividad bastante bueno. Pero también sé que esto va a ser una solución temporal que tal vez dure de tres a cinco años».
1. McNickle AG, Provencher MT, Cole BJ. Visión general de la tecnología de reparación del cartílago existente. Sports Med Arthrosc 2008;16(4):196-201.
2. Hurst JM, Steadman JR, O’Brien L, et al. Rehabilitación tras una microfractura para una lesión condral en la rodilla. Clin Sports Med 2010;29(2):257-265.
3. Theodoropoulos J, Dwyer T, Whelan D, et al. Microfractura para los defectos condrales de la rodilla: una encuesta sobre la práctica quirúrgica entre los cirujanos ortopédicos canadienses. Knee Surg Sports Traumatol Arthrosc 2012;20(12):2430-2437.
4. Fazalare JA, Griesser MJ, Siston RA, Flanigan DC. El uso de movimiento pasivo continuo después de la cirugía de defecto de cartílago de la rodilla: una revisión sistemática. Orthopedics 2010;33(12):878.
5. Solheim E, Øyen J, Hegna J, et al. Tratamiento con microfracturas de los defectos del cartílago articular único o múltiple de la rodilla: una mediana de seguimiento de 5 años de 110 pacientes. Knee Surg Sports Traumatol Arthrosc 2010;18(4):504-508.
6. Williams RJ 3rd, Harnly HW. Microfractura: indicaciones, técnica y resultados. Instr Course Lect 2007;56:419-428.
7. Gobbi A, Nunag P, Malinowski K. Treatment of full thickness chondral lesions of the knee with microfracture in a group of athletes. Knee Surg Sports Traumatol Arthrosc 2005;13(3):213-221.
8. Gobbi A, Karnatzikos G. Tratamiento con microfractura de las lesiones del cartílago de la rodilla de grado IV: resultados a los 15 años de seguimiento en un grupo de atletas. Presentado en la Reunión Anual de la Academia Americana de Cirujanos Ortopédicos, Chicago, marzo de 2013.
9. Mithoefer K, Williams RJ 3rd, Warren RF, et al. La técnica de microfractura para el tratamiento de las lesiones del cartílago articular en la rodilla. A prospective cohort study. J Bone Joint Surg Am 2005;87(9):1911-1920.
10. Mithoefer K, Williams RJ 3rd, Warren RF, et al. Atletismo de alto impacto después de la reparación del cartílago articular de la rodilla: una evaluación prospectiva de la técnica de microfractura. Am J Sports Med 2006;34(9):1413-1418.
11. Mithoefer K, McAdams T, Williams RJ, et al. Clinical efficacy of the microfracture technique for articular cartilage repair in the knee: an evidence-based systematic analysis. Am J Sports Med 2009;37(10):2053-2063.
12. Steadman JR, Briggs KK, Rodrigo JJ, et al. Resultados de la microfractura para defectos condrales traumáticos de la rodilla: seguimiento medio de 11 años. Arthroscopy 2003;19(5):477-484.
13. Steadman JR, Miller BS, Karas SG, et al. La técnica de microfractura en el tratamiento de lesiones condrales de espesor total de la rodilla en jugadores de la Liga Nacional de Fútbol. J Knee Surg 2003;16(2):83-86.




