高感度C反応性蛋白の臨床への応用。 A 2015 Update
US Pharm. 2015;40(2):50-53.
ABSTRACT:心血管疾患の進行とリスク評価における炎症マーカーの役割は、約20年にわたり議論されてきた。 このテーマは、直近では米国心臓病学会と米国心臓協会、および全米脂質学会のガイドラインで取り上げられている。 高感度CRP(hs-CRP)と心血管系疾患との関連性を裏付ける証拠がある。 Hs-CRP検査は、さらなる研究が必要ではあるが、特に中程度の心血管リスクを持つ患者のリスク層別化を改善するかもしれない。
心血管リスク評価と心血管疾患の発症における炎症マーカーの役割は、ほぼ20年間議論されてきた。 1998年、米国心臓協会(AHA)予防会議Vは、心血管一次予防が必要な患者を特定するための戦略を検討した。1 この会議は、高感度CRP(hs-CRP)を含む炎症マーカーは、測定の標準化、疫学的所見の一貫性、追加のリスク予測に関するエビデンスがないことから、まだルーチン評価に適用できるとは考えられないと結論づけた1。 2001年、National Cholesterol Education Program Adult Treatment Panel III Guidelinesは、hs-CRPを新たな危険因子として分類し、絶対値推定を調整するためのオプションの危険因子測定として使用することが可能となりました2。 査読付きの報告書や出版物の増加に伴い、CRP測定法の普及と医療機関への炎症マーカー検査の発注が増加しましたが、臨床への適用性に関する専門学会や政府機関のコンセンサスはまだ得られていませんでした3。
CRPの慢性的な上昇は、内皮機能、凝固、線溶、低比重リポタンパク質(LDL)の酸化、および動脈硬化性プラークの安定性に生物学的影響を及ぼすことが示唆されています9。 実際、病理学的な観点からは、動脈硬化性プラークのすべての段階は、プラークの破裂とそれに伴う血栓症を含む損傷に対する炎症反応と考えられる。このことは、hs-CRPが不安定狭心症と急性心筋梗塞の患者における新しい冠動脈イベントを予測するという一貫した臨床結果からも支持されている3。 3
最終的に、hs-CRP は、層別化および多変量統計調整の後でも、偶発的な冠動脈イベントとの独立した関連を維持しています。 さらに、2003年のCDC/AHA共同科学声明では、動脈硬化の原因におけるhs-CRPの役割の可能性を示唆するいくつかのエビデンスがあることが指摘されています3。 最近では、ライフ・エクステンション誌の2014年5月号に、「CRPは単なる炎症のマーカーではなく、炎症の原因でもある」10
Defining hs-CRP
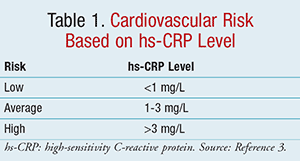
CRP と hs-CRP の違いを説明すると、従来の検査では 10 ~ 1,000 mg/L の範囲で CRP を測定しますが、 hs-CRP は 0.5 ~ 10 mg/L の範囲で値が測定されます。 もっと簡単に言うと、hs-CRPは血液中の微量なCRPを測定するものです。 Hs-CRPは、他の急性期反応物質と比較して、測定精度、正確性、入手のしやすさ、適切な校正のための標準物質の存在などから、心血管リスク評価における最適な分析物質とされています3。 CDCとAHAによると、表1に示すように、心血管疾患の低リスクはhs-CRP <1 mg/L、平均リスクは1~3 mg/L、高リスクは>3 mg/Lと定義されています3。 hs-CRP >10 mg/L は、血栓症を引き起こす急性プラークの破裂で観察されています11。 この程度のhs-CRP値であれば、感染や炎症の明らかな原因を特定することができるため、その値に起因する冠動脈リスクの予測が不明瞭になる可能性があるため、コントロールの指標となる。
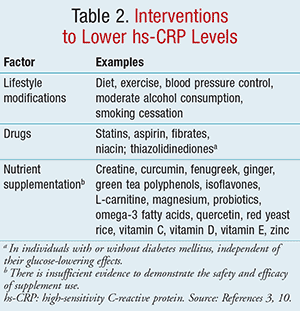
個人差はよくあり、遺伝的影響もあるかもしれないが、hs-CRPアッセイの変動係数は0.3~10mg/Lの範囲で一般に<10%であり、CRP産生の唯一の阻害要因は肝臓障害とされている6,12。 変動幅を小さくするために、hs-CRP測定は、明らかな炎症や感染症のない代謝的に安定した人を対象に行う必要があります3,5。心血管リスクの評価やスクリーニングの目的で、約2週間間隔で2つの別々の値を調べ、その測定値の平均値を用いることが推奨されています3。 一方、hs-CRP値を低下させることが知られている介入は、TABLE 2に記載されています。10
ガイドライン
心血管系のリスク評価と疾患進行におけるhs-CRPの役割について最近発表されたコンセンサスは、2013 ACC/AHA Guidelines on the Treatment of Blood Cholesterol to Reduce Atherosclerotic Cardiovascular Risk in Adults.4 で見つけることができます。 このガイドラインは、動脈硬化性心疾患(ASCVD)リスクの上昇を示す可能性のあるバイオマーカーや非侵襲的検査について関心を示していますが、10年ASCVDリスクを予測するためのプールされたコホート方程式にこれらの因子は含まれていません。 ASCVDリスクの減少が有害事象のリスクを明らかに上回る4つの主要なスタチンベネフィットグループが特定された。 これらのグループには以下のものが含まれる。 1)臨床的なASCVDを有する群、2)LDL-C(低密度リポ蛋白計算値)>190 mg/dLの一次上昇を有する群、3)40〜75歳で糖尿病とLDL-C 70〜189 mg/dLで臨床的ASCVDがない群、4)LDL-C 70〜189 mg/dLで臨床的ASCVDまたは糖尿病はない群で推定10年間ASCVDリスクが>7.5%である群、です。7811>
作業部会の最終報告では、先に述べた4つのスタチン有益群のいずれにも属さず、スタチン治療開始の判断が不明確な特定の患者については、治療の判断材料として追加の因子を考慮してもよいと結論づけている4。 Hs-CRP >2 mg/Lは、これらの危険因子に含まれる。 2013年ACC/AHA心血管系リスク評価作業部会は,いくつかのシステマティックレビューと研究を検討した:Buckleyらによる米国での2009年のレビュー。 CRP >3 mg/LとCRP <1 mg/Lに関連する潜在的なリスクに焦点を当てた米国予防サービス専門委員会(USPSTF)のためのバックリーらによる2009年のレビュー、HelfandらによるCRPと他の8つの危険因子に関する2009年のUSPSTFレポート、ACC/AHAの2013年の心臓血管リスク評価に関する完全なワークグループを調査した。 KaptogeらによるEmerging Risk Factor Collaborationを通じた2010年のメタアナリシス、Schnell-Inderstらによる無症状成人におけるhs-CRPスクリーニングの有用性を評価した2010年の系統的レビュー、およびJUPITER試験(Justification for the Use of Statins in Primary Prevention: an Intervention Trial Evalating Rosuvastatin)によるCRP値>2 mg/Lの評価などである。7,13-16
全体として、hs-CRPが心血管疾患と関連していることを示す強い証拠があるが、これらの関連性の大きさは、確立した心血管危険因子によって混同される可能性がある。 中等度のエビデンスは,hs-CRP検査が,特にスタチン治療を開始するかどうかが不明な中程度の心血管リスクの患者において,リスク層別化を改善する可能性を示唆している;しかしながら,臨床的関連性と費用対効果は依然として不明である。 このため、2013年ACC/AHAガイドラインのリスク予測モデル開発プロセスにはhs-CRPは含まれなかった4
注目すべきは、新たに発表された脂質異常症の患者中心の管理に関する全米脂質協会の勧告では、主要ASCVDリスク因子と併せて、リスク細分化のために考慮すべきリスク指標としてhs-CRP値³2mg/Lが明記されていることだ5。 同団体は、「ASCVDの存在を定義する不顕性疾患の証拠の場合を除き、より高いリスクカテゴリーへの再分類は臨床判断の問題である」と注意深く述べている。5 ガイドラインは、追加の心血管危険因子についての検討において、上述のJUPITER試験を参照しているが、その証拠の更なる評価は行っていない16。 hs-CRPと心血管リスク評価に関する主要なガイドラインのステートメントの要約は、表3.2、4、5

Role of hs-CRP
上記のようにエビデンスをまとめたものは、臨床現場での適用性を検討するために使用されることがあります。 二次予防の候補者を含め、心血管イベントのリスクが高い人は、スタチンやアスピリン療法など、全体的な心血管アウトカムを改善することに加え、hs-CRPを減らすことが知られている治療法をすでに受けているか、その資格がある可能性が高いでしょう。 hs-CRPは、安定冠動脈疾患、急性冠症候群、経皮的冠動脈インターベンションを受けた患者における死亡、心筋梗塞、再狭窄などのイベント再発の予後を示す独立したマーカーとして有用であることが示唆されている3)。 3 Hs-CRPはまた、心血管疾患の危険因子を持たない、低心血管リスク患者として知られ、他の方法では一次予防治療の候補として識別されないような人々にも有用であろう。 しかし、現時点では、hs-CRP >2 mg/Lを単独で心血管系リスクの予測に用いることの臨床的妥当性や費用対効果を支持するエビデンスは存在しない。 実際、AHAは、心血管リスク評価の目的で成人集団全体のhs-CRP値をスクリーニングしないことを明確に推奨しています3。 したがって、hs-CRPは、一次予防療法を開始するかどうかが不明な心血管イベントの中間リスクの患者に最も大きな影響を与える。
hs-CRP 値 >2 mg/L を示し、追加の心血管危険因子を持つ患者、さもなければ中間心血管リスク患者に分類される患者は、急性炎症反応を除外するために 2 週間で繰り返し検査を受けなければならない。 hs-CRP値>10mg/Lの持続的な原因不明の著明な上昇を示す患者は、感染症、活動性関節炎、併発症などの非心血管病因を評価すべきである3、5。hs-CRP値が依然として高い場合、患者は臨床判断に基づき、心血管リスクが高いと再分類され、一次心血管予防治療の開始が正当化されるかもしれない。 CRPを低下させる最善の方法は、食事、運動、血圧コントロール、禁煙など、心血管リスクを低下させることがすでに知られていることに留意することが重要である6
さらに検討を要する特定の領域としては、hs-CRPと他の心血管リスク因子との独立性の確立、心血管エンドポイントとの関連の決定、hs-CRP値スクリーニングの費用対効果の確立、一次予防治療の早期開始の可能性などが挙げられる。 特に女性では、レイノルズ・リスクスコアによって、中リスクの女性の40%から50%が心血管系リスクの高いまたは低いカテゴリーに再分類され、男性では、予測モデルにhs-CRP、親の病歴が組み込まれ、グローバルな心血管系リスク予測が大幅に改善した17,18。 さらに、この戦略はまだ不確かであり、検証されていないが、hs-CRP値は、生活習慣を改善し薬物療法を遵守するよう患者の動機付けに有用である可能性がある3
結論
これらの関連の大きさは、確立した心血管危険因子によって混乱させられるかもしれないが、hs-CRPと心血管疾患の関連性は強い証拠によって支持されている。 中等度のエビデンスは、hs-CRP検査が、特に一次予防療法を開始するかどうかが不明な中程度の心血管リスク患者において、リスク層別化を改善する可能性があることを示唆している。 臨床現場におけるhs-CRP値の適用について、より具体的な推奨を正当化するためには、今後の研究が必要である。 しかし、臨床的判断に関しては、hs-CRP値の上昇に基づく中程度の心血管リスク患者の再分類を支持するエビデンスが存在し、これは心血管一次予防のための治療開始を正当化するものである。 一方、心血管リスクの低い患者において、hs-CRP値の上昇を利用して心血管リスクを独立に予測することの臨床的妥当性や費用対効果を支持するエビデンスは存在しない。 CRPと心血管リスクの両方を低下させることが知られている生活習慣の改善は、心血管疾患のリスクを有する人々に対するすべての治療戦略の主軸であり続けるべきである
1. Grundy SM, Bazzarre T, Cleeman J, et al. Prevention Conference V: Beyond secondary prevention: identifying the high-risk patient for primary prevention: Medical office assessment(予防会議V:二次予防を超えて:一次予防のための高リスク患者の特定:医療事務評価). 循環。 2000;101:e3-e11.
2. Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults(成人における高コレステロールの検出、評価、治療に関する専門家会議). JAMA. Pearson TA, Mensah GA, Alexander RW, et al. Markers of inflammation and cardiovascular disease: application to clinical and public health practice: a statement for healthcare professionals from the Centers for Disease Control and Prevention and the American Heart Association.2001;2486-2497;
3.炎症と心血管系疾患のマーカー:臨床と公衆衛生実践への応用:米国疾病予防管理センターと米国心臓協会からの医療専門家のための声明。 Circulation. 2003;107(3): 499-511.
4. Stone NJ, Robinson JG, Lichtenstein AH, et al. 2013 ACC/AHA guideline on the treatment of blood cholesterol to reduce atherosclerotic cardiovascular risk in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines.「成人の動脈硬化性心血管リスクを低減する血中コレステロールの治療に関する2013 ACC/AHAガイドライン:実践ガイドラインに関する米国心臓病学会タスクフォースの報告」。 J Am Coll Cardiol. 2014;63:2889-2934.
5. Jacobson TA, Ito MK, Maki KC, et al. National Lipid Association recommendations for patient-centered management of dyslipidemia: part 1-executive summary.米国脂質学会による脂質異常症の患者中心の管理に関する推奨事項. J Clin Lipidol. 2014;8(5):473-488.
6. リドカーPM. 循環器内科の患者さん向けページ。 C反応性タンパク質:心臓発作と脳卒中のリスク予測に役立つ簡単な検査。 Circulation. 2003;108(12):e81-e85.
7. Kaptoge S, Di Angelantonio E, Lowe G, et al. C反応性タンパク質濃度と冠動脈性心疾患、脳卒中、死亡のリスク:個人参加者のメタ分析(A individual participant meta-analysis: C-reactive protein concentration and risk of coronary heart disease, stroke, and mortality). Lancet. 2010;375:132-140.
8. Mcpherson M. C-reactive protein usage in medical treatment. Ezineの記事。 2010年6月3日。 http://ezinearticles.com/?C-Reactive-Protein-Usage-in-Medical-Treatment&id=4411095 2014年6月12日アクセス.
9. Boekholdt SM, Kastelein JJ. C反応性タンパク質と心血管リスク:火に油を注ぐようなもの。 Lancet. 2010;375:95-96.
10. シモンズS.反応性タンパク質のテストは、あなたの命を救うかもしれません。 ライフエクステンション。 2014;20(5):37-47.
11. Hong YJ, Mintz GS, Kim SW, et al. 急性心筋梗塞患者におけるプラーク破裂とCRP上昇の臨床転帰への影響:血管内超音波検査による検討. J Invasive Cardiol. 2008;20(9):428-435.
12. ロバーツ WL、モールトン L、ロー TC、他。 9 つの自動高感度 C 反応タンパク質法の評価:臨床および疫学的応用への示唆:パート 2。 Clin Chem. 1997;43:52-58.
13. Buckley DI, Fu R, Freeman M, et al. 冠状動脈性心疾患の危険因子としてのCRP:米国予防サービス作業部会のための系統的レビューとメタアナリシス(A systematic review and meta-analyses for the U.S. Preventive Services Task Force. Ann Intern Med. 2009;151:483-495.
14. Helfand M, Buckley DI, Freeman M, et al. Emerging risk factors for coronary heart disease: a summary of systematic reviews conducted for the U.S. Preventive Services Task Force(冠動脈疾患の新たな危険因子:米国予防医療タスクフォースのために実施されたシステマティックレビューの要約)。 Ann Intern Med. 2009;151:496-507.
15. Schnell-Inderst P, Schwarzer R, Göhler A, et al. 無症状者における主要心臓イベントのマーカーとしての高感度CRPの予後価値、臨床効果、費用対効果:医療技術評価報告書。 医療技術評価報告書(Intl J Tech Assess Health Care. 2010;26:30-39.
16. Ridker PM, Danielson E, Fonseca FA, et al; JUPITER Study Group. このような状況下で、「医療費抑制のために、ロスバスタチンの投与が必要である。 N Engl J Med。 2008;359:2195-2207.
17. Ridker PM, Buring JE, Rifai N, Cook NR. 女性のグローバルな心血管リスク評価のための改良されたアルゴリズムの開発と検証:レイノルズ・リスク・スコア(Reynolds Risk Score)。 JAMA. 2007;297:611-619.
18. Ridker PM, Paynter NP, Rifai N, et al. C反応性蛋白と親の病歴がグローバルな心血管リスク予測を改善する:男性用Reynolds Risk Score. Circulation. 2008;118:2243-2251.




