Diagnostika a léčba PANS a PANDAS
PANS a PANDAS jsou klinické diagnózy a jsou založeny na tom, zda přítomné příznaky splňují diagnostická kritéria stanovená Národním ústavem duševního zdraví (NIMH). Rozpoznání PANS/PANDAS může být náročné i pro ty nejzkušenější lékaře. Příliš často jsou děti a dospívající nesprávně diagnostikováni jako osoby s duševním onemocněním, i když ve skutečnosti mají autoimunitní onemocnění vyvolané infekcí.
Cunninghamův panel™ pomáhá klinickým lékařům při diagnostice PANS a PANDAS
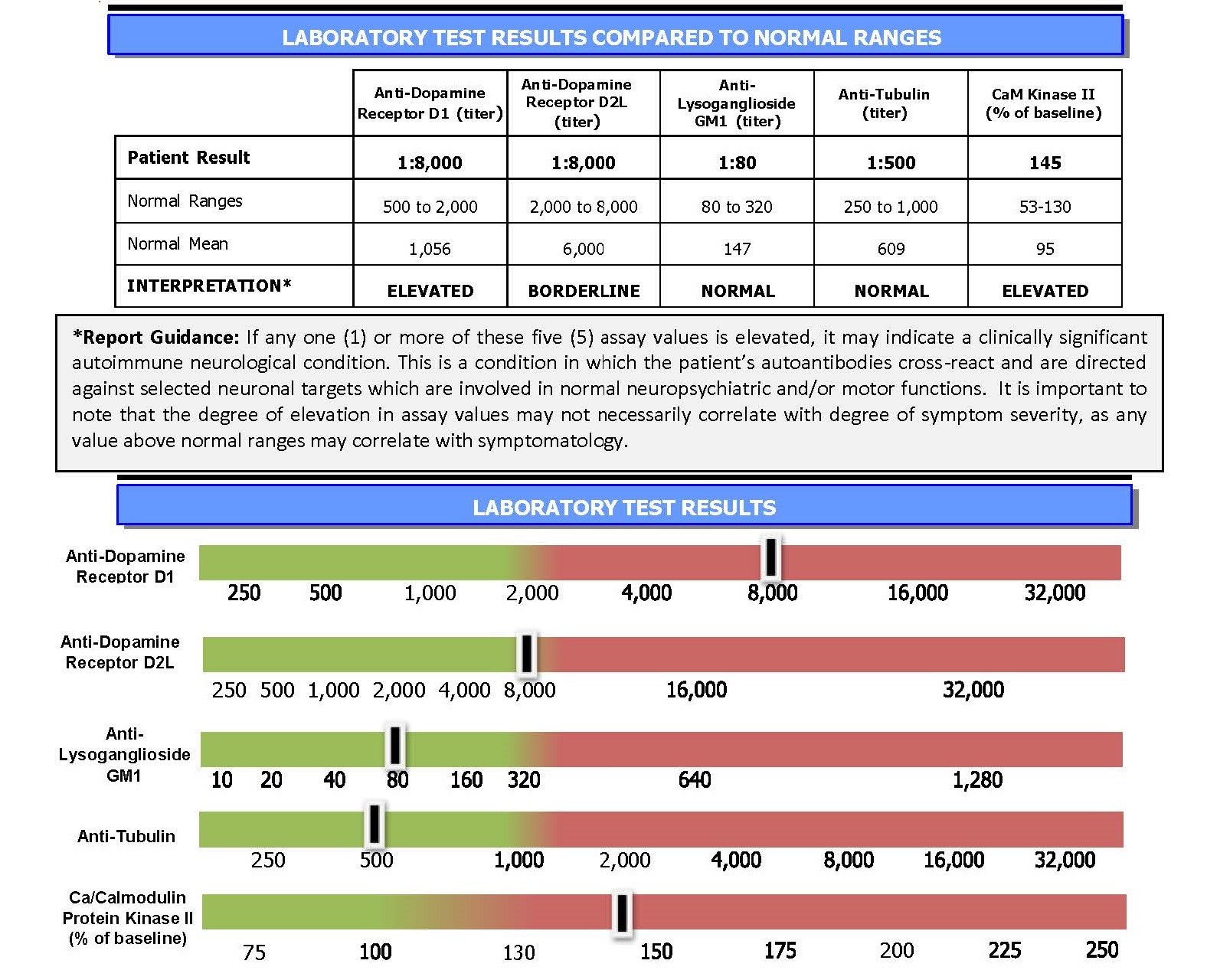

Cunninghamův panel testů může klinickým lékařům pomoci při stanovení správné diagnózy. Panel poskytuje přehled o tom, jak funguje imunitní systém dítěte. Konkrétně test měří hladiny určitých autoprotilátek (zodpovědných za způsobení příznaků), které cirkulují v krevním oběhu dítěte. Čím vyšší jsou hladiny, tím větší je pravděpodobnost, že psychiatrické a neurologické chování pacienta je způsobeno infekcí.
Tyto léčitelné autoimunitní neurologické stavy mají mnoho podobností v prezentaci příznaků, ale diagnostická kritéria a etiologie každého z nich se liší. PANDAS je vyvolán streptokokovou infekcí, zatímco PANS je způsoben expozicí celé řadě infekcí, včetně chřipky, sinusitidy, mykoplazmové pneumonie a boreliózy.
Charakteristika PANS a PANDAS
PANDAS je charakterizován náhlým a dramatickým nástupem OCD a/nebo tiků po streptokokové infekci u dětí před pubertou. Aby pacient splnil diagnostická kritéria, musí vykazovat také neurologické abnormality (motorickou hyperaktivitu nebo choreiformní pohyby). Ačkoli to není součástí kritérií, přítomnost komorbidních neuropsychiatrických příznaků je u dětí s PANDAS univerzální. Diagnostická kritéria PANDAS
Mezi charakteristické znaky PANS patří náhlý nástup OCD nebo výrazně omezený příjem potravy ve spojení s akutním nástupem několika neuropsychiatrických příznaků popsaných v kritériích NIMH. Pro PANS neexistují žádná věková kritéria, nicméně u většiny pacientů začíná nemoc ve školním věku. Diagnostická kritéria PANS
Léčba PANS a PANDAS
Léčba PANS a PANDAS zahrnuje eradikaci základního infekčního agens a snížení imunologické reakce, která údajně způsobuje neuropsychiatrické příznaky. V některých případech spočívá problém ve správném určení konkrétního infekčního agens.


PANS může být vyvolán řadou infekcí, včetně Borrelia burgdorferi (borelióza), mykoplazmové pneumonie, herpes simplex, běžného nachlazení a virů varicely.1-5 Bez ohledu na to jsou příznaky způsobeny reakcí imunitního systému na infekci.6,7
Studie zjistily několik účinných způsobů léčby PANDAS, které mohou vést k rychlému vymizení příznaků, včetně léčby antibiotiky, výměny plazmy (plazmaferézy) a léčby intravenózním imunoglobulinem (IVIG).8,9 Mezi další podpůrné terapie patří antidepresiva (SSRI) a kognitivně-behaviorální terapie (KBT).
Ústup příznaků PANDAS byl prokázán ve studiích

Účinnost léčby streptokokových infekcí skupiny A s následným ústupem příznaků PANDAS byla prokázána v několika studiích. Jedna studie uvádí potvrzené vymizení příznaků OCD a tiků po léčbě antibiotiky a následné negativní krční kultuře u pacientů se streptokokovou tonzilofaryngitidou skupiny A.10
A existují děti, které jsou definovány jako nosiči streptokoka skupiny A a jsou asymptomatické, bez příznaků tonzilofaryngitidy. Tito jedinci mohou nadále vytvářet protilátky související se streptokoky a přechovávat organismy v nosohltanu.11,12,13
Síť lékařů PANDAS poskytuje komplexnější výčet možností léčby.
Literatura Odkazy
- Dale RC, Church AJ, Heyman I. Striatální encefalitida po infekci varicella zoster komplikované tourettismem. Movement disorders : official journal of the Movement Disorder Society. Dec 2003;18(12):1554-1556.
- Fallon BA, Nields JA, Parsons B, Liebowitz MR, Klein DF. Psychiatrické projevy lymeské borreliózy. The Journal of clinical psychiatry. Jul 1993;54(7):263-268.
- Muller N, Riedel M, Blendinger C, Oberle K, Jacobs E, Abele-Horn M. Mycoplasma pneumoniae infection and Tourette’s syndrome. Psychiatrický výzkum. Dec 15 2004;129(2):119-125.
- Hoekstra PJ, Manson WL, Steenhuis MP, Kallenberg CG, Minderaa RB. Asociace běžného nachlazení s exacerbacemi u dětských, ale nikoli dospělých pacientů s tikovou poruchou: prospektivní longitudinální studie. Journal of child and adolescent psychopharmacology. Apr 2005;15(2):285-292.
- Mink J, Kurlan R. Acute postinfectious movement and psychiatric disorders in children and adolescents. Journal of child neurology. Feb 2011;26(2):214-217.
- Kirvan CA, Swedo SE, Heuser JS, Cunningham MW. Mimikry a signalizace neuronálních buněk zprostředkovaná autoprotilátkami u Sydenhamovy chorey. Nature medicine. Jul 2003;9(7):914-920.
- Kirvan CA, Swedo SE, Snider LA, Cunningham MW. Signalizace neuronálních buněk zprostředkovaná protilátkami u poruch chování a pohybu. Journal of neuroimmunology. Oct 2006;179(1-2):173-179.
- Perlmutter SJ, Leitman SF, Garvey MA, et al. Therapeutic plasma exchange and intravenous immunoglobulin for obsessive-compulsive disorder and tic disorders in childhood. Lancet. Oct 2 1999;354(9185):1153-1158.
- Nicolson R, Swedo SE, Lenane M, et al. An open trial of plasma exchange in childhood-onset obsessive-compulsive disorder without poststreptococcal exacerbations. Journal of the American Academy of Child and Adolescent Psychiatry. Oct 2000;39(10):1313-1315.
- Murphy ML, Pichichero ME. Prospektivní identifikace a léčba dětí s dětskou autoimunitní neuropsychiatrickou poruchou spojenou se streptokokovou infekcí skupiny A (PANDAS). Archives of pediatrics & adolescent medicine. Apr 2002;156(4):356-361.
- Cleary PP, Zhang Y, Park HS. Nasal associated lymphoid tissue & M cells, a window to persistent streptococcal infections. The Indian journal of medical research. May 2004;119 Suppl:57-60.
- Wang B, Li S, Southern PJ, Cleary PP. Streptokoková modulace buněčné invaze prostřednictvím signalizace TGF-beta1. Proceedings of the National Academy of Sciences of the United States of America. Feb 14 2006;103(7):2380-2385.
- Sela S, Neeman R, Keller N, Barzilai A. Relationship between the asymptomatic carriage of Streptococcus pyogenes and the ability of the strains to adhere to and be internised by cultured epithelial cells. Journal of medical microbiology. Jun 2000;49(6):499-502.
.




