Diagnostic et traitement du PANS et du PANDAS
Le PANS et le PANDAS sont des diagnostics cliniques et reposent sur la question de savoir si les symptômes présentés répondent aux critères de diagnostic, tels que définis par le National Institute of Mental Health (NIMH). Reconnaître le PANS/PANDAS peut être un défi même pour les cliniciens les plus compétents. Bien trop souvent, les enfants et les adolescents sont diagnostiqués à tort comme souffrant d’une maladie mentale, alors qu’ils sont en fait atteints d’une maladie auto-immune, déclenchée par une infection.
Cunningham Panel™ aide les cliniciens à diagnostiquer le PANS et le PANDAS
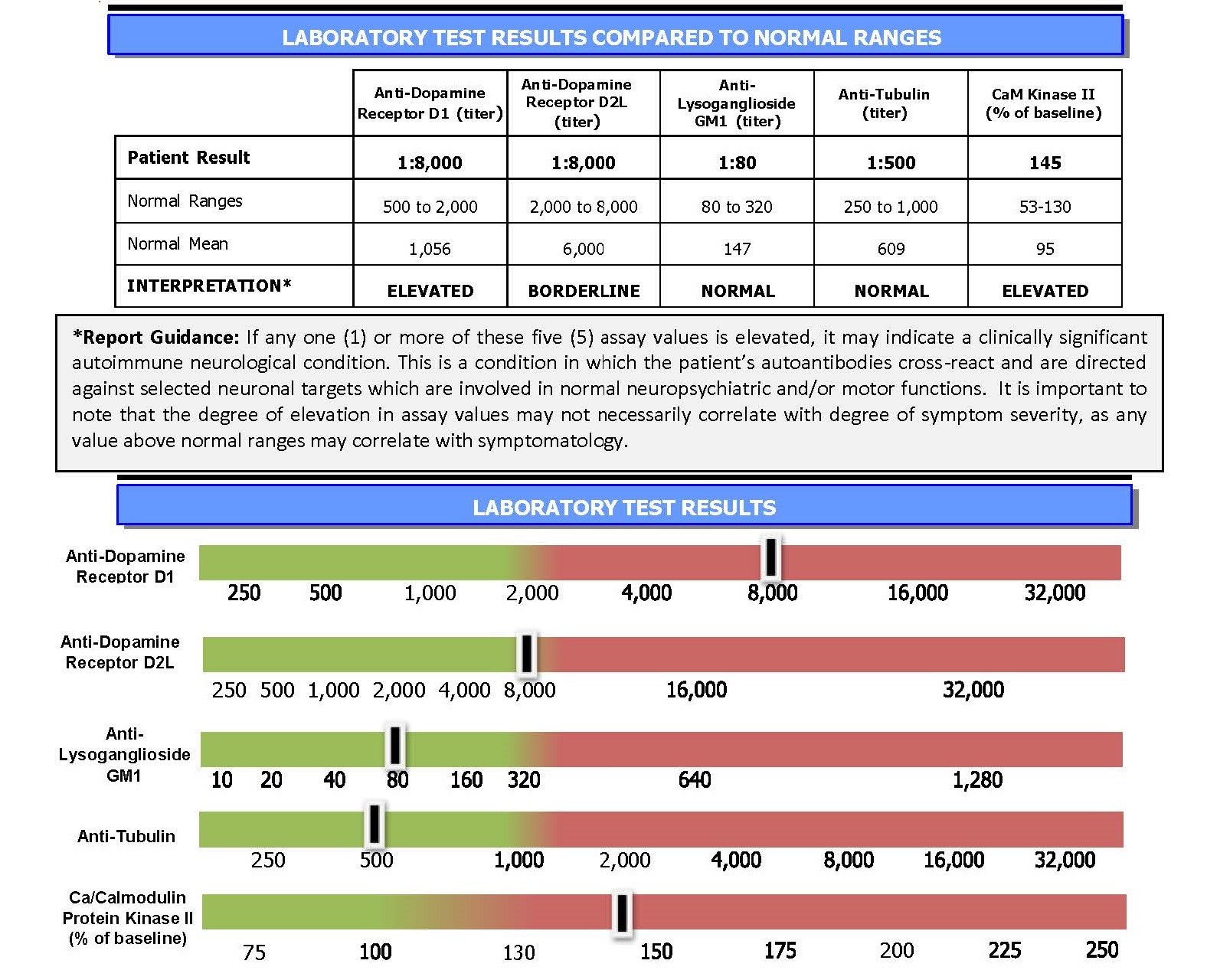

Le panel de tests de Cunningham peut aider les cliniciens à poser le bon diagnostic. Le panel donne un aperçu du fonctionnement du système immunitaire de l’enfant. Plus précisément, le test mesure les niveaux de certains auto-anticorps (responsables de l’apparition des symptômes) circulant dans la circulation sanguine de l’enfant. Plus les niveaux sont élevés, plus il est probable que les comportements psychiatriques et neurologiques du patient soient dus à une infection.
Ces affections neurologiques auto-immunes traitables présentent de nombreuses similitudes dans la présentation des symptômes, mais les critères de diagnostic et l’étiologie derrière chacune d’elles diffèrent. Le PANDAS est déclenché par une infection à streptocoque, tandis que le PANS est causé par l’exposition à une série d’infections, notamment la grippe, la sinusite, la pneumonie à mycoplasme et la maladie de Lyme.
Caractéristiques du PANS et du PANDAS
Le PANDAS se caractérise par une apparition soudaine et dramatique de TOC et/ou de tics à la suite d’une infection à streptocoque chez les enfants prépubères. Pour répondre aux critères de diagnostic, le patient doit également présenter des anomalies neurologiques (hyperactivité motrice ou mouvements choréiformes). Bien qu’elle ne fasse pas partie des critères, la présence de symptômes neuropsychiatriques comorbides est universelle chez les enfants atteints du PANDAS. Critères diagnostiques du PANDAS
Les traits caractéristiques du PANS incluent une apparition brutale de TOC ou de restriction sévère de la prise alimentaire, en conjonction avec l’apparition aiguë de plusieurs symptômes neuropsychiatriques décrits dans les critères du NIMH. Il n’y a pas de critères d’âge pour le PANS, mais la plupart des patients ont un début de maladie pendant leurs années d’école. Critères diagnostiques du PANS
Traitement du PANS et du PANDAS
Le traitement du PANS et du PANDAS comprend l’éradication de l’agent infectieux sous-jacent et la réduction de la réponse immunologique qui a été signalée comme étant à l’origine des symptômes neuropsychiatriques. Dans certains cas, le défi consiste à identifier correctement l’agent infectieux spécifique.


Le PANS peut être déclenché par un certain nombre d’infections, notamment Borrelia burgdorferi (maladie de Lyme), la pneumonie à mycoplasme, l’herpès simplex, le rhume et le virus de la varicelle.1-5 Quoi qu’il en soit, les symptômes sont causés par la réaction du système immunitaire à l’infection.6,7
Les études ont trouvé plusieurs traitements efficaces du PANDAS qui peuvent entraîner une résolution rapide des symptômes, notamment l’antibiothérapie, l’échange de plasma (plasmaphérèse) et les traitements par immunoglobuline intraveineuse (IVIG)8,9. D’autres traitements de soutien comprennent les antidépresseurs (ISRS) et la thérapie cognitivo-comportementale (TCC).
La résolution des symptômes du PANDAS a été démontrée dans des études

L’efficacité du traitement des infections à streptocoques du groupe A, avec résolution subséquente des symptômes du PANDAS, a été démontrée dans plusieurs études. Une étude fait état d’une résolution confirmée des symptômes de TOC et des tics à la suite d’un traitement antibiotique et de cultures de gorge négatives ultérieures chez des patients atteints d’amygdalopharyngite à streptocoques du groupe A.10
Et, il y a certains enfants qui sont définis comme porteurs de streptocoques du groupe A et qui sont asymptomatiques, sans signes d’amygdalopharyngite. Ces personnes peuvent continuer à générer les anticorps liés au streptocoque et à héberger des organismes dans leur nasopharynx.11,12,13
Le PANDAS Physicians Network fournit une liste plus complète des options de traitement.
Références bibliographiques
- Dale RC, Church AJ, Heyman I. Encéphalite striatale après une infection par le zona varicelleux compliquée par le tourettisme. Troubles du mouvement : journal officiel de la Société des troubles du mouvement. Dec 2003;18(12):1554-1556.
- Fallon BA, Nields JA, Parsons B, Liebowitz MR, Klein DF. Manifestations psychiatriques de la borréliose de Lyme. The Journal of clinical psychiatry. Jul 1993;54(7):263-268.
- Muller N, Riedel M, Blendinger C, Oberle K, Jacobs E, Abele-Horn M. Mycoplasma pneumoniae infection and Tourette’s syndrome. Recherche en psychiatrie. Dec 15 2004;129(2):119-125.
- Hoekstra PJ, Manson WL, Steenhuis MP, Kallenberg CG, Minderaa RB. Association du rhume avec les exacerbations chez les patients pédiatriques mais pas chez les adultes atteints de troubles tiques : une étude longitudinale prospective. Journal of child and adolescent psychopharmacology. Apr 2005;15(2):285-292.
- Mink J, Kurlan R. Acute postinfectious movement and psychiatric disorders in children and adolescents. Journal of child neurology. Feb 2011;26(2):214-217.
- Kirvan CA, Swedo SE, Heuser JS, Cunningham MW. Mimétisme et signalisation cellulaire neuronale médiée par les auto-anticorps dans la chorée de Sydenham. Nature medicine. Jul 2003;9(7):914-920.
- Kirvan CA, Swedo SE, Snider LA, Cunningham MW. Signalisation cellulaire neuronale médiée par les anticorps dans les troubles du comportement et du mouvement. Journal of neuroimmunology. Oct 2006;179(1-2):173-179.
- Perlmutter SJ, Leitman SF, Garvey MA, et al. Échange de plasma thérapeutique et immunoglobuline intraveineuse pour le trouble obsessionnel-compulsif et les troubles tiques dans l’enfance. Lancet. Oct 2 1999;354(9185):1153-1158.
- Nicolson R, Swedo SE, Lenane M, et al. An open trial of plasma exchange in childhood-onset obsessive-compulsive disorder without poststreptococcal exacerbations. Journal of the American Academy of Child and Adolescent Psychiatry. Oct 2000;39(10):1313-1315.
- Murphy ML, Pichichero ME. Identification et traitement prospectifs des enfants atteints de troubles neuropsychiatriques auto-immuns pédiatriques associés à une infection streptococcique du groupe A (PANDAS). Archives of pediatrics & adolescent medicine. Apr 2002;156(4):356-361.
- Cleary PP, Zhang Y, Park HS. Nasal associated lymphoid tissue & M cells, a window to persistent streptococcal infections. The Indian journal of medical research. Mai 2004;119 Suppl:57-60.
- Wang B, Li S, Southern PJ, Cleary PP. Modulation streptococcique de l’invasion cellulaire via la signalisation du TGF-beta1. Actes de l’Académie nationale des sciences des États-Unis d’Amérique. Feb 14 2006;103(7):2380-2385.
- Sela S, Neeman R, Keller N, Barzilai A. Relation entre le portage asymptomatique de Streptococcus pyogenes et la capacité des souches à adhérer et à être internalisées par des cellules épithéliales en culture. Journal de microbiologie médicale. Jun 2000;49(6):499-502.




