Rozpoznanie i leczenie PANS i PANDAS
PANS i PANDAS są rozpoznaniami klinicznymi i opierają się na tym, czy występujące objawy spełniają kryteria diagnostyczne, określone przez National Institute of Mental Health (NIMH). Rozpoznanie PANS/PANDAS może być wyzwaniem nawet dla najbardziej doświadczonych klinicystów. Zbyt często dzieci i młodzież są błędnie diagnozowane jako cierpiące na chorobę psychiczną, podczas gdy w rzeczywistości cierpią na chorobę autoimmunologiczną, wywołaną infekcją.
Panel Cunninghama™ pomaga klinicystom w diagnozie PANS i PANDAS
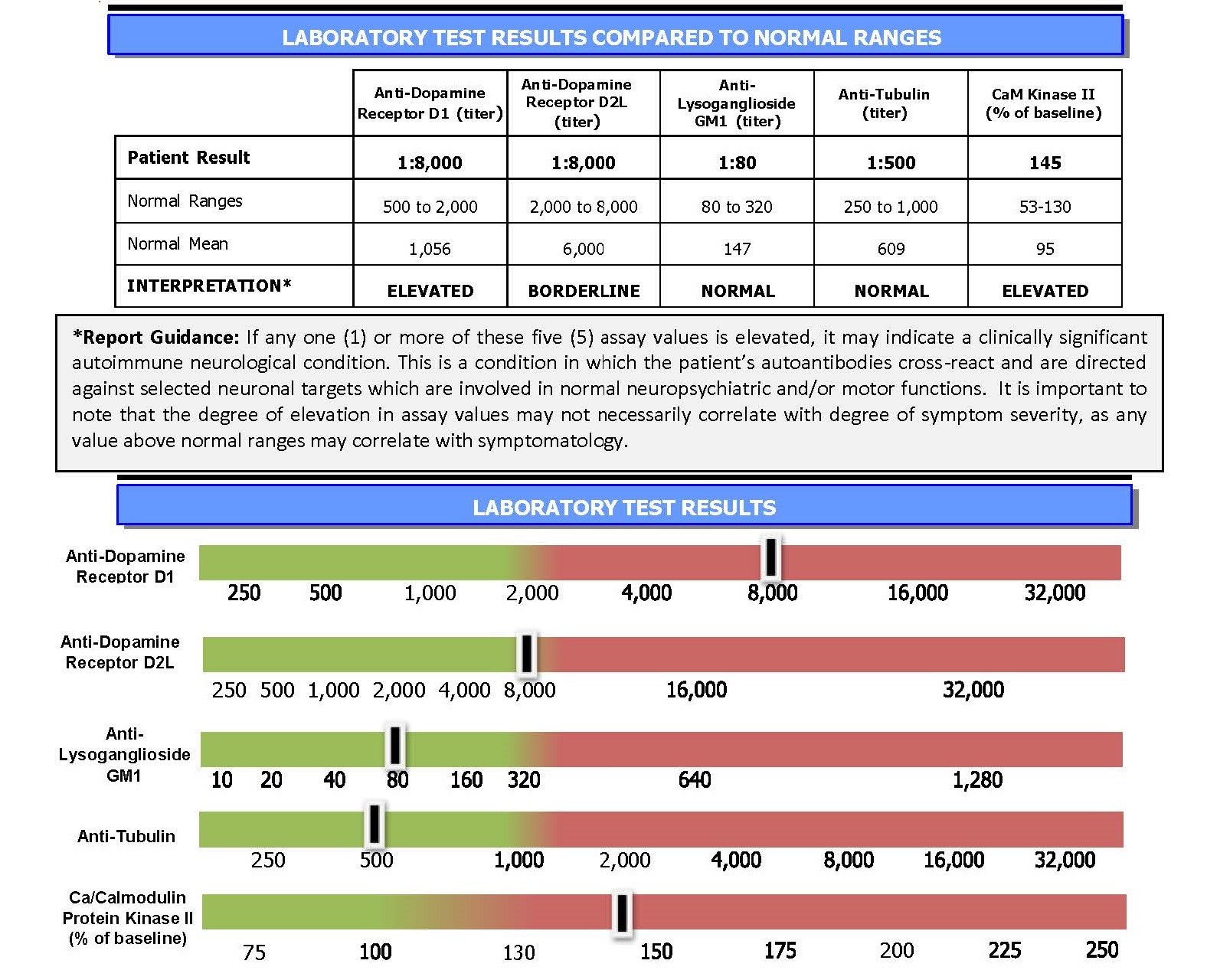

Panel Cunninghama może pomóc klinicystom w postawieniu prawidłowej diagnozy. Panel zapewnia wgląd w funkcjonowanie układu odpornościowego dziecka. W szczególności, badanie mierzy poziom pewnych autoprzeciwciał (odpowiedzialnych za wywoływanie objawów) krążących w krwiobiegu dziecka. Im wyższy poziom, tym większe prawdopodobieństwo, że zachowania psychiatryczne i neurologiczne pacjenta wynikają z infekcji.
Te uleczalne autoimmunologiczne schorzenia neurologiczne dzielą wiele podobieństw w prezentacji objawów, ale kryteria diagnostyczne i etiologia każdego z nich różni się. PANDAS jest wywoływany przez zakażenie paciorkowcem, podczas gdy PANS jest powodowany przez narażenie na szereg infekcji, w tym grypę, zapalenie zatok, mykoplazmowe zapalenie płuc i boreliozę.
Charakterystyka PANS i PANDAS
PANDAS charakteryzuje się nagłym i dramatycznym początkiem OCD i/lub tików w następstwie zakażenia paciorkowcem u dzieci w wieku przedpokwitaniowym. Aby spełnić kryteria diagnostyczne, pacjent musi również wykazywać nieprawidłowości neurologiczne (nadpobudliwość ruchowa lub ruchy pląsawicze). Chociaż nie jest to częścią kryteriów, obecność współistniejących objawów neuropsychiatrycznych jest powszechna u dzieci z PANDAS. Kryteria diagnostyczne PANDAS
Charakterystyczne cechy PANS obejmują nagły początek OCD lub poważne ograniczenie przyjmowania pokarmów, w połączeniu z ostrym wystąpieniem kilku objawów neuropsychiatrycznych opisanych w kryteriach NIMH. Nie ma kryteriów wiekowych dla PANS, jednak u większości pacjentów choroba pojawia się w wieku szkolnym. Kryteria diagnostyczne PANS
Leczenie PANS i PANDAS
Leczenie PANS i PANDAS obejmuje eliminację podstawowego czynnika zakaźnego i zmniejszenie odpowiedzi immunologicznej, która według doniesień wywołuje objawy neuropsychiatryczne. W niektórych przypadkach wyzwanie polega na prawidłowym zidentyfikowaniu konkretnego czynnika zakaźnego.


PANS może być wywołane przez wiele infekcji, w tym Borrelia burgdorferi (choroba z Lyme), mykoplazma zapalenia płuc, wirus opryszczki pospolitej (herpes simplex), przeziębienie i wirus ospy wietrznej.1-5 Niezależnie od tego, objawy są spowodowane reakcją układu odpornościowego na infekcję.6,7
Badania wykazały kilka skutecznych metod leczenia PANDAS, które mogą prowadzić do szybkiego ustąpienia objawów, w tym antybiotykoterapię, wymianę osocza (plazmaferezę) i dożylne podawanie immunoglobulin (IVIG).8,9 Inne terapie wspomagające obejmują leki przeciwdepresyjne (SSRI) i terapię poznawczo-behawioralną (CBT).
Resolution Of PANDAS Symptoms Has Been Shown In Studies

Skuteczność leczenia zakażeń paciorkowcem grupy A, z późniejszym ustąpieniem objawów PANDAS, wykazano w kilku badaniach. Jedno z badań donosi o potwierdzonym ustąpieniu objawów OCD i tików po leczeniu antybiotykami i kolejnych ujemnych posiewach z gardła u pacjentów z anginą paciorkowcową grupy A.10
Istnieją też dzieci, które są zdefiniowane jako nosiciele paciorkowca grupy A i są bezobjawowe, bez objawów zapalenia migdałków podniebiennych. Osoby te mogą nadal wytwarzać przeciwciała związane z paciorkowcem i być siedliskiem organizmów w nosogardle.11,12,13
The PANDAS Physicians Network zapewnia bardziej wyczerpującą listę opcji leczenia.
Literatura
- Dale RC, Church AJ, Heyman I. Striatal encephalitis after varicella zoster infection complicated by Tourettism. Movement disorders : official journal of the Movement Disorder Society. Dec 2003;18(12):1554-1556.
- Fallon BA, Nields JA, Parsons B, Liebowitz MR, Klein DF. Psychiatryczne manifestacje boreliozy z Lyme. The Journal of clinical psychiatry. Jul 1993;54(7):263-268.
- Muller N, Riedel M, Blendinger C, Oberle K, Jacobs E, Abele-Horn M. Mycoplasma pneumoniae infection and Tourette’s syndrome. Psychiatry research. Dec 15 2004;129(2):119-125.
- Hoekstra PJ, Manson WL, Steenhuis MP, Kallenberg CG, Minderaa RB. Association of common cold with exacerbations in pediatric but not adult patients with tic disorder: a prospective longitudinal study. Journal of child and adolescent psychopharmacology. Apr 2005;15(2):285-292.
- Mink J, Kurlan R. Acute postinfectious movement and psychiatric disorders in children and adolescents. Journal of child neurology. Feb 2011;26(2):214-217.
- Kirvan CA, Swedo SE, Heuser JS, Cunningham MW. Mimicry and autoantibody-mediated neuronal cell signaling in Sydenham chorea. Nature medicine. Jul 2003;9(7):914-920.
- Kirvan CA, Swedo SE, Snider LA, Cunningham MW. Antibody-mediated neuronal cell signaling w zachowaniu i zaburzeniach ruchu. Journal of neuroimmunology. Oct 2006;179(1-2):173-179.
- Perlmutter SJ, Leitman SF, Garvey MA, et al. Therapeutic plasma exchange and intravenous immunoglobulin for obsessive-compulsive disorder and tic disorders in childhood. Lancet. Oct 2 1999;354(9185):1153-1158.
- Nicolson R, Swedo SE, Lenane M, et al. An open trial of plasma exchange in childhood-onset obsessive-compulsive disorder without poststreptococcal exacerbations. Journal of the American Academy of Child and Adolescent Psychiatry. Oct 2000;39(10):1313-1315.
- Murphy ML, Pichichero ME. Prospective identification and treatment of children with pediatric autoimmune neuropsychiatric disorder associated with group A streptococcal infection (PANDAS). Archives of pediatrics & adolescent medicine. Apr 2002;156(4):356-361.
- Cleary PP, Zhang Y, Park HS. Nasal associated lymphoid tissue & M cells, a window to persistent streptococcal infections. The Indian journal of medical research. May 2004;119 Suppl:57-60.
- Wang B, Li S, Southern PJ, Cleary PP. Streptococcal modulacji inwazji komórkowej poprzez TGF-beta1 sygnalizacji. Proceedings of the National Academy of Sciences of the United States of America. Feb 14 2006;103(7):2380-2385.
- Sela S, Neeman R, Keller N, Barzilai A. Relationship between asymptomatic carriage of Streptococcus pyogenes and the ability of the strains to adherence to and be internalised by cultured epithelial cells. Journal of medical microbiology. Jun 2000;49(6):499-502.
.




